причины и симптомы — Про Паллиатив
Содержание
Причины возникновения
Компонент или болезнь
Стадии боли
Восстановление нерва после повреждения
Нейропатическая боль — спутник многих болезней. Причиной ее появления может стать повреждение различных отделов нервной системы.
Такое повреждение затрагивает очень разные уровни: от мелких нервов, расположенных в глубине тканей, до нервных стволов, сплетений и даже отдельных участков спинного и головного мозга. Поскольку человек пронизан нервами, их повреждение на любом уровне и участке может привести к возникновению нейропатической боли.
Если вы когда-нибудь ударялись локтем, или стоматолог «задевал нерв» бором при лечении зубов, вы понимаете, что такое нейропатическая боль. Люди с хронической нейропатической болью испытывают это чувство ежедневно. При первых проявлениях пациенты описывают эту боль как дискомфортные ощущения, жжение, «простреливание».
Причины возникновения
Нейропатическая боль может быть вызвана очень разными факторами, в том числе переломами, метаболическими нарушениями, повреждением нерва в ходе операции. Также ее причиной может быть инсульт, ампутация конечности, травма спинного мозга.
Нейропатическая боль возникает в результате нарушения структуры и функции нерва. И отдельно стоит сказать о сдавлении нерва, например, когда доброкачественное новообразование оказывает давление на стенки рядом расположенных органов и приносит боль из-за перерастяжения этих стенок.
Нейропатическая боль: стадии развития и диагностикаКак определить причину нейропатической боли и в каких случаях она поддается лечению
Компонент или болезнь
Нейропатическая может протекать как самостоятельная болезнь или сопровождать другие заболевания, например, сахарный диабет или ишемическую болезнь сердца — тогда врачи говорят о нейропатическом компоненте.
Несколько видов боли могут проявляться одновременно. Например, нейропатическая и ноцицептивнаяXноцицептивнаяНоцицептивная боль — медицинский термин, который используют для описания боли от физического повреждения. Например, это боль при травме или в ходе стоматологической процедуры. Чаще всего люди испытывают именно ноцицептивную боль. Она проходит, когда пораженная часть тела восстанавливается. * вместе.
Например, нейропатическая и ноцицептивнаяXноцицептивнаяНоцицептивная боль — медицинский термин, который используют для описания боли от физического повреждения. Например, это боль при травме или в ходе стоматологической процедуры. Чаще всего люди испытывают именно ноцицептивную боль. Она проходит, когда пораженная часть тела восстанавливается. * вместе.
Если человек сломал руку, события могут развиваться по разным сценариям. Первый случай, когда происходит перелом, и рядом возникает растяжение мышц и связок — человек чувствует только типичную ноцицептивную боль, которую описывает как острую, ноющую и пульсирующую. Другой случай, когда при переломе растягивается нервный пучок или нерв рвется.
Терминология болиОбъясняем основные термины и определения в теме болевого синдромаДаже когда кость срастется и никаких внешних поводов беспокоиться у человека нет, у него может болеть этот поврежденный нерв. Если площадь повреждения была большой, скорее всего, нерв останется поврежденным навсегда, и человек будет иметь дело с хронической нейропатической болью.
Стадии боли
При повреждениях нервной системы боль развивается достаточно медленно и постепенно. Типичная ситуация – появление туннельного синдрома: нервы сдавливаются в узких местах сухожилиями, мышцами или другими структурами, расположенными рядом. Это может произойти на шее, в руках, ногах из-за неудобной позы, тесной обуви или одежды. Туннельные синдромы часто бывают у офисных сотрудников, работающих в одном положении за компьютером.
Обезболивание по скорой помощиЧто делать, если скорая отказывается выехать к человеку с прорывной болью
Другая ситуация – раздражение нерва при грыже межпозвонкового диска, к которому обычно присоединяется асептическое воспаление, отек. На этой стадии нерв только раздражается либо немного сдавливается, но и эти воздействия не проходят бесследно и могут вызвать сильную боль и дискомфорт.
При прогрессировании болезни наступает вторая стадия нейропатической боли. Нерв сдавливается так, что перестает выполнять свои функции. В зоне иннервации сдавленного нерва появляется онемение, у человека нарушается поверхностная чувствительность.
Третья стадия – утрата глубокой чувствительности. Появляется мышечная слабость, мышцы, которые иннервируются поврежденными нервами, отказываются работать. В итоге наступает атрофия мышц.
Возможно, вы слышали фразу «нога отсохла» или «рука отсохла» – это, по сути, и есть атрофия мышц.
Когда врач наблюдает у пациента дефицит функций нерва, он понимает, что необходимо экстренное освобождение этого нерва – декомпрессия. Чем больше времени человек находится без лечения, тем меньше шансов на восстановление функций нерва после декомпрессии. И даже если врач превосходно выполнит техническое вмешательство, человек, который длительное время терпел эту боль, может остаться с ней на всю жизнь, если нерв не восстановится.
«Нет необходимости терпеть боль»Заведующий филиалом Первый московский хоспис имени В.В. Миллионщиковой Ариф Ибрагимов о том, что пациенты должны знать о боли, обезболивающих и дневнике боли
Восстановление нерва после повреждения
Нервная система очень деликатная, нежная и сложно организованная структура. Ее дисбаланс вызвать довольно просто, а самовосстановление этой структуры происходит медленно, если вообще происходит. Регенеративные способности нервной системы сильно ограничены, и любые повреждения нервов сложно поддаются лечению.
Чаще всего врачи сталкиваются с ситуацией, когда полное излечение невозможно, и речь идет только о контроле симптомов, по сути, адаптации к нейропатической боли. В таком случае стоит задача обеспечить приемлемое для человека качество жизни и избавить от боли, насколько это возможно, чтобы человек мог спать, общаться, вести социальную жизнь.
Повреждение нерва, как правило, приводит к его перестройке. Вторичные изменения возникают вокруг самого участка повреждения, и затем все дальше и дальше затрагивают вышележащие отделы нервной системы. Если на раннем периоде не справиться с этой болью в непосредственном очаге повреждения, то очень высок риск, что изменения пойдут выше и приведут сначала к периферической сенситизации (патологическому процессу в нервной ткани) и затем к центральной сенситизации с формированием определенного уровня возбуждения в центральных сенсорных нейронах. Из-за этого слабые болевые и неболевые стимулы начинают восприниматься мозгом, как сильная боль.
Вторичные изменения возникают вокруг самого участка повреждения, и затем все дальше и дальше затрагивают вышележащие отделы нервной системы. Если на раннем периоде не справиться с этой болью в непосредственном очаге повреждения, то очень высок риск, что изменения пойдут выше и приведут сначала к периферической сенситизации (патологическому процессу в нервной ткани) и затем к центральной сенситизации с формированием определенного уровня возбуждения в центральных сенсорных нейронах. Из-за этого слабые болевые и неболевые стимулы начинают восприниматься мозгом, как сильная боль.
Если очаг повреждения затрагивает структуры мозга, по сути, развивается автономная, отдельная болезнь.
Пациенты всю жизнь вынуждены принимать препараты, которые влияют на регуляцию нейромедиаторов в головном мозге. Пациенты с хронической нейропатической болью за год могут терять 1см³ коры головного мозга.
При нейропатической боли происходит быстрое разрастание очага повреждения, и поэтому при появлении первых симптомов нужно обратиться к врачу, иначе лечить ее потом достаточно сложно.
Как лечить нейропатическую больЧитайте в статье алголога Алексея Волошина о четырех основных способах лечения нейропатической боли, а также о том, что такое таргетная терапия и нейромодуляция
Вам может быть интересно:
Хроническая боль: причины и проявление
Многие люди, в том числе некоторые врачи, думают, что хроническая и острая боль отличаются только по длительности: острая боль – кратковременное состояние, хроническая – та, которая долго не проходит. Хроническая и острая боль похожи по внешним признакам, но у них разный принцип происхождения. Алголог Андрей Данилов рассказывает, почему хроническая боль сложно поддается лечению.
Простые способы уменьшить хроническую боль
Алголог Андрей Данилов о том, как сон, положительные эмоции и медитация влияют на восприятие боли.
Гид по обезболиванию
Ответы на самые частые вопросы, которые возникают у пациентов и их близких при назначении сильных анальгетиков
«Боль определяется тем, как нервная система воспринимает повреждение»
Невролог Максим Чурюканов о биопсихосоциальной модели боли, особенностях шкал боли и недостатках системы медицинского образования
Боль и деменция
Почему важно научиться распознавать болевой синдром и не оставлять его без внимания
Перепечатка материала в сети интернет возможна только при наличии активной гиперссылки на оригинал материала на сайте pro-palliativ. ru
ru
Боль в ноге
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Боль в ноге — причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Ноги осуществляют опорную и двигательную функции, принимая на себя всю тяжесть человеческого тела и в то же время позволяя ему двигаться легко и плавно.
Малейшая асимметрия в связочном и мышечном аппарате туловища и ног быстро приводит к развитию болевых синдромов.
Многие сосудистые патологии также отражаются на состоянии ног.
Разновидности болей в ногах
Характер боли определяется остротой патологического процесса и типом ткани, которая затронута воспалением. Если боль вызвана заболеваниями вен, тогда она имеет тянущий, ломящий и распирающий характер. Мышечная боль при миозитах (воспалениях мышц) отличается значительной интенсивностью, которая увеличивается при нагрузке, а в покое ослабевает. Кроме того, возможны отраженные боли, возникающие при радикулопатиях (корешковый синдром). Для артрозов, артритов характерна тупая боль, усиливающаяся при ходьбе. При подагре помимо сильной боли возникает значительная деформация суставов.
Возможные причины болей в ногах
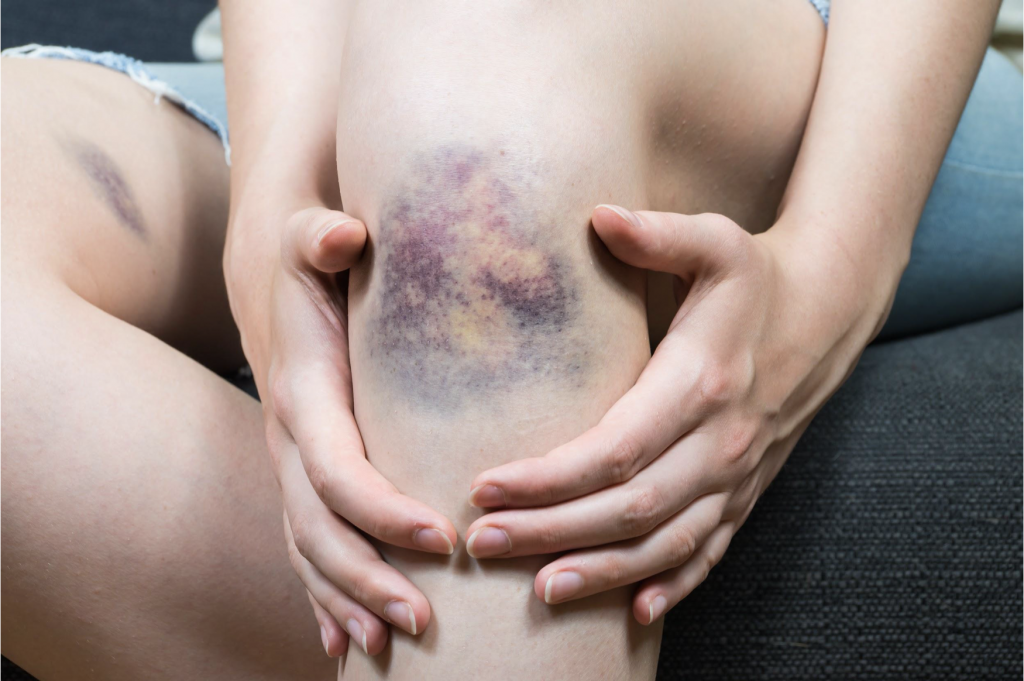
Боли в ноге могут быть результатом травмы – ушиба, перелома, растяжения сухожилий, разрыва мышц. Так, растяжение связок и сухожилий случается при резком движении в суставе, падении, сопровождается различной степенью повреждения волокон соединительной ткани.
Чаще всего растяжение происходит в области голеностопного или коленного сустава при прыжках, беге, занятиях спортом, а также при неодинаковой длине ног, при ношении неправильно подобранной обуви или обуви на высоких каблуках.
Растяжение сопровождается сильной болью при движении и отеком. При длительном и несильном воздействии повреждающего фактора возможно формирование микротравм, симптомы которых возникают постепенно, что затрудняет диагностику. К микротравмам относятся тендинит (воспаление или повреждение ткани) пяточного (ахиллова) сухожилия, плантарный (подошвенный) фасциит, чаще называемый пяточной шпорой. Разрыв мышцы возникает при ее сильном и резком сокращении или ударе и сопровождается кровоизлиянием и невозможностью наступить на ногу.
Обширный список заболеваний сосудов ног возглавляет
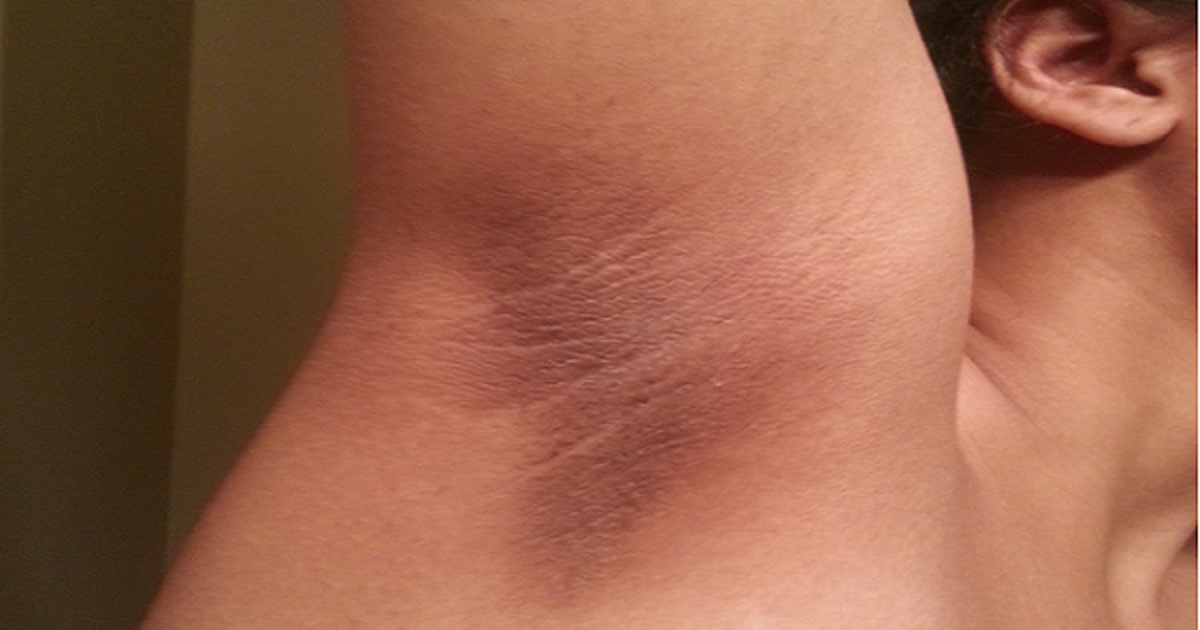 При этом заболевании подкожные вены расширяются, а их стенки утончаются. Развивается синдром хронической венозной недостаточности, который характеризуется снижением тонуса сосудов, изменением сосудистых стенок и уменьшением кровотока в венах. Первые жалобы пациента с варикозным расширением вен направлены на появление телеангиэктазий (сосудистых звездочек) и ретикулярного варикоза (сосудистых сеток). Затем возникают отеки, которые сопровождаются чувством тяжести и распирания в мышцах.
При этом заболевании подкожные вены расширяются, а их стенки утончаются. Развивается синдром хронической венозной недостаточности, который характеризуется снижением тонуса сосудов, изменением сосудистых стенок и уменьшением кровотока в венах. Первые жалобы пациента с варикозным расширением вен направлены на появление телеангиэктазий (сосудистых звездочек) и ретикулярного варикоза (сосудистых сеток). Затем возникают отеки, которые сопровождаются чувством тяжести и распирания в мышцах.
Выраженность симптомов снижается при ходьбе, а при статических нагрузках возрастает. К числу поздних проявлений заболевания относят стойкий отек, пигментацию, экзему, варикозные язвы.
Тромбофлебит характеризуется воспалением венозной стенки и образованием тромба в просвете сосуда. Чаще всего тромбы образуются в местах сужения или слияния вен – притоках малой и большой подкожной вены и венах-перфорантах. На протяжении воспаленного участка вены кожа краснеет и становится горячей, возникает отек конечности ниже сформированного тромба, появляются чувства жжения, распирания и боль.
Тромбоз сосуда – конечная стадия тромбофлебита, сопровождаемая резкой болью в ноге, сильным отеком, изменением цвета кожи до синюшно-багрового. Особенно опасны тромбозы глубоких вен, которые могут возникнуть при длительном нахождении пациента в лежачем положении (после операции, инсульта и т. д.). При этом формирование тромба грозит закупоркой крупных вен нижних конечностей, а в случае его отрыва и продвижения с током крови – тромбоэмболией легочной артерии.
Достаточно часто сосудистой причиной возникновения боли в ногах служит облитерирующий атеросклероз нижних конечностей. Это медленно прогрессирующее заболевание, которое характеризуется утолщением внутренних стенок артерий нижних конечностей за счет отложения на них липидов (при нарушении липидного обмена) и разрастания соединительной ткани.
Снижение кровотока ниже области формирования атеросклеротических бляшек приводит к атрофии мышц и подкожной жировой клетчатки, болям (особенно при ходьбе), ноги становятся холодными на ощупь.
Финальным проявлением заболевания может стать развитие сухой или влажной гангрены пальцев и стопы.
Заболевания опорно-двигательного аппарата всегда сопровождаются болью в ногах. Так, при заболеваниях позвоночника (остеохондрозе, межпозвоночных грыжах, радикулопатиях) защемление нервных корешков приводит к простреливающим болям по всей поверхности ноги. Боли при этом могут сопровождаться жжением и онемением конечности.
Поражение суставов ног возникает при артрите и артрозе. При этом патологический процесс распространяется на весь сустав, включая хрящ, поверхностную часть кости, связки, синовиальную оболочку и мышцы. В результате происходит разрушение суставного хряща с образованием трещин и формирование костных разрастаний.
При длительно сохраняющемся болевом синдроме развивается синовит – воспаление оболочки сустава с накоплением жидкости в суставной сумке. Боль при этом усиливается и уже не прекращается даже в покое, возникает длительная утренняя скованность в суставе. На поздних стадиях происходит деформация сустава. Заболевание может развиваться вследствие инфекционных и аутоиммунных (подагра) процессов.
Болевой синдром в ноге могут вызвать дегенеративные изменения тазобедренного сустава – коксартроз. Если раньше это заболевание встречалось преимущественно у пожилых пациентов, то в настоящее время оно существенно «помолодело».
Причиной поражения тазобедренного сустава служат нарушение его кровоснабжения, чрезмерная нагрузка вследствие избыточной массы тела и неправильно подобранной обуви, искривления позвоночника, генетическая предрасположенность к дисплазии, системные болезни (коллагенозы) и инфекции.
Симптомы коксартроза: боль, ограничение движения в тазобедренном суставе и изменение походки. После покоя пациенты с трудом начинают движение, а при длительной ходьбе боли усиливаются, что проявляется хромотой. В покое боли затихают.
Рожистое воспаление (рожа) – наиболее частая инфекционная причина возникновения боли в ногах. Заболевание вызывает гемолитический стрептококк, который может проникать через поврежденный кожный покров. Развитию патологии способствуют переохлаждение, варикозная болезнь вен, сахарный диабет. Как правило, заболевание начинается остро, с озноба, резкого повышения температуры тела до 38-40° С, головной боли.
Через 1-2 суток возникают местные проявления рожистого воспаления, которые характеризуются четкими неровными очагами покраснения.
Пораженная конечность отекает. Отмечаются болезненность лимфоузлов, чувство жжения и распирания в ноге. Возможно образование пузырей с прозрачным содержимым.
Поражения мышечных тканей, которые могут вызывать боли в ногах, включают миозит (воспаление мышцы) и фибромиалгию (комплексное расстройство, сопровождаемое мышечно-суставной болью). Последнее заболевание врачи диагностируют методом исключения, поскольку оно проявляется рядом симптомов: хронической распространенной симметричной болью, скованностью движений, депрессией, нарушениями сна и наличием характерных болевых точек. Чаще всего заболевание диагностируют у женщин в возрасте 25-45 лет.
Диагностика и обследование
Для диагностики переломов при травмах необходима рентгенография.
К каким врачам обращаться
Если боль возникла после травмы, необходима консультация хирурга-травматолога, в иных случаях первый визит должен быть к
терапевту для получения направлений на обследования и анализы. В дальнейшем может понадобиться консультация
невролога,
хирурга-флеболога, травматолога, онколога.
Лечение
Боль в ногах может быть симптомом самых разных заболеваний, лечение которых будет определяться только после постановки диагноза.
Что следует делать
При любой травме и перенапряжениях, приведших к боли в ноге, необходимо обеспечить покой конечности до посещения врача. Такую же рекомендацию следует соблюдать при покраснении и отеке ноги, при этом немедленно вызвав врача на дом.
При тромбозе сосуда время от постановки диагноза до лечения должно быть сокращено до минимума, иначе возможно неблагоприятное развитие событий.
Источники:
- Клинические рекомендации «Остеопороз». Разраб.: Российская ассоциация эндокринологов, Российская ассоциация по остеопорозу, Ассоциация ревматологов России, Ассоциация травматологов-ортопедов России, Ассоциация гинекологов – эндокринологов России, Российская ассоциация геронтологов и гериатров.
 – 2021.
– 2021. - Клинические рекомендации «Коксартроз». Разраб.: Ассоциация травматологов-ортопедов России, Ассоциация ревматологов России, Общероссийская общественная организация Ассоциация реабилитологов России. – 2021.
- Клинические рекомендации «Гонартроз». Разраб.: Ассоциация травматологов-ортопедов России, Ассоциация ревматологов России. – 2021.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
5 основных причин, почему к коже болит прикосновение
Прочтите о
Когда к коже больно прикасаться, это означает, что ваши нервы слишком чувствительны или ваш мозг чрезмерно реагирует на раздражители. Ряд болевых состояний может сделать вас гиперчувствительными к боли, например, мигрень, диабет, опоясывающий лишай и комплексный регионарный болевой синдром. Существуют лекарства и методы лечения, которые могут помочь вам справиться с болью.
Ряд болевых состояний может сделать вас гиперчувствительными к боли, например, мигрень, диабет, опоясывающий лишай и комплексный регионарный болевой синдром. Существуют лекарства и методы лечения, которые могут помочь вам справиться с болью.
Автор:
Карен Херст, доктор медицины.
Последнее обновление 6 сентября 2022 г.
значок подъема инструментов. Значок пузырька явичка. Карен Херст, MD.Последнее обновление 6 сентября 2022 г.
Тест «Кожа болит при прикосновении»
Пройдите тест и узнайте, что вызывает у вас боль при прикосновении к коже.
Значок чата с буем.Пройти тест на симптомы
5 наиболее частых причин
Мигрень
Диабетическая невропатия
Медицинский работник берет мазок у человека.Опоясывающий лишай
Иллюстрация медицинского работника, берущего мазок у человека.Vulvodynia
Иллюстрация человека, думающего с перекрестными бинтами.Сложный регионарный болевой синдром
Опросник: «Кожа болит при прикосновении»
Пройдите тест, чтобы узнать, что вызывает боль при прикосновении к коже.
Ответь на тест: Кожа болит при прикосновении
Почему ваша кожа болит при прикосновении
Обычно ваши нервы посылают в мозг информацию о прикосновении. Но у некоторых людей нервы становятся сверхчувствительными или реакция их мозга на раздражитель преувеличена. Различают два состояния кожной чувствительности: гипералгезия (повышенная чувствительность) и аллодиния.
Гипералгезия — это когда вы испытываете боль от чего-то, что обычно вызывает легкий дискомфорт у других. Например, холод может быть неудобен для многих людей, но холод может быть особенно болезненным для людей с гипералгезией.
Аллодиния — это боль, вызванная чем-то, что обычно не причиняет боли другим, например, когда ваши простыни касаются ваших ног в постели. Люди с аллодинией кожи головы могут описывать ощущение, будто их кожа головы горит, когда они проводят расческой по волосам.
Эти симптомы распространены при различных болевых расстройствах и встречаются у 15-50% людей с болевым расстройством, согласно обзору The Lancet Neurology .
На что это похоже
Люди описывают эти виды боли по-разному. Некоторые общие описания:
- Жгучая боль или как будто ваша кожа горит
- Как будто вы ходите по стеклу
- Пронзающая боль или простреливающая боль
Каковы симптомы аллодинии?
«Типичные слова, которые пациенты используют при описании аллодинии, — это горение, обжигание, колющие удары, битое стекло, огонь». Karen Hoerst
Причины
1. Мигрень
Симптомы
- Пульсирующая головная боль
- Тошнота и рвота
- Чувствительность к свету и звуку
- Аллодиния
Мигрень — это сильная головная боль, которая часто сопровождается тошнотой и повышенной чувствительностью к свету, звуку или прикосновению. По оценкам Американского фонда мигрени, около половины людей, страдающих мигренью, испытывают аллодинию. Чувствительность кожи часто возникает на волосистой части головы и, как правило, на той стороне головы, которая больше всего страдает от головной боли.
Лечение мигрени
Лекарства можно использовать для купирования уже начавшейся мигренозной головной боли. К ним относятся класс препаратов, называемых триптанами, или более новые препараты, называемые ингибиторами CGRP. Их можно принимать в виде таблеток, вдыхать или вводить инъекционно.
Чтобы предотвратить мигрень, вы можете принимать лекарства от кровяного давления, противосудорожные препараты или даже антидепрессанты. Лечение ботоксом также может быть использовано для предотвращения мигрени.
Ваш врач может также порекомендовать изменения поведения и образа жизни, такие как физические упражнения, правильный сон, здоровое питание или снижение веса, чтобы уменьшить количество приступов мигрени.
2. Диабетическая невропатия
Симптомы
- Онемение рук или ног
- Жгучая боль в руках и ногах
- Проблемы с равновесием
Диабетическая невропатия возникает, когда у человека с диабетом (слишком много глюкозы или сахара в крови) развивается повреждение нервов (нейропатия). Это повреждение, как правило, возникает в частях нервов, наиболее удаленных от головного и спинного мозга, таких как стопы и руки.
Это повреждение, как правило, возникает в частях нервов, наиболее удаленных от головного и спинного мозга, таких как стопы и руки.
В некоторых случаях повреждение может вызвать боль. Вы можете заметить эту боль ночью, когда ложитесь в постель и накрываете ноги простынями. Это может быть похоже на жгучую боль или покалывание, или как будто вы ходите по битому стеклу.
При серьезном повреждении потеря чувствительности может увеличить риск получения травм или язв на ногах.
Лечение диабетической невропатии
Для определения причины вашей невропатии вашему врачу могут потребоваться другие анализы, например тесты нервной проводимости. Самое важное, что вы можете сделать, это держать уровень сахара в крови под контролем. После развития диабетической невропатии онемение обычно необратимо, но с болью можно справиться с помощью таких лекарств, как габапентин.
Тест «Кожа болит при прикосновении»
Пройди тест и узнай, что вызывает боль при прикосновении к коже.
Take skin hurts to touch quiz
3. Complex regional pain syndrome
Symptoms
- Severe pain over a part of the body
- Sensitivity to touch (hypersensitivity or allodynia)
- Skin color changes
- Swelling
- Тепло
Комплексный регионарный болевой синдром, или КРБС, обычно возникает после травмы, такой как перелом или растяжение связок. Причина КРБС неизвестна.
КРБС обычно начинается через несколько недель или месяцев после травмы и вызывает сильную или глубокую боль. Также может возникать аллодиния или изменения кожной чувствительности. КРБС также может вызывать изменения цвета кожи (становление ее бледной или пурпурной), температуры (кожа может быть теплой или холодной) и припухлость в месте боли.
Лечение
КРБС трудно поддается лечению и обычно требует различных подходов. Физиотерапия и трудотерапия могут помочь уменьшить болевые симптомы.
Лекарства, такие как ибупрофен и габапентин, могут уменьшить вашу боль.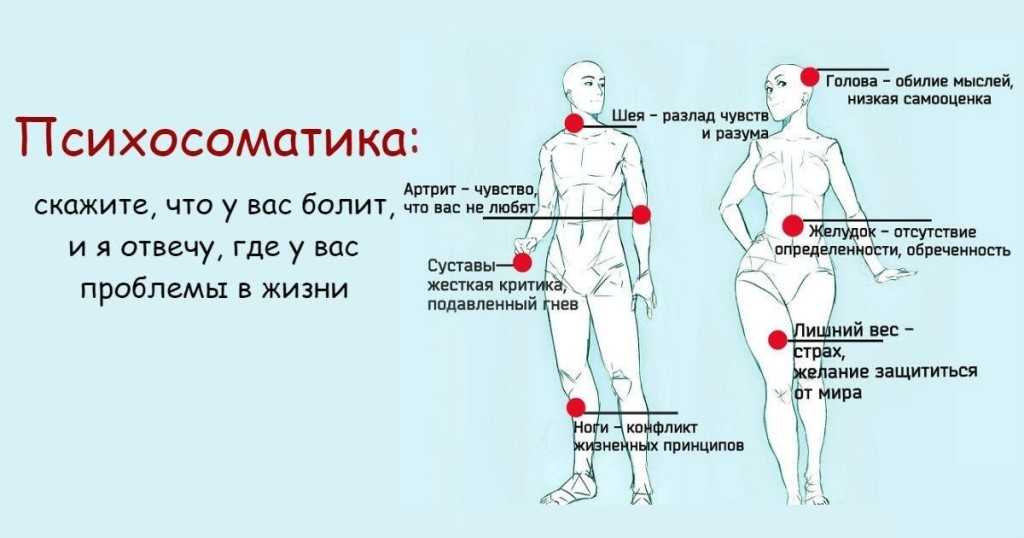 Безрецептурные кремы, такие как кремы с лидокаином или капсаицином (перцем), могут помочь уменьшить симптомы аллодинии.
Безрецептурные кремы, такие как кремы с лидокаином или капсаицином (перцем), могут помочь уменьшить симптомы аллодинии.
Иногда когнитивно-поведенческая терапия может использоваться для выявления других триггеров боли и помощи в стратегиях преодоления.
Почему моя кожа внезапно стала чувствительной?
«Если вы испытываете боль при действиях, которые обычно не должны вызывать боли, обратитесь к врачу. У боли может быть скрытая причина, которую необходимо устранить, или способ облегчить симптомы, которые вы испытываете». — Доктор Хорст
4. Опоясывающий лишай и постгерпетическая невралгия
Симптомы
- Жгучая боль
- Сыпь, часто на боку и спине
Опоясывающий лишай или опоясывающий герпес вызываются реактивацией вируса, вызывающего ветрянку. Это часто встречается у пожилых людей и людей с нарушениями иммунной системы, такими как ВИЧ, или у тех, кто получает химиотерапию от рака.
Реактивированный вирус вызывает воспаление и повреждение нервных клеток, что приводит к болезненной сыпи. Сыпь часто возникает на боку и спине, но может появиться на любой части тела. Обычно он следует по пути одного нерва, называемого «дерматомом».
Сыпь часто возникает на боку и спине, но может появиться на любой части тела. Обычно он следует по пути одного нерва, называемого «дерматомом».
Если вирус поражает область вокруг глаз, он может повредить глаза. Это происходит примерно у 10-25% людей, заболевших опоясывающим лишаем. Редко, менее чем у 1% людей, заболевших опоясывающим лишаем, это может вызвать инфекцию головного мозга, называемую менингоэнцефалитом. Это чаще встречается у людей старше 60 лет, беременных или с ослабленным иммунитетом.
Лечение опоясывающего лишая
Опоясывающий лишай лечится противовирусными препаратами, такими как валацикловир, и обезболивающими, такими как ибупрофен или габапентин. После того, как сыпь от опоясывающего лишая исчезнет, вы можете испытывать постоянную боль в этой области. Ранний прием противовирусных препаратов может помочь снизить вероятность хронической боли (так называемой постгерпетической невралгии). Ваш врач может назначить габапентин при длительной боли, но если боль сильная, вам могут потребоваться другие обезболивающие.
5. Вульводиния
Симптомы
- Вульварная боль
- Боль при сексе
Вульводиния — это боль в наружной части женских половых органов, называемой вульвой. Боль часто описывается как жжение и может быть вызвана или усилена такими вещами, как секс, введение тампона, тесная одежда, сидение или езда на велосипеде. Причина неизвестна. Неясно, насколько распространена вульводиния, потому что женщины часто не говорят об этом своим врачам.
Лечение вульводинии
Лечение включает терапию тазового дна, биологическую обратную связь, лидокаин и гормональные кремы или антидепрессанты.
Другие возможные причины
Другие состояния также могут вызывать гиперчувствительность кожи, включая инсульт и фибромиалгию.
Тест «Кожа болит при прикосновении»
Пройдите тест и узнайте, что вызывает у вас боль при прикосновении к коже.
Пройдите тест на болезненность кожи при прикосновении
Когда звонить врачу
Если у вас постоянные проблемы с чувствительностью кожи, поговорите со своим врачом, чтобы узнать, можно ли определить причину. Если у вас появилась сыпь с сильной болью, возможно, у вас опоясывающий лишай, и вам следует немедленно пройти лечение и посмотреть, нужны ли другие анализы.
Если у вас появилась сыпь с сильной болью, возможно, у вас опоясывающий лишай, и вам следует немедленно пройти лечение и посмотреть, нужны ли другие анализы.
Если вы заметили проблемы с чувствительностью ног, такие как онемение или покалывание, обратитесь к врачу. Это может быть признаком диабета.
Красное пятно на коже, до которого больно дотрагиваться
«Вы должны сообщить своему врачу, если у вас возникли головные боли или изменения зрения, особенно если сыпь находится на лице и глазах или рядом с ними. Опоясывающий лишай может вызвать серьезные осложнения, если он поражает глаза или мозг, и важно выявить эти осложнения на ранней стадии для соответствующего лечения». Херст
Стоит ли идти в отделение неотложной помощи?
Если у вас внезапное изменение чувствительности (либо потеря чувствительности, либо ощущение покалывания), затрагивающее одну сторону тела, немедленно обратитесь в отделение неотложной помощи для обследования на наличие инсульта.
Лечение
Уход на дому
- Нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен или напроксен.
- Безрецептурные кремы, такие как крем с лидокаином и крем с капсаицином
Медицинские процедуры
- Лекарства от судорог и нервных болей, такие как габапентин или антидепрессанты, такие как венлафаксин
- Физиотерапия (включая терапию тазового дна при вульводинии)
- Инъекции лекарств от боли, такие как стероиды
Karen Hoerst, MD.
Доктор Хорст — сертифицированный невролог. Она получила степень бакалавра в области неврологии в Скрэнтонском университете в 2005 году и в Медицинском колледже Джефферсона (ныне Медицинский колледж Сидни Киммела) в 2009 году.. Она прошла интернатуру по внутренним болезням, резидентуру по неврологии и стипендию по сосудистой неврологии в Университетской больнице Томаса Джефферсона в Филадельфии (2014). После ее завершения. ..
..
Прочитать биографию полностью
Была ли эта статья полезной?
109 человек сочли этот значок подсказки
полезным.Скопировано в буфер обмена
Что это такое, симптомы, причины, лечение и прочее
Аллодиния — это необычный симптом, который может быть результатом нескольких заболеваний, связанных с нервами.
Когда вы его испытываете, вы чувствуете боль от раздражителей, которые обычно не вызывают боли. Например, легкое прикосновение к коже или расчесывание волос может вызвать болезненные ощущения.
Аллодиния встречается редко, хотя часто встречается у людей с невропатической болью. Согласно исследованию 2014 года, от 15 до 50 процентов людей с невропатической болью испытывают аллодинию.
Различают три типа аллодинии:
- Тактильная (статическая) аллодиния: сильное ощущение боли
- Термическая аллодиния: изменение температуры, вызывающее боль, например, небольшая капля холодной воды, вызывающая значительный дискомфорт
- Механическая (динамическая) аллодиния: безвредные раздражители, движущиеся по коже, такие как легкое прикосновение
«Аллодиния сама по себе не является диагностируемым состоянием — это симптом, который может быть связан с определенными типами боли», — говорит Вивиан Тауфик, доктор медицинских наук, член совета директоров. сертифицированный анестезиолог и специалист по обезболиванию в Стэнфордской больнице и клинике.
сертифицированный анестезиолог и специалист по обезболиванию в Стэнфордской больнице и клинике.
По словам Медхата Михаэля, доктора медицинских наук, медицинского директора программы неоперативного лечения в Центре здоровья позвоночника в Медицинском центре MemorialCare Orange Coast в Калифорнии, аллодиния может возникнуть в результате «простого прикосновения, например, одеяла к болезненной области или плотной ткани».
Чтобы облегчить аллодинию, необходимо устранить ее основную причину.
Основным симптомом аллодинии является боль от раздражителей, которые обычно не вызывают боли.
В некоторых случаях горячие или холодные температуры могут быть болезненными. Мягкое давление на кожу может быть болезненным. Вы можете почувствовать боль в ответ на ощущение расчесывания или другое движение вдоль кожи или волос.
В зависимости от основной причины вашей аллодинии у вас могут возникнуть и другие симптомы.
Например, если она вызвана фибромиалгией, вы также можете испытать:
- тревога
- депрессия
- Проблема концентрация
- Проблема сон
- Установки
Если он связан с Migraine, вы также можете испытать, что вы также можете испытывать, что это также может испытывать, что это также может испытать.
Некоторые основные состояния и факторы образа жизни могут вызывать аллодинию. It may be linked to:
- fibromyalgia
- migraine headaches
- postherpetic neuralgia, a complication of shingles
- peripheral neuropathy, or damage to a group of nerves
- shingles
- opioid use
- chemotherapy
- diet and nutrition факторы
- диабет
- травма
Клинические испытания 2018 года показали, что PIEZO2 , ген, контролирующий осязание, может способствовать тактильной аллодинии.
Фибромиалгия
Фибромиалгия — это заболевание, при котором вы чувствуете боль в мышцах и суставах по всему телу, не связанную с травмой или заболеванием, например артритом.
Скорее всего, это связано с тем, как мозг обрабатывает болевые сигналы, поступающие от тела. Это все еще что-то вроде медицинской тайны. Ученые не совсем понимают его корни, но, как правило, он передается по наследству.
Это все еще что-то вроде медицинской тайны. Ученые не совсем понимают его корни, но, как правило, он передается по наследству.
Некоторые вирусы, стресс или травма также могут вызывать фибромиалгию.
Мигрень
Мигрень — это состояние, вызывающее сильную боль. Изменения в нервных сигналах и химической активности в вашем мозгу вызывают мигрень. В некоторых случаях эти изменения могут вызывать аллодинию.
Периферическая невропатия
Периферическая невропатия возникает, когда нервы, соединяющие ваше тело со спинным и головным мозгом, повреждаются или разрушаются. Это может быть результатом нескольких состояний, таких как диабет.
Ветряная оспа, опоясывающий лишай и постгерпетическая невралгия
Опоясывающий лишай — это заболевание, вызываемое вирусом ветряной оспы, который также вызывает ветряную оспу.
Постгерпетическая невралгия является наиболее частым осложнением опоясывающего лишая. Повышенная чувствительность к прикосновению является потенциальным симптомом постгерпетической невралгии.
Исследование 2018 года показало, что тактильная аллодиния часто встречается у людей с опоясывающим лишаем.
«Любое повреждение нерва, будь то центральное или периферическое, может быть связано с аллодинией, — говорит Майкл. «Вирус опоясывающего лишая вызывает повреждение пораженного нерва».
Употребление опиоидов
Употребление опиоидов может вызвать гипералгезию, состояние, сопровождающееся усилением боли, которое может привести к аллодинии, согласно обзору 2017 года.
«Воздействие опиоидов вызывает изменения в центральной нервной системе, которые также могут привести к усилению других болевых ощущений, включая, помимо прочего, аллодинию», — говорит Сет А. Уолдман, доктор медицинских наук, MBE, директор отделения боли. заведующая больницей специальной хирургии.
Если человек регулярно употребляет опиоиды, он может чувствовать, что ему нужны более высокие дозы для облегчения боли. Майкл говорит, что это может увеличить риск развития аллодинии.
«Чрезмерное употребление опиоидов может вызвать парадоксальный эффект: наркотики не облегчают боль, а вызывают еще большую боль и чувствительность», — говорит он.
Михаил отмечает, что на связь между употреблением опиоидов и аллодинией влияют несколько факторов, в том числе:
- мозговые расстройства
- различия в обработке боли
- нарушение работы опиоидных рецепторов на нервы, что может привести к повреждению периферических нервов. Иногда это повреждение нерва вызывает аллодинию.
Исследование на мышах, проведенное в 2019 году, показало, что химиотерапия может вызывать механическую аллодинию.
В документе 2019 года указано на исследование, предполагающее, что механическая или термическая аллодиния часто возникает у людей, страдающих периферической нейропатией, вызванной химиотерапией (CIPN).
Диета и питание
Михаил отмечает, что недостаток витаминов может играть роль в развитии аллодинии. Он также может развиться в результате диабета.

«Дефицит витаминов может привести к повреждению нервов и, как следствие, к развитию аллодинии», — говорит он. «Корректировка и лечение дефицита витаминов B12, E, B6, фолиевой кислоты, меди и B1 очень важны. Продукты с высоким содержанием жира и сахара, как правило, еще больше усугубляют эти симптомы».
Исследование, проведенное на мышах в 2017 году, показало, что диета с высоким содержанием жиров и ожирение связаны с аллодинией.
Травма
Михаил говорит, что даже, казалось бы, незначительная травма, например растяжение лодыжки во время занятий спортом, может привести к аллодинии.
«Травма может вызвать аномальную реакцию и повышение чувствительности центральной нервной системы», — говорит он. «Любая раздавливающая травма конечности или тяжелая травма, такая как травма спинного мозга, может вызвать аллодинию».
Небольшое исследование 2021 года с участием 30 человек с посттравматическими головными болями показало, что 79процентов участников испытали гиперчувствительность.
 Из этих людей 54 процента страдали тактильной и световой гиперчувствительностью.
Из этих людей 54 процента страдали тактильной и световой гиперчувствительностью.Если вы заметили, что ваша кожа стала более чувствительной к прикосновению, чем обычно, вы можете провести самопроверку, чтобы определить, есть ли у вас симптомы аллодинии. Для этого:
- Протрите кожу сухим ватным диском.
- Приложите горячий или холодный компресс.
Если вы испытываете болезненное покалывание в ответ на любой из этих раздражителей, возможно, у вас аллодиния. Важно записаться на прием к врачу, чтобы убедиться в этом.
Ваш врач проверит любые основные заболевания, такие как диабет, и спросит вас о симптомах.
«При обсуждении с вашим врачом подготовьте как можно более точное описание вашей боли», — говорит Аманда Персо, доктор медицинских наук, невролог из Northwell Health. «Описание качества боли очень важно при расшифровке того, является ли боль нейропатической, такой как аллодиния».
Persaud предлагает использовать следующие термины для описания симптомов, когда это применимо:
- жгучий
- пульсирующий
- постоянный
- периодический
- излучающий
Тауфик говорит, что ваш врач, скорее всего, проведет тест, аналогичный вашему самообследованию.

После того, как врач определил аллодиническую боль, он может провести дополнительные тесты, чтобы найти основную причину, говорит Уильям Колдуэлл, доктор медицины, директор Центра лечения боли в Stony Brook Medicine.
Дополнительное тестирование основной причины может включать:
- анализы крови, такие как анализ крови на гемоглобин A1c
- МРТ
- электромиография (ЭМГ)
Если ваш врач подозревает, что у вас может быть диабет, он, скорее всего, назначит анализы крови для измерения уровня глюкозы в крови. Они также могут назначить анализы крови, чтобы проверить наличие других возможных причин ваших симптомов, таких как заболевание щитовидной железы или инфекция.
Михаил отмечает, что лечение будет зависеть от основной причины вашей аллодинии. Лечение может включать:
- пероральные препараты, такие как лидокаин (ксилокаин) или прегабалин (лирика)
- местные препараты, такие как лидокаиновая мазь или пластырь с капсаицином
- нестероидные противовоспалительные препараты, такие как напроксен (алев) или индометацин изменения образа жизни 9007
- когнитивно-поведенческая терапия (КПТ)
- масло CBD
- Sokeikakketsuto (SOKT) для людей, проходящих химиотерапию
- стимуляция спинного мозга
- Блокаторы нервов
- Хирургия
Препараты капсаицина обычно используются для уменьшения боли при таких состояниях, как артрит или растяжение мышц. Они могут включать пластыри, кремы, гели и мази.
Они могут включать пластыри, кремы, гели и мази.
«Операция может быть вариантом в случаях защемления нерва или [центральной или периферической] компрессии», — говорит Майкл. «Имплантация нейромодуляторов может быть очень полезна в лечении».
Тем не менее, лучший курс лечения часто заключается в контроле триггера.
«В центре внимания при лечении аллодинии должно быть лечение причинного состояния», — говорит Лев Калика, доктор хиропрактики и владелец New York Dynamic Neuromuscular Rehabilitation & Physical Therapy в Нью-Йорке.
Например, лечение диабета может уменьшить аллодиническую боль, а когнитивно-поведенческая терапия может помочь вам лучше справляться с болью и уменьшить триггеры в вашем образе жизни.
Аллодиния болезненна, поэтому понятно, что люди хотят ее предотвратить, особенно если у них есть факторы риска.
Хотя Колдуэлл говорит, что аллодинию нельзя полностью предотвратить, люди с сопутствующими заболеваниями, связанными с аллодинией, могут снизить риск ее возникновения.

 – 2021.
– 2021. 
 Из этих людей 54 процента страдали тактильной и световой гиперчувствительностью.
Из этих людей 54 процента страдали тактильной и световой гиперчувствительностью.