Что показывает биохимический анализ крови и как он проводится?
Словосочетание «кровь на биохимию» знакомо многим – это информативный анализ, который часто назначают врачи разного профиля. Процедура состоит в заборе крови из вены и тестировании ее показателей. Результаты биохимического анализа крови сводятся в довольно обширную таблицу, и расшифровка значений неизменно вызывает любопытство у пациента.
Немногие могут похвастаться тем, что врач подробно им разъяснил значение каждой строчки в бланке анализа на биохимию — на это не хватит стандартного времени приема. Однако никогда не поздно заняться самообразованием.
В чем особенности биохимического анализа крови
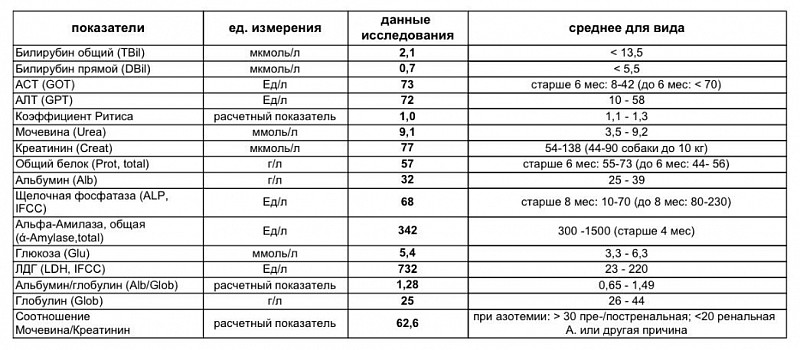
Это диагностический лабораторный метод, позволяющий оценить работу внутренних органов, определить потребность организма в микро- и макроэлементах, витаминах, гормонах и ферментах, распознать патологии метаболизма.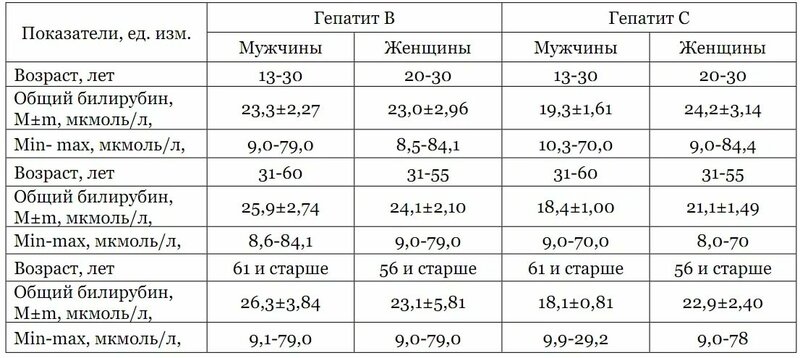
Подготовка и проведение процедуры
- Кровь сдается натощак, утром, между 8 и 11 часами. Накануне и в день процедуры рекомендуется пить негазированную воду, другие напитки следует исключить, как и тяжелую пищу.
- Спросите врача, не требуется ли перерыв в приеме лекарственных препаратов и если требуется, то на какое время.

- Не следует курить перед процедурой как минимум час. Алкоголь нельзя принимать в течение суток до процедуры.
- Физические и эмоциональные нагрузки накануне следует снизить. Непосредственно перед забором крови рекомендуется спокойно посидеть возле кабинета минут 10–20.
- Если вы проходите курс физиотерапии или вам назначено инструментальное исследование, спросите у врача, не следует ли отложить анализ крови на биохимию или сделать перерыв в других процедурах.
Динамика лабораторных показателей должна отслеживаться в одном медицинском учреждении и при максимально сходных условиях, тогда результаты будут корректны.
Расшифровка результатов биохимического анализа крови
С появлением современных лабораторных анализаторов, которые способны предоставить полные данные о биохимическом составе крови в течение пары часов, расшифровка существенно ускорилась. В течение максимум трех дней пациент получает на руки распечатанную таблицу, где отмечено, какие показатели изучались, какие значения получены и как они соотносятся с нормой. Следует знать, что нормы биохимического анализа крови у женщин и мужчин по ряду показателей могут различаться, также некоторые цифры зависят от возраста пациента.
В течение максимум трех дней пациент получает на руки распечатанную таблицу, где отмечено, какие показатели изучались, какие значения получены и как они соотносятся с нормой. Следует знать, что нормы биохимического анализа крови у женщин и мужчин по ряду показателей могут различаться, также некоторые цифры зависят от возраста пациента.
- Альбумин . Этот белок продуцируется печенью, он составляет до 65% плазмы крови. В разном возрасте референсные значения отличаются, по половому признаку они не варьируются. У детей до 14 лет норма составляет 38–54 г/л, 14–60 лет — 35–50 г/л, а у людей старше 60 лет — 34–38 г/л. Повышение альбумина в крови может быть следствием обезвоживания организма при заболеваниях ЖКТ или ротавирусных инфекциях.

- Гликированный гемоглобин . Это химически связанная с глюкозой составляющая гемоглобина. Показатель нужен для диагностики и лечения диабета первого и второго типов. В норме гликирировано должно быть не более 5,7% от всего гемоглобина в крови. 5,7–6,4% говорят о риске развития сахарного диабета. 6,5% и более — выраженный диабет.
- Железосвязывающая способность сыворотки . Показатель способности крови к переносу железа важен для диагностики анемий. Норма — 45,3–77,1 мкмоль/л. Снижение говорит о высокой концентрации железа в крови, повышение — о низкой.

- Миоглобин . Белок, содержащий железо. В крови его концентрация повышается при сердечных патологиях, особенно при инфаркте миокарда. Понижение миоглобина наблюдается при полиомиелите и ревматоидном артрите. Референсные значения имеют широкие пределы: у мужчин 19–92 мкг/л, у женщин 12–76 мкг/л. Только тогда, когда в анализе значится миоглобин около или менее 10 либо более 80 мкг/л, речь идет о серьезном заболевании.
- Общий белок . В плазме крови насчитывается около 150 разных белков. Общий белок проверяют, чтобы исключить патологии обмена веществ, наличие злокачественных опухолей, фактор неправильного питания. Высокий уровень белка в крови — повод заподозрить инфекционное заболевание, ревматоидный артрит, злокачественные образования.
 Снижают белок панкреатит, патологии печени и ЖКТ, серьезные травмы и ожоги.
Снижают белок панкреатит, патологии печени и ЖКТ, серьезные травмы и ожоги.
Возраст | Норма общего белка, г/л |
< 1 года | 47 – 72 |
1 – 4 года | 61 – 75 |
5 – 7 лет | 52 – 78 |
8 – 15 лет | 58 – 76 |
Взрослые | 64 – 83 |
- Ревматоидный фактор .
 В норме его в биохимическом анализе крови быть не должно, сколько бы лет ни было пациенту. От пола это тоже не зависит. Ревматоидный фактор — это антитела, которые выбрасываются в кровь при заболеваниях мышечных и соединительных тканей, вирусных инфекциях, развитии злокачественных опухолей, системных и аутоиммунных заболеваниях. Их наличие — тревожный сигнал для врача.
В норме его в биохимическом анализе крови быть не должно, сколько бы лет ни было пациенту. От пола это тоже не зависит. Ревматоидный фактор — это антитела, которые выбрасываются в кровь при заболеваниях мышечных и соединительных тканей, вирусных инфекциях, развитии злокачественных опухолей, системных и аутоиммунных заболеваниях. Их наличие — тревожный сигнал для врача. - С-реактивный белок (CRP, СРБ) . Скачок С-реактивного белка — показатель воспалительного процесса. Этот белок является стимулятором защитных реакций организма. В любом возрасте его концентрация должна быть не более 0,5 г/л, хотя прием оральных контрацептивов может его немного повышать, и это считается нормой.
- Трансферрин .
 Белок, который является основным переносчиком железа. Его концентрация в крови снижается при анемиях, циррозе печени, избытке железа в организме, хронических воспалительных процессах. Референсные значения колеблются в пределах 2–4 г/л для мужчин, для женщин допустимо 2,2–4,4 г/л. С возрастом содержание трансферрина в крови естественным образом понижается.
Белок, который является основным переносчиком железа. Его концентрация в крови снижается при анемиях, циррозе печени, избытке железа в организме, хронических воспалительных процессах. Референсные значения колеблются в пределах 2–4 г/л для мужчин, для женщин допустимо 2,2–4,4 г/л. С возрастом содержание трансферрина в крови естественным образом понижается. - Ферритин . Если метаболизм железа в организме нарушен, это обязательно скажется на содержании ферритина в плазме крови. Норма у взрослых женщин — 13–150 мкг/л, у мужчин — 30–400 мкг/л. Выше референсных значений ферритин может быть при заболеваниях печени, хронической почечной недостаточности, раковых заболеваниях.
- Триглицериды .
 Продукты углеродного обмена в печени. Также могут поступать в кровь с пищей. Референсные значения приведены в таблице ниже. При сахарном диабете и сердечно-сосудистых патологиях, а также при беременности уровень триглицеридов повышается. В терминальных стадиях поражения печени, при заболеваниях щитовидной железы, недостаточном питании — понижается.
Продукты углеродного обмена в печени. Также могут поступать в кровь с пищей. Референсные значения приведены в таблице ниже. При сахарном диабете и сердечно-сосудистых патологиях, а также при беременности уровень триглицеридов повышается. В терминальных стадиях поражения печени, при заболеваниях щитовидной железы, недостаточном питании — понижается.
Возраст, лет | Норма, ммоль/л | |
М | Ж | |
до 10 | 0,34 – 1,13 | 0,40 – 1,24 |
10 – 15 | 0,36 – 1,41 | 0,42 – 1,48 |
15 – 20 | 0,45 – 1,81 | 0,40 – 1,53 |
20 – 25 | 0,50 – 2,27 | 0,41 – 1,48 |
25 – 30 | 0,52 – 2,81 | 0,42 – 1,63 |
30 – 35 | 0,56 – 3,01 | 0,44 – 1,70 |
35 – 40 | 0,61 – 3,62 | 0,45 – 1,99 |
40 – 45 | 0,62 – 3,61 | 0,51 – 2,16 |
45 – 50 | 0,65 – 3,70 | 0,52 – 2,42 |
50 – 55 | 0,65 – 3,61 | 0,59 – 2,63 |
55 – 60 | 0,65 – 3,23 | 0,62 – 2,96 |
60 – 65 | 0,65 – 3,29 | 0,63 – 2,70 |
65 – 70 | 0,62 – 2,94 | 0,68 – 2,71 |
- Холестерин-ЛПВП .
 Показатель риска развития атеросклероза. Липопротеиды высокой плотности используются при переработке и выведении жиров организмом, за это они получили название «хорошего холестерина». Норма — 1,03–1,55 ммоль/л. При высоких значениях меньше риск появления сосудистых бляшек, при низких — возможно прогрессирование атеросклероза даже при нормальном общем холестерине.
Показатель риска развития атеросклероза. Липопротеиды высокой плотности используются при переработке и выведении жиров организмом, за это они получили название «хорошего холестерина». Норма — 1,03–1,55 ммоль/л. При высоких значениях меньше риск появления сосудистых бляшек, при низких — возможно прогрессирование атеросклероза даже при нормальном общем холестерине. - Холестерин-ЛПНП . Липопротеиды низкой плотности — основные переносчики «вредного» холестерина, который поступает в организм с пищей. Норма колеблется в пределах 0–3,3 ммоль/л, повышение уровня говорит о риске атеросклероза.
- Общий холестерин . Сумма значений ЛПВП и ЛПНП. В норме составляет 5,2 ммоль/л. Понижение общего холестерина может привести к психофизиологическим расстройствам, нарушениям репродуктивной функции, повышение — к сахарному диабету и атеросклерозу.

Это интересно!
Слишком ожесточенная борьба с холестерином в крови способна навредить здоровью. Холестерин участвует в синтезе половых гормонов, важен для правильного формирования плода у беременных, является жизненно необходимым компонентом клеточных мембран, нормализует мозговую деятельность. Излишне жесткие диеты, направленные на полное «изгнание» холестерина из организма, способны существенно снизить половую функцию как у мужчин, так и у женщин.
- Глюкоза . Источник энергии для всех клеток и тканей организма.
 Нормальным считается показатель глюкозы в крови на уровне 3,3–5,5 ммоль/л. Более высокие значения наблюдаются при сахарном диабете, низкие могут отмечаться на фоне приема инсулина или развития опухолевых заболеваний поджелудочной железы.
Нормальным считается показатель глюкозы в крови на уровне 3,3–5,5 ммоль/л. Более высокие значения наблюдаются при сахарном диабете, низкие могут отмечаться на фоне приема инсулина или развития опухолевых заболеваний поджелудочной железы. - Фруктозамин . Это соединение белка с глюкозой. Его уровень помогает определить колебания глюкозы в крови в среднем за 2–3 недели до сдачи анализа. В норме фруктозамин в крови содержится в концентрации 0–285 мкмоль/л. Если значение выше — это признак сахарного диабета.
- Витамин В12 . Участвует в процессах продуцирования эритроцитов красным костным мозгом и их созревания.
 Норма — 208–963,5 пг/мл. Лейкоз, заболевания печени и почек приводят к повышению содержания В12 в крови, а вегетарианское питание, паразитарные заболевания, воспаления ЖКТ — к снижению.
Норма — 208–963,5 пг/мл. Лейкоз, заболевания печени и почек приводят к повышению содержания В12 в крови, а вегетарианское питание, паразитарные заболевания, воспаления ЖКТ — к снижению. - Железо . Требуется для кислородного обмена. Референсные значения для детей до двух лет — 7–18 мкмоль/л, от 2 до 14 лет — 9–22 мкмоль/л. У мальчиков-подростков и взрослых мужчин норма составляет 11–31 мкмоль/л; у девочек-подростков и взрослых женщин — 9–30 мкмоль/л. При дефиците железа в крови обычно следует проверить рацион пациента и обмен веществ, при избытке — функции кишечника.
- Калий . Обеспечивает естественную сердечную деятельность. В норме в крови концентрация калия составляет 3,5–5 ммоль/л.
 Заболевания сердечно-сосудистой системы и ЖКТ, неправильное питание, диабет, опухолевые заболевания могут существенно снизить этот показатель.
Заболевания сердечно-сосудистой системы и ЖКТ, неправильное питание, диабет, опухолевые заболевания могут существенно снизить этот показатель. - Кальций . Используется в работе мышц, нервов, сердца и сосудов, участвует в образовании костной ткани. Референсные значения 2,25–2,5 ммоль/л. Если пациенту не хватает витамина D, он питается несбалансированно, страдает эндокринными расстройствами или заболеваниями почек и печени, концентрация кальция в крови снижается. Повышенный уровень кальция — признак развития опухолевых заболеваний.
- Магний . Внутриклеточные обменные процессы и передача импульсов от нервов к мышцам невозможны без магния. Норма в крови составляет 0,75–1,25 ммоль/л.
 При почечной недостаточности магний повышается, при неправильном питании и патологиях печени — снижается.
При почечной недостаточности магний повышается, при неправильном питании и патологиях печени — снижается. - Натрий . Вместе с магнием отвечает за передачу нервных импульсов в мышцы, также необходим для кальциевого обмена. В норме натрия в крови должно быть 136–145 ммоль/л. Повышенные значения характерны для несахарного диабета и болезней мочевыводящей системы, пониженные отмечаются при сахарном диабете, печеночной или почечной недостаточности.
- Фосфор . Нужен нервно-мышечной и костной системам организма для нормальной работы. Референсные значения: в возрасте до двух лет — 1,45–2,16 ммоль/л, от 2 до 12 лет — 1,45–1,78 ммоль/л, далее до 60 лет — 0,87–1,45 ммоль/л. В возрасте старше 60 лет женская норма 0,90–1,32 ммоль/л, мужская — 0,74–1,2 ммоль/л.
 Слишком много фосфора в крови бывает у людей, злоупотребляющих фастфудом и газированными напитками. При избытке фосфора возможны проблемы с иммунитетом за счет подавления выработки лейкоцитов. Пониженное содержание фосфора приводит к нервному истощению и депрессиям.
Слишком много фосфора в крови бывает у людей, злоупотребляющих фастфудом и газированными напитками. При избытке фосфора возможны проблемы с иммунитетом за счет подавления выработки лейкоцитов. Пониженное содержание фосфора приводит к нервному истощению и депрессиям. - Фолиевая кислота . Требуется для осуществления многих жизненно важных процессов — от вынашивания плода, до кроветворения и усвоения аминокислот, сахара. Нормальное значение — 10–12 мкмоль/л. Если пациент страдает алкоголизмом или долгое время принимает антибиотики, уровень фолиевой кислоты, скорее всего, будет понижен. То же наблюдается и при беременности. Повышенные значения могут отмечаться при серьезных болезнях почек.
- Хлор .
 Нужен для регулировки кислотно-щелочного баланса крови и поддержания осмотического давления. Референсные значения — 98–107 ммоль/л. Повышенный уровень хлора — признак обезвоживания организма, проблем с почками и надпочечниками, несахарного диабета. Гормональные нарушения, травмы головы, почечная недостаточность приводят к снижению концентрации хлора в крови.
Нужен для регулировки кислотно-щелочного баланса крови и поддержания осмотического давления. Референсные значения — 98–107 ммоль/л. Повышенный уровень хлора — признак обезвоживания организма, проблем с почками и надпочечниками, несахарного диабета. Гормональные нарушения, травмы головы, почечная недостаточность приводят к снижению концентрации хлора в крови.
Важно понимать!
Витаминно-минеральные комплексы следует принимать курсами по назначению врача, самостоятельный их прием может негативно сказаться на здоровье. Прием витаминов круглый год возможен только при доказанной их нехватке у конкретного пациента и контроле их содержания в крови при помощи лабораторных тестов. Профилактические курсы обычно составляют 3–4 недели, в отдельных случаях — до 2-х месяцев.
- Креатинин .
 Образуется в результате белкового обмена, выводится из организма с мочой. У женщин концентрация креатинина в крови может в норме составлять 53–97 мкмоль/л, у мужчин — 62–115 мкмоль/л. Низкие значения креатинина в крови могут свидетельствовать о голодании, снижении мышечной массы. Высокие — результат проблем с почками, заболеваний щитовидной железы, следствие лучевой болезни.
Образуется в результате белкового обмена, выводится из организма с мочой. У женщин концентрация креатинина в крови может в норме составлять 53–97 мкмоль/л, у мужчин — 62–115 мкмоль/л. Низкие значения креатинина в крови могут свидетельствовать о голодании, снижении мышечной массы. Высокие — результат проблем с почками, заболеваний щитовидной железы, следствие лучевой болезни. - Мочевая кислота . Образуется в печени, выводится почками. Референсные значения для детей составляют 120–320 мкмоль/л, для взрослых женщин — 150–350 мкмоль/л, для взрослых мужчин — 210–420 мкмоль/л. Скачок концентрации вверх — один из симптомов подагры, алкоголизма, патологий печени и почек. Уровень мочевой кислоты снижается при неправильном питании.
- Мочевина .
 Образуется после распада аммиака, который для организма токсичен. Женская норма — 2,2–6,7 ммоль/л, мужская — 3,8–7,3 ммоль/л. При почечной недостаточности и высокобелковом рационе концентрация мочевины в крови повышается, а при вегетарианском питании, циррозе печени и беременности — снижается.
Образуется после распада аммиака, который для организма токсичен. Женская норма — 2,2–6,7 ммоль/л, мужская — 3,8–7,3 ммоль/л. При почечной недостаточности и высокобелковом рационе концентрация мочевины в крови повышается, а при вегетарианском питании, циррозе печени и беременности — снижается.
- Билирубин общий . Желтый пигмент, состоящий из прямого и непрямого билирубина. Референсные значения — 3,4–17,1 мкмоль/л. Высокие значения наблюдаются прежде всего при серьезных нарушениях работы печени.
- Билирубин прямой . В норме концентрация в крови составляет 0–7,9 мкмоль/л.
 Превышение говорит о тяжелых патологиях желчевыводящих путей и печени.
Превышение говорит о тяжелых патологиях желчевыводящих путей и печени. - Билирубин непрямой . Токсичный продукт распада гемоглобина, нарушающий нормальную работу клеток. Высчитывается как разность общего и прямого билирубина. Повышение непрямого билирубина бывает при анемиях, малярии.
- Аланинаминотрансфераза (АлАт) . Один из важных ферментов печени, необходимый для аминокислотного обмена. У женщин в норме может составлять до 31 Ед/л, у мужчин — до 41 Ед/л. Более высокие показатели отмечаются во время серьезных проблем с печенью, сердцем, сосудами.
- Амилаза .
 Фермент, синтезируемый в слюнных железах для переваривания углеводов. Нормальный показатель колеблется в пределах 28–100 Ед/л. При нарушении работы ЖКТ показатели выходят за указанные пределы.
Фермент, синтезируемый в слюнных железах для переваривания углеводов. Нормальный показатель колеблется в пределах 28–100 Ед/л. При нарушении работы ЖКТ показатели выходят за указанные пределы. - Панкреатическая амилаза . Также участвует в переваривании углеводов. Референсные значения — 0–50 Ед/л. Если нарушена работа поджелудочной железы, показатель растет.
- Аспартатаминотрансфераза (АсАт) . Фермент, который выбрасывается в кровь в существенных количествах только при повреждениях печени или сердечной мышцы.
Возраст, пол | Норма, не более, Ед/л | |
0 – 1 год | 58 | |
1 – 4 года | 59 | |
4 года – 7 лет | 48 | |
7 – 13 лет | 44 | |
13 – 18 лет | 39 | |
> 18 лет | М | 40 |
Ж | 32 | |
- Гамма-глутамилтрансфераза (Гамма-ГТ) .
 Вырабатывается поджелудочной железой и печенью, ее концентрация растет при патологиях печени и алкоголизме.
Вырабатывается поджелудочной железой и печенью, ее концентрация растет при патологиях печени и алкоголизме.
Возраст, пол | Норма, не более, Ед/л | |
< 5 дней | 185 | |
5 дней–6 мес. | 204 | |
6 – 12 мес. | 34 | |
1 – 3 года | 18 | |
3 – 6 лет | 23 | |
6 – 12 лет | 17 | |
12–17 лет | М | 45 |
Ж | 33 | |
> 17 лет | М | 10 – 71 |
Ж | 6 – 42 | |
- Креатинкиназа .
 Проверяется при подозрении на системные болезни соединительной ткани, инфаркт миокарда, почечную недостаточность. Норма — 0–25 Ед/л.
Проверяется при подозрении на системные болезни соединительной ткани, инфаркт миокарда, почечную недостаточность. Норма — 0–25 Ед/л. - Лактат (молочная кислота) . Вырабатывается в ходе сжигания энергии. Норма — 0,5–2,2 ммоль/л. Повышается при физических нагрузках, сахарном диабете, алкогольных отравлениях, снижении функции печени и почек, передозировке аспирином. Всем знакомые боли в мышцах после тренировок возникают из-за активного выброса в кровь молочной кислоты.
- Лактатдегидрогеназа (ЛДГ) . Фермент, необходимый для образования лактата. У людей старше 12 лет нормальное значение ЛДГ составляет 250 Ед/л. У беременных женщин и новорожденных немного повышенный уровень ЛДГ не является патологией, для остальных он может быть одним из проявлений заболеваний кровеносной системы, печени, почек.

- Липаза . Помогает перевариванию жиров. Концентрация липазы в крови в пределах 0–190 Ед/л нормальна, отклонение указывает на проблемы с поджелудочной железой. Близкие к нулю показатели — повод пересмотреть рацион питания и провериться на онкологические заболевания.
- Фосфатаза щелочная . Помогает фосфорному обмену. Нормальные показатели для женщин 0–240 Ед/л, у мужчин нормой считается 0–270 Ед/л. Патологии почек, желчевыводящих путей, печени, проблемы с костной системой проявляются повышением уровня фосфатазы в крови.
- Холинэстераза .
 Вырабатывается печенью, требуется нервным и мышечным волокнам. В крови у мужчин в норме концентрация составляет 5800–14 600 Ед/л, для женщин нормален показатель 5860–11 800 Ед/л. Уровень холинэстеразы снижается при инфаркте миокарда, заболеваниях печени, злокачественных опухолях, а повышается при сахарном диабете, ожирении, артериальной гипертонии маниакально-депрессивном психозе.
Вырабатывается печенью, требуется нервным и мышечным волокнам. В крови у мужчин в норме концентрация составляет 5800–14 600 Ед/л, для женщин нормален показатель 5860–11 800 Ед/л. Уровень холинэстеразы снижается при инфаркте миокарда, заболеваниях печени, злокачественных опухолях, а повышается при сахарном диабете, ожирении, артериальной гипертонии маниакально-депрессивном психозе.
Представьте себе, врачи не только держат в голове весь этот огромный объем информации, но и быстро ориентируются в бланке анализа! Имейте в виду, что приведенные нами данные могут иметь только справочный характер, вопросы диагностики следует оставить врачу. Если вы хотите скорее узнать свой диагноз, просто выберите лабораторию, где результаты биохимического анализа крови предоставляются онлайн. Сэкономив время, вы сможете посетить врача-диагноста раньше.
Билирубин — что это, норма и повышенные значения билирубина в крови женщин, мужчин и новорожденных
Главная / ЧАстые ВОпросы14 января 2021
- Билирубин (прямой и непрямой)
- Норма у мужчин и причины повышения
- Норма у женщин
- Норма билирубина у новорожденных
- О чем способен рассказать его дисбаланс
Здравствуйте, уважаемые читатели блога KtoNaNovenkogo. ru. Желтуха довольно распространенное заболевание. Многие знакомы с ней понаслышке, иные, сталкивались с болезнью «вплотную».
ru. Желтуха довольно распространенное заболевание. Многие знакомы с ней понаслышке, иные, сталкивались с болезнью «вплотную».
Но навряд ли, кто знает, что характерные ей симптомы – желтизна кожи и склер глаз, потемнение урины и обесцвечивание кала, проявляются благодаря билирубину – особому биологическому пигменту.
Его нормальный процесс метаболизма (что это?) определяет состояние печени и естественных систем детоксикации организма.
Билирубин (прямой и непрямой): что это такое
Дословный перевод билирубина с латинского – красная желчь. Этот пигмент на самом деле имеет красно-коричневый окрас, который присутствует в крови, но утилизируется из организма с помощью желчного секрета, поэтому и называется – пигмент желчный.
Его образование обусловлено распадом белковых компонентов крови (в частности — миоглобина и гемоглобина), которые в изобилии содержатся в красных клетках крови (эритроцитах).
При утилизации, отживших свой век эритроцитов (данный процесс происходит, как правило, в органах кроветворения — печени, селезенке, костном мозге) и разрушении в крови красных кровяных телец высвобождается свободная фракция билирубина, как ее еще называют – непрямого.
Связываясь в плазме с сывороткой альбуминов (протеины – растворимые белки), он транспортируется в печень и под действием ферментативных реакций присоединяется к глюкуроновой кислоте, образуя связанную фракцию пигмента – фракцию прямого билирубина.
Ежедневно в организме разрушается до 1% эритроцитарных клеток и создается примерно 300 мг пигмента билирубин, 240 из них, именно из утилизированных эритроцитов. А на полное их обновление уходит всего три месяца.
Связанный билирубин и незначительная часть свободного пигмента (в тандеме (что это?) называются общим билирубином) выводятся с желчью в ЖКТ, где и подлежат утилизации.
Под действием кишечной флоры и последующей трансформации, пигменты в виде новых химических соединений выводятся из организма с каловым химусом и уриной.
Важная особенность непрямого билирубина – сильная токсичность, а его свойство нерастворимости в жидкостях не позволяет его вывод посредством желчи и урины. Наибольшему влиянию токсичности подвержены клетки тканевой структуры мозга и ЦНС.
Прямой билирубин не уступает по токсичности своему «собрату», но его способность хорошего растворения позволяет легко утилизировать его из организма, что делает пигмент безопасным для человека.
Определение концентрации пигмента в биохимии крови, является ценным диагностическим фактором, так как по избыточному его накоплению в крови (гипербилируинемии) либо наличии билирубина в моче (билирубинурии) врач может сделать оценку состояния организма пациента и выявить патологии, спровоцировавшие изменения, безопасных для организма норм пигмента.
Норма билирубина у мужчин и причины его повышения
Количественная концентрация билирубина в человеческом организме выявляется методом биохимического анализа венозной крови. Для более точного определения кровь берется натощак.
При этом длительный период (до 8 ч.) отсутствия пищи в желудке обеспечивает более точное его выявление в определенных единицах – микромолях на литр плазмы.
Самая высокая допустимая норма пигмента у пациентов мужского пола.
| Фракции билирубина | К-во — норма |
|---|---|
| общий | от 8,4 до 19,8 |
| связанный (прямой) | от 1,0 до 8,1 в процентном соотношении – 20-22% |
| свободный (непрямой) | до 20, в процентном соотношении 78-80% |
Для мужчин характерно проявление пигментного гепатоза (Жильбера синдром) с умеренным повышением свободного пигмента. Наследуется генетически почти у 5% людей, и по данным статистики – львиная доля приходится на сильный пол.
Характеризуется хроническим, но доброкачественным характером. Характерная клиника болезни проявляется, лишь к 20 годам, поэтому мужчины часто даже не подозревают о своей болезни.
Желтуха может обнаружиться случайно во время осмотров, либо в лабораторных анализах по поводу выявления совершенно иной патологии.
Норма билирубина у женщин
Концентрация пигмента в плазме женщин не многим, но все же, отличается от мужской нормы, что обусловлено меньшей секрецией эритроцитов, а соответственно красящего вещества крови (гемоглобина), процесс распада которого, образует пигмент.
| Фракции билирубина | К-во — норма |
|---|---|
| общий | от 8,2 до 17,1 |
| связанный (прямой) | от 0,9 до 4,2 |
| свободный (непрямой) | до 17,2 |
Такие же значения характерны и для беременных женщин. Если она здорова и беременность протекает без патологий, уровень пигмента не отклоняется от референсных показателей.
Дисбаланс билирубина в сторону повышения возможен, лишь в конце беременности, что может быть обусловлено развитием внутрипеченочного холестаза (нарушение желчного оттока). После родов концентрация быстро приходит в норму.
Норма билирубина у новорожденных
Диапазон концентрации билирубина в детском возрасте подобен взрослым нормам. Немного иной показатель характерен для новорожденных.
Они подвержены проявлениям физиологической желтухи в первые же дни своей жизни, что обусловлено несовершенством печеночных функций и адаптацией младенца к новым жизненным условиям.
Желтая окраска кожного покрова и слизистых тканей, наиболее выражена в первые три дня. Лишь когда ферментная система начинает функционировать в полном объеме, примерно спустя неделю после родов, пигментация исчезает.
Лишь когда ферментная система начинает функционировать в полном объеме, примерно спустя неделю после родов, пигментация исчезает.
- В возрасте 2-х, 3-х дней – норма пигмента достигает 61 мкмоль/л.
- Для последующей недели нормальным считается достаточно повышенный уровень – в 250 мкмоль/л. У недоношенных младенцев референсным считается – 170 мкмоль.
- С 10-го дня, билирубин начинает снижается и должен соответствовать 21 мкмолю.
Повышение концентрации билирубина выше референсных норм у новорожденных – опасный симптом, для которого характерно проявление при развитии гемолитической болезни усиленного распада эритроцитарных клеток и высвобождения большого количества пигмента желчи, что обусловлено несовместимостью крови младенца с кровью матери по схожести групповых антигенов, либо резус-фактору (что это?).
Увеличение общего уровня пигмента у ребенка могут способствовать:
- нарушение в организме процесса захвата, тропика, либо обезвреживания (коньюгации) билирубина в паренхиматозных клетках печени (гепацитах) – врожденный синдром Жильбера;
- дефицит витамина В9, который, при ускоренной утилизации эритроцитов и его выводе, провоцирует гиповитаминоз фолиевой кислоты;
- наличие различных видов гепатитов;
- застойная гепатопатия (застой секрета в желчных путях).

У любого контингента пациентов, увеличение концентрации билирубина свыше нормы, означает развитие желтухи.
- Начальный процесс развития болезни диагностируют при превышении пигмента 26 микромоль.
- Стадия легкой клиники развивается при варьировании показателей до 87 микромоль.
- В стадии среднего течения билирубин достигает высоких концентраций- до 160 единиц.
- Свыше 160 микромоль – диагностируется этап тяжелого течения.
О чем способен рассказать дисбаланс желчного пигмента
Снижение уровня пигмента в плазме крови диагностической ценности не имеет, может быть спровоцировано крепким кофе или чаем, стрессами или депрессиями.
А вот повышение билирубина связано с наличием различных патологий в организме, и может рассказать врачу о многом:
- При повышенной концентрации непрямой фракции диагностируют надпочечные желтухи, которые могут спровоцировать анемии различной этиологии, либо обширные гемморагии в организме.
- При повышенных значениях прямой и непрямой пигментных фракций развивается паренхиматозная желтуха, как следствие повреждения клеток печени процессами печеночной дистрофии, злокачественным процессом, циррозным, либо токсическим поражением тканевой структуры печени.

- Если их повышение связано с механическими повреждениями (закупорка желчных протоков) – механическая, обтурационная, подпеченочная желтуха, которые развиваются вследствие опухолевых новообразований в поджелудочной железе или калькулезного холецистита, вызывающих закупорку желчных протоков.
Повышению референсных значений билирубина, кроме усиленного гемолиза (разрушения эритроцитов) способствует большое содержание жиров в плазме, бесконтрольный прием холестатических препаратов, врожденная дистрофия печени (заболевание Вильсона-Коновалова), неконъюгированная наследственная гипербилирубинемия (синдром Киглера-Нийара), наличие редкого пигментного гепатоза (синдрома Дубина-Джонсона и Ротора).
При этом, кроме основной симптоматики желтухи, при увеличении концентрации билирубина в крови пациентов, они будут ощущать изнуряющие признаки рвотного рефлекса, горький привкус в полости рта и тяжесть в зоне правого подреберья.
Уровень билирубина в плазме или моче пациента, является важным маркером, который дает обширную информацию о состоянии здоровья пациента. Предопределяет дальнейший диагностический поиск в выявлении основной причины заболевания и назначения дальнейшей адекватной терапии.
Предопределяет дальнейший диагностический поиск в выявлении основной причины заболевания и назначения дальнейшей адекватной терапии.
Автор статьи: детский врач-хирург Ситченко Виктория Михайловна
Удачи вам! До скорых встреч на страницах блога KtoNaNovenkogo.ru
Использую для заработка
Биохимический анализ крови — расшифровка биохимии
Биохимический анализ крови приходится сдавать чуть ли не чаще, чем общеклинический. Мы поможем разобраться в основных показателях «биохимии».
Дежурный терапевт сервиса онлайн-консультаций Доктис бесплатно поможет расшифровать Ваш анализ крови. Скачать мобильное приложение.
Глюкоза. Норма — 3,9−5,8 ммоль/л
Повышение глюкозы натощак в результатх биохимического анализа крови свидетельствует о нарушении углеводного обмена в той или иной степени выраженности – от нарушения толерантности к глюкозе до сахарного диабета 1 или 2 типа. Верхняя граница нормы заявлена как 5,8 ммоль/л, но в последнее время многие специалисты «отодвигают» эту границу до для людей старше 60 лет до 6,1 ммоль/л.
Верхняя граница нормы заявлена как 5,8 ммоль/л, но в последнее время многие специалисты «отодвигают» эту границу до для людей старше 60 лет до 6,1 ммоль/л.
Показатели в коридоре от 6,1 до 6,69 свидетельствуют о нарушении толерантности к глюкозе или предиабете, на этом этапе ещё не поздно остановить развитие заболевания, изменив режим питания, похудев и избавившись от вредных привычек.
Показатель выше 6,7 ммоль/л с большой долей вероятности говорит о диабете, но и это не окончательно. Эндокринологи советуют в этом случае сдать дополнительный анализ на гликированный гемоглобин – он продемонстрирует усредненный показатель глюкозы в плазме крови за последние три месяца.
АЛТ. Норма – менее 31 Ед/л для женщин и 41 Ед/л для мужчин.
Этот фермент синтезируется главным образом в печени, и обычно в кровь попадет лишь небольшое его количество. Повышение значений в результатах анализа характерно для заболеваний печени – жирового гепатоза, (когда из-за неправильного питания с преобладанием жирной пищи и алкоголем гепатоциты заменяются жировыми клетками), а также гепатитов — вирусных, токсических (где на первом месте алкогольный, затем лекарственный), аутоиммунных и других, а также цирроза печени. Еще одна возможная причина повышения – недавно перенесенный инфаркт миокарда.
Еще одна возможная причина повышения – недавно перенесенный инфаркт миокарда.
АСТ. Норма – менее 31 Ед/л для женщин и 37 Ед/л для мужчин.
Также печеночный фермент, повышение концентрации в крови свидетельствует о поражении этого важного органа. Правда, еще он содержится в сердце, почках, скелетных мышцах. Редко повышается изолированно и почти всегда сопровождает повышение АЛТ. В этом случае нужно не откладывая обратиться к гастроэнтерологу, печень страдает. Изолированно может повышаться при инфаркте миокарда, травме почек, повреждении скелетных мышц, сердечной недостаточности. А иногда – и после излишней физической нагрузки.
ГГТП. Норма – менее 49 Ед/л для женщин и 32 Ед/л для мужчин.
Еще один «печёночный» показатель и основной маркер холестаза – застоя желчи. А еще его повышение нередко свидетельствует о частом злоупотреблении алкогольными напитками.
Общий билирубин. Норма – 3,4−17,1 мкмоль/л.
Важный показатель работы печени, основной компонент желчи. Если значение в норме, значит все звенья работают нормально. Если же показатель в результатах биохимического анализа крови повышен, в лаборатории проведут дополнительный анализ и выяснят, за счёт какой составляющей произошло повышение. Их две – прямой (связанный) и непрямой (свободный) билирубин. Если повышение произошло за счёт непрямого, значит проблема в высвобождении билирубина из кровяных клеток, в организме происходит гемолиз – разрушение клеток красной крови. Если за счёт прямого, значит проблема в печени, начинается или уже имеет место нарушение выделения и всасывания желчи, клинически проявляющееся желтухой.
Если значение в норме, значит все звенья работают нормально. Если же показатель в результатах биохимического анализа крови повышен, в лаборатории проведут дополнительный анализ и выяснят, за счёт какой составляющей произошло повышение. Их две – прямой (связанный) и непрямой (свободный) билирубин. Если повышение произошло за счёт непрямого, значит проблема в высвобождении билирубина из кровяных клеток, в организме происходит гемолиз – разрушение клеток красной крови. Если за счёт прямого, значит проблема в печени, начинается или уже имеет место нарушение выделения и всасывания желчи, клинически проявляющееся желтухой.
Амилаза. Норма – 28−100 Ед/л.
Фермент поджелудочной железы, который также содержится в кишечнике. Повышение амилазы в биохимических показателях крови свидетельствует о развитии воспаления поджелудочной – острого или хронического панкреатита. Если нельзя исключить повреждение кишечника, необходимо выполнить более «прицельный» анализ на панкреатическую амилазу.
Общий белок. Норма – 64−83 г/л.
Показатель основного обмена белка в нашем организме. Возможны – гипопротеинемия (снижение уровня), гиперпротеинемия (повышение уровня) и диспротеинемия (нарушения соотношения основных белков -альбуминов и глобулинов). Повышение уровня белка в биохимическом анализе крови свидетельствует о насыщенном белком обильном питании. Снижение уровня – опасный симптом, который может говорить о многих причинах, начиная от голодания и заканчивая онкологическим заболеванием.
Общий холестерин. Норма – 3,0−7,2 ммоль/л в зависимости от пола и возраста.
Показатель уровня всего холестерина, содержащегося на данный момент в плазме. Повышение уровня традиционно считается неблагоприятным признаком развития атеросклероза сосудов, хотя на самом деле требуется уточнение, за счёт какой составляющей происходит повышение. (О «плохом и «хорошем» холестерине мы отдельно расскажем в ближайшее время).
Креатинин. Норма – 53−97 мкмоль/л женщины и 62−115 мкмоль/л мужчины.

Показатель работы мочевыделительной системы. Повышение уровня креатинина в результатах биохимического анализа свидетельствует о той или иной стадии почечной недостаточности. Но также может повышаться в крови после значительных физических нагрузок, временной «перегрузки» почек белковой пищей или лекарствами, у спортсменов. Такое повышение через некоторое время нормализуется.
Мочевина. Норма – 2,5−6,4 ммоль/л, после 60 лет – 2,9−7,5 ммоль/л.
Ещё один «почечный» показатель. По сути это показатель уровня распада белков, но обычно повышение уровня мочевины свидетельствует не об этом, а о неспособности почек выводить обычное количество распадающегося белка.
Доктора используют этот показатель биохимического анализа крови для контроля лечения почечной недостаточности и оценки состояния больных. У придерживающихся белковой диеты возможно эпизодическое повышение уровня мочевины при относительно здоровых почках.
Мочевая кислота. Норма – 150−350 мкмоль/л женщины и 210−420 мкмоль/л мужчины.
Несмотря на название, больше применяется не для оценки состояния почек, а с целью выявления подагры. Именно о развитии этого заболевания говорит увеличение мочевой кислоты в плазме, а появление типичных для заболевания болей в суставах лишь подтверждает лабораторный диагноз.
Калий. Норма – 3,5−5,5 ммоль/л.
Повышение уровня этого электролита чаще всего говорит о развитии почечной недостаточности, в результате чего нарушается выведение электролита. Калий выше 6,5 ммоль/л опасен возможной остановкой сердца. Снижение уровня бывает вызвано большой потерей жидкости (рвота, понос, часто обильное мочеиспускание) и чревато развитием нарушений сердечного ритма (мерцательной аритмией).
Натрий. Норма – 136−145 ммоль/л.
Снижение уровня связано с обезвоживанием, повышение с нарушением работы почек, но не так выраженно, как в случае с калием. Снижение концентрации натрия в результатах биохимического анализа проявляется общей слабостью и различными неврологическими нарушениями, повышение часто сочетается с повышением артериального давления.
Задать вопрос врачу о своём здоровье Вы всегда можете в мобильном приложении Доктис. Скачивайте прямо сейчас!
Читайте также
11 показателей. Расшифровываем общий анализ мочи
14 показателей. Расшифровываем общий анализ крови
10 показателей. Расшифровываем анализ мочевого осадка
7 показателей. Расшифровываем анализ крови на липидый профиль
Биохимический анализ крови / «9 месяцев»
№ 3, март 2008 г.
За 9 месяцев беременности будущей маме приходится сдавать немалое количество анализов. Зачем это нужно и что означают их результаты?
Биохимический анализ крови позволяет оценить работу многих внутренних органов — почек, печени, поджелудочной железы и др. Кроме того, биохимический анализ крови показывает, каких микроэлементов не хватает в организме женщины. Поскольку во время беременности происходят различные изменения, связанные с обменными процессами, оценка биохимических показателей крови важна для своевременной диагностики патологических состояний, которые могут возникнуть в организме будущей мамы.
Перечислим основные показатели биохимического анализа крови.
Общий белок — показатель белкового обмена, отражающий общее содержание всех белков в сыворотке крови. Нормальная концентрация общего белка в крови — 63-83 г/л. Белки плазмы делят на группы с разными структурами и функциями, которые называются белко¬выми фракциями. Среди белковых фракций выделяют альбумины и альфа-, бета-, гамма-глобулины. Их определение и соотношение позволяет более точно оценить нарушения функций внутренних органов. Физиологическая гипопротеинемия (снижение уровня белка) может наблюдаться у беременных женщин (особенно в третьем триместре) и при лактации за счет уменьшения количества эритроцитов в плазме, связанного с увеличением общего объема плазмы. Небольшое снижение общего белка (55-65 г/л) во время беременности не является патологией. Повышение концентрации белка в сыворотке крови наблюдается вследствие патологии — обезвоживания и сгущения крови при потерях жидкости.
Липиды (жиры) — в крови присутствуют 4 основные группы липидов: холестерин (холестерол), три-глицериды, фосфолипиды, жирные кислоты. Холестерол является важнейшим показателем липидного обмена, служит структурным компонентом клеточных мембран, участвует в синтезе половых гормонов, желчных кислот, витамина D. Выделяют фракции холестерола липопротеидов низкой плотности (ЛПНП), холестерола липопротеидов высокой плотности (ЛПВП) и некоторые другие, различающиеся по составу и функциям. Содержание холестерина в крови в значительной степени зависит от возраста. Нормальный уровень холестерина в крови молодой женщины -3.15-5.8 ммоль/л. Во время беременности наблюдается физиологическое увеличение уровня общего холестерина (до 6,0-6,2), которое обусловлено повышенным формированием эндогенного (вырабатываемого в печени) холестерина, необходимого для построения сосудистого русла плаценты и плода. Повышение уровня холестерина в крови считается фактором, предрасполагающим к развитию атеросклероза — образованию специфических бляшек в сосудах.
Углеводы являются основным источником энергии для организма.
Глюкоза — это источник энергии и компонент жизнедеятельности любой клетки организма. Нормальная концентрация глюкозы в крови у взрослых — 3.9-5.8 ммоль/л. У здоровых беременных женщин уровень глюкозы может быть немного снижен (до 3.5-4,0 ммоль/л), поскольку растущий плод потребляет все большее количество глюкозы.
Во время беременности повышенная потребность организма в инсулине (гормоне поджелудочной железы, регулирующем углеводный обмен) превышает функциональную способность клеток поджелудочной железы, вырабатывающих инсулин. Это может привести к его недостаточной секреции для поддержания нормального уровня глюкозы в крови. В этот период у некоторых беременных относительная недостаточность инсулина может вызвать развитие гестационного диабета (диабета беременных), об этом свидетельствует повышение глюкозы крови. Поэтому всем будущим мамам в сроки между 24-й и 28-й неделей рекомендуется проведение исследования глюкозы крови. Этот анализ проводится дополнительно, без исследования других показателей биохимического анализа.
Этот анализ проводится дополнительно, без исследования других показателей биохимического анализа.
В организме во всех биохимических реакциях в качестве катализаторов участвуют специфические белки, которые называются ферментами. В каждой реакции участвует свой специфический фермент, поэтому их количество исчисляется сотнями. При этом диагностическое значение имеют всего несколько десятков ферментов.
Аланинаминотрансфераза (АЛТ) — в норме у женщин содержится до 32 ЕД/л. Наиболее высокая активность АЛТ выявляется в печени и почках. Уровень АЛТ повышается при повреждении клеток печени, почек вирусами или химическими веществами.
Аспартатаминотрансфераза (ACT) — в норме у женщин содержится до 30 ЕД/л. ACT содержится в тканях сердца, печени, нервной ткани и почек; соответственно, определяется с целью выявления патологии этих органов. При нормальном течении беременности показатели АЛТ и ACT не меняются. Небольшое повышение трансаминаз наблюдается при гестозах легкой и средней степени тяжести. Многократное повышение активности АЛТ (до 100 МЕ/л) и ACT (до 160 МЕ/л) наблюдается при гестозах тяжелой степени. Такой результат свидетельствует о том, что печень не справляется с нагрузкой.
Небольшое повышение трансаминаз наблюдается при гестозах легкой и средней степени тяжести. Многократное повышение активности АЛТ (до 100 МЕ/л) и ACT (до 160 МЕ/л) наблюдается при гестозах тяжелой степени. Такой результат свидетельствует о том, что печень не справляется с нагрузкой.
Фосфатаза щелочная присутствует практически во всех тканях организма. Самая высокая активность ЩФ обнаруживается в клетках костной ткани, печени, почек, слизистой кишечника и плаценте. Повышение активности ЩФ крови связано, в основном, с заболеваниями костей и патологией печени. У беременных, особенно в третьем триместре, также имеет место физиологическое повышение активности этого фермента, дополнительным источником щелочной фосфатазы в этом случае является плацента. Нормальные значения ЩФ у взрослых — до 150 ЕД/л. У беременных этот показатель может повышаться до 240 ЕД/л.
Амилаза панкреатическая синтезируется клетками поджелудочной железы. В норме у взрослых ее содержится до 50 ЕД/л. Уровень панкреатической амилазы крови возрастает при патологии поджелудочной железы.
В норме у взрослых ее содержится до 50 ЕД/л. Уровень панкреатической амилазы крови возрастает при патологии поджелудочной железы.
Пигменты представляют собой окрашенные органические вещества. Диагностическое значение имеют желчные пигменты (билирубин и уробилиноген) и порфирины (красные пигменты).
Билирубин — это желчный пигмент, который образуется в результате распада гемоглобина — пигмента красных кровяных клеток, к которому присоединяется кислород. При распаде гемоглобина первоначально образуется свободный билирубин, который транспортируется из селезенки в печень в комплексе с альбумином. Затем в печени свободный билирубин связывается со специальной кислотой (глюкуроновой), в результате чего образуется прямой, менее токсичный билирубин, который активно выделяется в желчные протоки и выводится с желчью. Он является одним из основных компонентов желчи. Билирубин содержится в сыворотке крови в виде двух фракций: прямого (связанного) и непрямого (свободного) билирубина, вместе составляющих общий билирубин крови.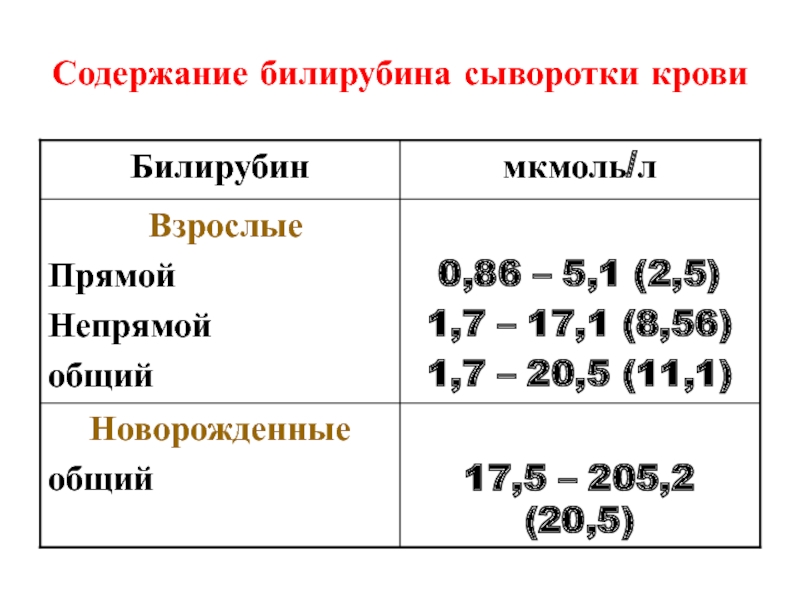 Нормальный уровень общего билирубина, в том числе и во время беременности, — 3,4-17,2 мкмоль/л. При повышении концентрации билирубина в крови (при ускоренном распаде эритроцитов, патологии печени или желчевыводящих путей) появляется желтуха. Это связано с тем, что при гипербилирубинемии билирубин накапливается в глазном яблоке и коже.
Нормальный уровень общего билирубина, в том числе и во время беременности, — 3,4-17,2 мкмоль/л. При повышении концентрации билирубина в крови (при ускоренном распаде эритроцитов, патологии печени или желчевыводящих путей) появляется желтуха. Это связано с тем, что при гипербилирубинемии билирубин накапливается в глазном яблоке и коже.
Азотистые вещества — это конечные продукты распада белков и нуклеиновых кислот — мочевина, креатинин, креатин, аммиак, мочевая кислота. Но в биохимии крови определяют в основном мочевину и креатинин.
Мочевина — определение уровня мочевины сыворотки крови, наряду с креатинином, используется для оценки выделительной функции почек. Нормальная концентрация мочевины в крови — 2,5-6,3 ммоль/л. Повышение концентрации мочевины в крови наблюдается при различных заболеваниях почек.
Креатинин — нормальные значения креатинина у женщин — 53-97 мкмоль/л. Увеличение креатинина в сыворотке крови говорит об уменьшении уровня почечной фильтрации (снижении функции почек). Концентрация креатинина крови у беременных женщин физиологически снижена (на 40%) вследствие увеличения объема крови, повышения почечного плазмотока и фильтрации, особенно во втором и третьем триместрах беременности. Для беременных нормальный уровень креатинина — 35-70 мкмоль/л.
Концентрация креатинина крови у беременных женщин физиологически снижена (на 40%) вследствие увеличения объема крови, повышения почечного плазмотока и фильтрации, особенно во втором и третьем триместрах беременности. Для беременных нормальный уровень креатинина — 35-70 мкмоль/л.
Микроэлементы — это химические вещества, содержание которых в организме колеблется от нескольких микрограммов до нескольких нанограммов. Но, несмотря на такое незначительное количество, они играют существенную роль во всех биохимических процессах организма.
Железо — жизненно важный микроэлемент, участвующий в транспорте кислорода. Нормальный уровень железа у женщин — 8,95-30,4 мкмоль/л. Железо входит в состав гемоглобина эритроцитов, миоглобина мыщц и некоторых ферментов. При дефиците железа развивается железодефицитная анемия — самая частая патология беременности, наблюдающаяся преимущественно во втором или третьем триместре вследствие недостаточного удовлетворения повышенной потребности организма матери и плода в веществах, необходимых для кроветворения. Однако при нормальном уровне гемоглобина возможно низкое содержание железа, что является показателем скрытой железодефицитной анемии — вот почему важно контролировать уровень железа в биохимическом анализе крови во время беременности. Наибольшие потери железа происходят при кровотечениях.
Однако при нормальном уровне гемоглобина возможно низкое содержание железа, что является показателем скрытой железодефицитной анемии — вот почему важно контролировать уровень железа в биохимическом анализе крови во время беременности. Наибольшие потери железа происходят при кровотечениях.
Натрий — важнейший компонент внеклеточного пространства, с которым связана регуляция распределения воды в организме. Нормальная концентрация натрия — 136-145 ммоль/л. Натрий участвует в механизмах возбуждения нервных и мышечных клеток. Снижение его уровня в плазме вызывает общую слабость, может привести к развитию различных неврологических нарушений. Увеличение концентрации натрия в крови наблюдается при ограничении приема воды, рвоте, например при токсикозе первой половины беременности или диарее (жидком стуле) без возмещения потери жидкости.
Калий — основной внутриклеточный микроэлемент. Нормальный уровень калия у взрослых — 3.5-5,5 ммоль/л. Гиперкалиемия наблюдается при почечной недостаточности, передозировке лекарственных средств. При снижении уровня калия, которое может быть при диарее, рвоте, развиваются нарушения ритма сердца, мышечная слабость, снижение тонуса мыщц.
При снижении уровня калия, которое может быть при диарее, рвоте, развиваются нарушения ритма сердца, мышечная слабость, снижение тонуса мыщц.
Кальций — основной компонент костной ткани. Нормальная концентрация кальция у молодых женщин — 2,20-2,55 ммоль/л. Кальций в организме выполняет множество функций: участвует в процессах мышечного сокращения, секреции гормонов, регуляции активности многих ферментов, процессе свертывания крови. Дефицит кальция наблюдается при беременности, что объясняется потребностью ребенка в строительном материале для костей, При снижении кальция в анализе необходимо восполнять его содержание с помощью лекарственных препаратов.
Фосфор — основная его часть находится в костной ткани в виде солей кальция, остальная часть -преимущественно в мягких тканях. Нормальная концентрация фосфора для будущей мамы — 1.0-1,40 ммоль/л. Повышение его содержания в крови наблюдается при передозировке витамина D. Снижении функции паращитовидных желез, почечной недостаточности.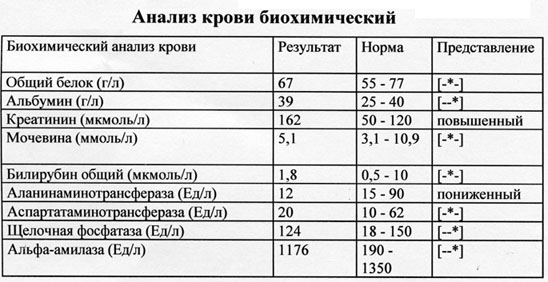
Биохимический состав крови исследуется дважды за беременность: в самом начале беременности, при постановке беременной на учет и в 30 недель беременности, если не требуется чаще. Кровь на биохимический анализ берут из вены утром натощак. С момента последнего приема пищи должно пройти не менее 12 часов.
Мы привели перечень необходимых, наиболее часто проводимых исследований, но в каждом случае набор исследуемых позиций определяет врач. Исходя из необходимости, в каждом конкретном случае количество показателей может быть сокращено или увеличено.
Нона Овсепян, врач Независимой лаборатории ИНВИТРО
ОАМ ОАК Бх крови. Записаться на прием в Орехово. Прием врача в Орехово.
В течение жизни каждому человеку приходится много раз сдавать всевозможные анализы. Однако все ли знают, какие бывают анализы, с какой целью их берут и о чем свидетельствуют их результаты?
Зачем сдают анализы?
Лабораторные анализы помогают максимально объективно и полно оценить состояние здоровья детей и взрослых. Любое изменение состояния организма человека вызывает изменения и в его биологических жидкостях: крови, моче, слюне и т.д. Многие заболевания на ранних стадиях протекают совершенно бессимптомно, но уже начинают «посылать сигналы» в кровь, изменяя ее биохимические показатели. Эти «сигналы» можно легко определить, сдав анализы. Благодаря этому заболевание, выявленное даже до проявления клинических симптомов, гораздо легче поддаётся лечению. Чаще всего сдают клинический анализ крови и общий анализ мочи. Результаты этих анализов в самом общем виде показывают, благополучно ли у конкретного человека со здоровьем или нет.
Любое изменение состояния организма человека вызывает изменения и в его биологических жидкостях: крови, моче, слюне и т.д. Многие заболевания на ранних стадиях протекают совершенно бессимптомно, но уже начинают «посылать сигналы» в кровь, изменяя ее биохимические показатели. Эти «сигналы» можно легко определить, сдав анализы. Благодаря этому заболевание, выявленное даже до проявления клинических симптомов, гораздо легче поддаётся лечению. Чаще всего сдают клинический анализ крови и общий анализ мочи. Результаты этих анализов в самом общем виде показывают, благополучно ли у конкретного человека со здоровьем или нет.
Что представляет собой клинический анализ крови?
Клинический, или общий анализ — один из самых часто применяемых анализов крови для диагностики различных заболеваний.
Общий анализ крови. Расшифровка, нормальные показатели.
Нормы общего анализа крови
Гемоглобин
Причины повышения гемоглобина
Низкий гемоглобин — причины
Количество эритроцитов
Причины снижения уровня эритроцитов
Причины повышения численности эритроцитов
Общее количество лейкоцитов
Причины повышения лейкоцитов
Причины снижения лейкоцитов
Гематокрит
Причины повышения гематокрита
Причины снижения гематокрита
MCH, MCHC, MCV, цветовой показатель (ЦП) — норма
Лейкоцитарная формула
Нейтрофилы
Что такое сдвиг лейкоцитарной формулы влево и вправо?
Эозинофилы
Причины повышения эозинофилов крови
Причины снижения эозинофилов
Моноциты
Причины повышения моноцитов (моноцитоз)
Причины снижения моноцитов (моноцитопения)
Базофилы
Причины повышения базофилов крови
Лимфоциты
Причины повышения лимфоцитов (лимфоцитоз)
Причины понижения лимфоцитов (лимфопения)
Тромбоциты
Причины повышения тромбоцитов
Понижение уровня тромбоцитов
СОЭ скорость оседания эритроцитов
Нормы СОЭ
Причины повышения СОЭ
Причины снижение СОЭ
Нормы общего анализа крови для взрослых
Общий анализ крови
Все мы хотя бы раз в жизни сдавали общий анализ крови. И каждый человек сталкивался с непониманием, что же написано на бланке, что означают все эти цифры? Как понять, отчего повышен или понижен тот или иной показатель? Чем может грозить повышение или снижение, например, лимфоцитов? Разберем все по порядку.
И каждый человек сталкивался с непониманием, что же написано на бланке, что означают все эти цифры? Как понять, отчего повышен или понижен тот или иной показатель? Чем может грозить повышение или снижение, например, лимфоцитов? Разберем все по порядку.
Общий анализ крови является основой диагностики большинства из известных заболеваний. Многие его показатели могут лечь в основу окончательного составления диагноза и безошибочного назначения адекватного лечения. В том случае, если вы получили результаты Вашего анализа крови, их сверить с нормой вы можете перейдя в раздел статьи, в котором предоставленная таблица с нормальными показателями.
Нормы общего анализа крови
Таблица нормальных показателей общего анализа крови
Показатель анализа Норма
Гемоглобин Мужчины: 130-170 г/л
Женщины: 120-150 г/л
Количество эритроцитов Мужчины: 4,0-5,0·1012/л
Женщины: 3,5-4,7·1012/л
Количество лейкоцитов В пределах 4,0-9,0×109/л
Гематокрит (соотношение объема плазмы и клеточных элементов крови) Мужчины: 42-50%
Женщины: 38-47%
Средний объем эритроцита В пределах 86-98 мкм3
Лейкоцитарная формула Нейтрофилы:
Сегментоядерные формы 47-72%
Палочкоядерные формы 1- 6%
Лимфоциты: 19-37%
Моноциты: 3-11%
Эозинофилы: 0,5-5%
Базофилы: 0-1%
Количество тромбоцитов В пределах 180-320·109/л
Скорость оседания эритроцитов (СОЭ) Мужчины: 3 — 10 мм/ч
Женщины: 5 — 15 мм/ч
Гемоглобин
Гемоглобин (Hb) – это белок, содержащий атом железа, который способен присоединять и переносить кислород. Гемоглобин находится в эритроцитах. Измеряется количество гемоглобина в граммах/литр (г/л). Определение количества гемоглобина имеет очень большое значение, так как при снижении его уровня ткани и органы всего организма испытывают недостаток кислорода.
Гемоглобин находится в эритроцитах. Измеряется количество гемоглобина в граммах/литр (г/л). Определение количества гемоглобина имеет очень большое значение, так как при снижении его уровня ткани и органы всего организма испытывают недостаток кислорода.
Норма гемоглобина у детей и взрослых
возраст пол Единицы измерения — г/л
До 2-х недель 134 — 198
с 2-х до 4,3 недель 107 — 171
с 4,3 до 8,6 недель 94 — 130
с 8,6 недель до 4 месяцев 103 — 141
в 4 до 6 месяцев 111 — 141
с 6 до 9 месяцев 114 — 140
с 9 до 1 года 113 — 141
с 1 года до 5 лет 100 — 140
с 5 лет до 10 лет 115 — 145
с 10 до 12 лет 120 — 150
с 12 до 15 лет женщины 115 — 150
мужчины 120 — 160
с 15 до 18 лет женщины 117 — 153
мужчины 117 — 166
с 18 до 45 лет женщины 117 — 155
мужчины 132 — 173
с 45 до 65 лет женщины 117 — 160
мужчины 131 — 172
после 65 лет женщины 120 — 161
мужчины 126 – 174
Причины повышения гемоглобина
Обезвоживание (снижение потребления жидкости, обильное потоотделение, нарушение работы почек, сахарный диабет, несахарный диабет, обильная рвота или диарея, применение мочегонных препаратов)
Врожденные пороки сердца или легкого
Легочная недостаточность или сердечная недостаточность
Заболевания почек (стеноз почечной артерии, доброкачественные опухоли почки)
Заболевания органов кроветворения (эритремия)
Низкий гемоглобин — причины
Анемия
Лейкозы
Врожденные заболевания крови (серповидно-клеточная анемия, талассемия)
Недостаток железа
Недостаток витаминов
Истощение организма
Кровопотеря
Количество эритроцитов
Эритроциты – это красные кровяные тельца малого размера. Это наиболее многочисленные клетки крови. Основной их функцией является перенос кислорода и доставка его к органам и тканям. Эритроциты представлены в виде двояковогнутых дисков. Внутри эритроцита содержится большое количество гемоглобина – основной объем красного диска занят именно им.
Это наиболее многочисленные клетки крови. Основной их функцией является перенос кислорода и доставка его к органам и тканям. Эритроциты представлены в виде двояковогнутых дисков. Внутри эритроцита содержится большое количество гемоглобина – основной объем красного диска занят именно им.
Нормальный уровень эритроцитов у детей и взрослых
Возраст показатель х 1012/л
новорожденный 3,9-5,5
с 1 по 3-й день 4,0-6,6
в 1 неделю 3,9-6,3
во 2 неделю 3,6-6,2
в 1 месяц 3,0-5,4
во 2 месяц 2,7-4,9
с 3 по 6 месяц 3,1-4,5
с 6 месяцев до 2 лет 3,7-5,3
с 2-х до 6 лет 3,9-5,3
с 6 до12 лет 4,0-5,2
в 12-18 лет мальчики 4,5-5,3
в 12-18 лет девочки 4,1-5,1
Взрослые мужчины 4,0-5,0
Взрослые женщины 3,5-4,7
Причины снижения уровня эритроцитов
Снижение численности красных клеток крови называют анемией. Причин для развития данного состояния много, и они не всегда связаны с кроветворной системой.
Погрешности в питании (пища бедная витаминами и белком)
Кровопотеря
Лейкозы (заболевания системы кроветворения)
Наследственные ферментопатии (дефекты ферментов, которые участвуют в кроветворении)
Гемолиз (гибель клеток крови в результате воздействия токсических веществ и аутоиммунных поражений)
Причины повышения численности эритроцитов
Обезвоживание организма (рвота, диарея, обильное потоотделение, снижение потребления жидкости)
Эритремия (заболевания кроветворной системы)
Заболевания сердечнососудистой или легочной системы, которые приводят к дыхательной и сердечной недостаточности
Стеноз почечной артерии
Общее количество лейкоцитов
Лейкоциты – это живые клетки нашего организма, циркулирующие с током крови. Эти клетки осуществляют иммунный контроль. В случае возникновения инфекции, повреждения организма токсическими или иными инородными телами или веществами эти клетки борются с повреждающими факторами. Формирование лейкоцитов происходит в красном костном мозге и в лимфоузлах. Лейкоциты подразделяются на несколько видов: нейтрофилы, базофилы, эозинофилы, моноциты, лимфоциты. Разные виды лейкоцитов отличаются между собой внешним видом и выполняемыми в ходе иммунного ответа функциями.
Эти клетки осуществляют иммунный контроль. В случае возникновения инфекции, повреждения организма токсическими или иными инородными телами или веществами эти клетки борются с повреждающими факторами. Формирование лейкоцитов происходит в красном костном мозге и в лимфоузлах. Лейкоциты подразделяются на несколько видов: нейтрофилы, базофилы, эозинофилы, моноциты, лимфоциты. Разные виды лейкоцитов отличаются между собой внешним видом и выполняемыми в ходе иммунного ответа функциями.
Норма лейкоцитов у детей и у взрослых
Возраст
показатель x109/л
до 1 года 6,0 — 17,5
с 1года до 2 лет 6,0 — 17,0
с 2 до 4 лет 5,5 — 15,5
с 4 до 6 лет 5,0 — 14,5
с 6 до 10 лет 4,5 — 13,5
с 10 до 16 лет 4,5 — 13,0
после 16 лет и взрослые 4,0 — 9,0
Причины повышения лейкоцитов
Физиологическое повышение уровня лейкоцитов
После приема пищи
После активной физической нагрузки
Во второй половине беременности
После прививки
В период менструации
На фоне воспалительной реакции
Гнойно-воспалительные процессы (абсцесс, флегмона, бронхит, гайморит, аппендицит, и т. д.)
д.)
Ожоги и травмы с обширным повреждением мягких тканей
После операции
В период обострения ревматизма
При онкологическом процессе
При лейкозах или при злокачественных опухолях различной локализации происходит стимуляция работы иммунной системы.
Причины снижения лейкоцитов
Вирусные и инфекционные заболевания (грипп, брюшной тиф, вирусный гепатит, сепсис, корь, малярия, краснуха, эпидемический паротит, СПИД)
Ревматические заболевания (ревматоидный артрит, системная красная волчанка)
Некоторые виды лейкозов
Гиповитаминозы
Применение противоопухолевых препаратов (цитостатики, стероидные препараты)
Лучевая болезнь
Гематокрит
Гематокрит – это процентное соотношение объема исследуемой крови к объему, занимаемому в ней эритроцитами. Данный показатель исчисляется в процентах.
Нормы гематокрита у детей и у взрослых
Возраст пол Показатель в %
до 2 недель 41 — 65
с 2 до 4,3 недель 33 — 55
4,3 — 8,6 недель 28 — 42
С 8,6 недель до 4 месяцев 32 — 44
С 4 до 6 месяцев 31 — 41
С 6 до 9 месяцев 32 — 40
С 9 до 12 месяцев 33 — 41
с 1 года до 3 лет 32 — 40
С 3 до 6 лет 32 — 42
С 6 до 9 лет 33 — 41
С 9 до 12 лет 34 — 43
С 12 до 15 лет женщины 34 — 44
мужчины 35 — 45
С 15 до 18 лет женщины 34 — 44
мужчины 37 — 48
С 18 до 45 лет женщины 38 — 47
мужчины 42 — 50
С 45 до 65 лет женщины 35 — 47
мужчины 39 — 50
после 65 лет женщины 35 — 47
мужчины 37 — 51
Причины повышения гематокрита
Эритремия
Сердечная или дыхательная недостаточность
Обезвоживание в результате обильной рвоты, диареи, обширных ожогов, при диабете
Причины снижения гематокрита
Анемия
Почечная недостаточность
Вторая половина беременности
MCH, MCHC, MCV, цветовой показатель (ЦП) — норма
MCH– meancorpuscular hemoglobin. Данный индекс отражает абсолютное содержание гемоглобина в одном эритроците в пикограммах (пг). МСН рассчитывают по формуле:
Данный индекс отражает абсолютное содержание гемоглобина в одном эритроците в пикограммах (пг). МСН рассчитывают по формуле:
МСН = гемоглобин (г/л)/количество эритроцитов = пг
Норма МСН
24 – 33 пг.
Цветовой показатель (ЦП) — это классический метод для определения концентрации гемоглобина в эритроцитах. В настоящее время постепенно в анализах крови его заменять МСН индекс . Данные индексы отражают одно и то же, только выражены в разных единицах.
Норма цветового показателя (ЦП)
0,9-1,1
MCHC– meancorpuscular hemoglobin concentration.Этот индекс отражает степень насыщенности эритроцита гемоглобином и выражается в %. То есть по данному индексу можно сказать, сколько процентов составляет содержание гемоглобина в одном эритроците. МСНС высчитывают следующим образом:
МСНС = (гемоглобин (г/л)/гематокрит(%))*10 = %
Норма МСНС
30 – 38%
MCV — meancorpuscular volume.Этот показатель отражает средний объём эритроцита, выраженный в микронах кубических (мкм3) или фемтолитрах (фл). Рассчитывают MCV по формуле:
Рассчитывают MCV по формуле:
MCV = гематокрит (%)*10/количество эритроцитов(Т/л) = мкм3 (фл)
Норма MCV
80-95 мкм3 (фл)
Лейкоцитарная формула
Лейкоцитарная формула – это показатель процентного соотношения различных видов лейкоцитов в крови их общего числе лейкоцитов в крови (это т показатель рассмотрен в предыдущем разделе статьи). Процентное соотношение различных видов лейкоцитов при инфекционных, заболеваниях крови, онкологических процессах будет изменяться. Благодаря этому лабораторной симптому врач может заподозрить причину проблем со здоровьем.
Виды лейкоцитов, норма
Нейтрофилы Сегментоядерные формы 47-72%
Палочкоядерные формы 1- 6%
Эозинофилы 0,5-5%
Базофилы 0-1%
Моноциты 3-11%
Лимфоциты 19-37%
Для того, чтобы узнать возрастную норму, кликните по названию лейкоцита из таблицы.
Нейтрофилы
Нейтрофилы могут быть двух видов – зрелые формы, которые так же называют сегментоядетными незрелые – палочкоядерные. В норме количество палочкоядерных нейтрофилов минимально (1-3 % от общего числа). При «мобилизации» иммунной системы происходит резкое увеличение (в разы) количества незрелых форм нейтрофилов (палочкоядерных).
При «мобилизации» иммунной системы происходит резкое увеличение (в разы) количества незрелых форм нейтрофилов (палочкоядерных).
Норма нейтрофилов у детей и взрослых
Возраст Сегментоядерные нейтрофилы, показатель в % Палочкоядерные нейтрофилы, показатель в %
Новорожденные 47 — 70 3 — 12
до 2-х недель 30 — 50 1 — 5
С 2 недель до 1 года 16 — 45 1 — 5
С 1 до 2 года 28 — 48 1 — 5
С 2 до 5 лет 32 — 55 1 — 5
С 6 до 7 лет 38 — 58 1 — 5
С 8 до 9 лет 41 — 60 1 — 5
С 9 до11 лет 43 — 60 1 — 5
С 12 до15 лет 45 — 60 1 — 5
С 16 лет и взрослые 50 — 70 1 — 3
Повышение уровня нейтрофилов в крови — такое состояние называют нейтрофилия.
Причины повышения уровня нейтрофилов
Инфекционные заболевания (ангина, синусит, кишечная инфекция, бронхит, пневмония)
Инфекционные процессы – абсцесс, флегмона, гангрена, травматические повреждения мягких тканей, остеомиелит
Воспалительные заболевания внутренних органов: панкреатит, перитонит, тиреоидит, артрит)
Инфаркт (инфаркт сердца, почки, селезенки)
Хронические нарушения обмена веществ: сахарный диабет, уремия, эклампсия
Раковые опухоли
Применение иммуностимулирующих препаратов, прививки
Снижение уровня нейтрофилов – это состояние называют нейтропенией
Причины понижения уровня нейтрофилов
Инфекционные заболевания: брюшной тиф, бруцеллез, грипп, корь, ветряная оспа (ветрянка), вирусный гепатит, краснуха)
Заболевания крови (апластическая анемия, острый лейкоз)
Наследственная нейтропения
Высокий уровень гормонов щитовидной железы Тиреотоксикоз
Последствия химиотерапии
Последствия радиотерапии
Применение антибактериальных, противовоспалительных, противовирусных препаратов
Что такое сдвиг лейкоцитарной формулы влево и вправо?
Сдвиг лейкоцитарной формулы влево означает, что в крови появляются молодые, «незрелые» нейтрофилы, которые в норме присутствуют только в костном мозге, но не в крови. Подобное явление наблюдается при легком и тяжелом течении инфекционных и воспалительных процессов (например, при ангине, малярии, аппендиците), а также при острой кровопотери, дифтерии, пневмонии, скарлатине, сыпном тифе, сепсисе, интоксикации.
Подобное явление наблюдается при легком и тяжелом течении инфекционных и воспалительных процессов (например, при ангине, малярии, аппендиците), а также при острой кровопотери, дифтерии, пневмонии, скарлатине, сыпном тифе, сепсисе, интоксикации.
Сдвиг лейкоцитарной формулы вправо означает, что в крови увеличивается количество «старых» нейтрофилов (сегментоядерных), а также количество сегментов ядер становится больше пяти. Такая картина бывает у здоровых людей, проживающих на территориях, загрязненных радиационными отходами. Также возможно при наличии В12 – дефицитной анемии, при недостатке фолиевой кислоты, у людей с хронической болезнью легких, или с обструктивными бронхитами.
Эозинофилы
Эозинофилы – это один из видов лейкоцитов, которые участвуют в очищении организма от токсических веществ, паразитов, участвует в борьбе с раковыми клетками. Этот вид лейкоцитов участвует в формировании гуморального иммунитета (иммунитет связанный с антителами)
Норма эозинофилов крови у детей и взрослых
возраст Показатель в %
Новорожденные 1 — 6
до 2-х недель 1 — 6
с 2 недель до 1 года 1 — 5
с 1 до 2 лет 1 — 7
с 2 до 5 лет 1 — 6
с 6 до 7 лет 1 — 5
с 8 до 9 лет 1 — 5
с 9 до 11 лет 1 — 5
с 12 до 15 лет 1 — 5
с 16 лет и взрослые 1 — 5
Причины повышения эозинофилов крови
Аллергия (бронхиальная астма, пищевая аллергия, аллергия на пыльцу и прочие воздушные аллергены, атопический дерматит, аллергический ринит, лекарственная аллергия)
Паразитарные заболевания – кишечные паразиты (лямблиоз, аскаридоз, энтеробиоз, описторхоз, эхинококкоз)
Инфекционные заболевания (скарлатина, туберкулез, мононуклеоз, венерические заболевания)
Раковые опухоли
Заболевания кроветворной системы (лейкозы, лимфома, лимфогранулематоз)
Ревматические заболевания (ревматоидный артрит, узелковый периартериит,склеродермия)
Причины снижения эозинофилов
Интоксикация тяжелыми металлами
Гнойные процессы, сепсис
Начало воспалительного процесса
.
Моноциты
Моноциты – немногочисленные, но по размеру наиболее крупные иммунные клетки организма. Эти лейкоциты принимают участие в распознавании чужеродных веществ и обучению других лейкоцитов к их распознаванию. Могут мигрировать из крови в ткани организма. Вне кровеносного русла моноциты изменяют свою форму и преобразуются в макрофаги. Макрофаги могут активно мигрировать к очагу воспаления для того, чтобы принять участие в очищении воспаленной ткани от погибших клеток, лейкоцитов, бактерий. Благодаря такой работе макрофагов создаются все условия для восстановления поврежденных тканей.
Нормы моноцитов крови у детей и взрослых
возраст Показатель в %
Новорожденные 3 — 12
до 2 недель 5 — 15
С 2 недель до 1 года 4 — 10
С 1 год до 2 лет 3 — 10
С 2 до 5 лет 3 — 9
С 6 до 7 лет 3 — 9
С 8 до 9 лет 3 — 9
С 9 до 11 лет 3 — 9
С 12 до 15 лет 3 — 9
С 16 лет и взрослые 3 — 9
Причины повышения моноцитов (моноцитоз)
Инфекции вызванные вирусами, грибками (кандидоз), паразитами и простейшими
Восстановительный период после острого воспалительного процесса.
Специфические заболевания: туберкулез, сифилис, бруцеллез, саркоидоз, неспецифический язвенный колит
Ревматические заболевания — системная красная волчанка, ревматоидный артрит, узелковый периартериит
болезни кроветворной системы острый лейкоз, миеломная болезнь, лимфогранулематоз
отравление фосфором, тетрахлорэтаном.
Причины снижения моноцитов (моноцитопения)
апластическая анемия
волосатоклеточный лейкоз
гнойные поражения (абсцессы, флегмоны, остеомиелит)
роды
после хирургической операции
прием стероидных препаратов (дексаметазон, преднизолон)
Базофилы
Базофилы – наиболее редкие иммунные клетки крови. В норме могут и не определяться в анализе крови. Базофилы принимают участие в формировании иммунологических воспалительных реакций замедленного типа. Содержат в большом количестве вещества, вызывающие воспаление тканей.
Норма базофилов крови
0-0,5%
Причины повышения базофилов крови
хронический миелолейкоз
снижение уровня гормонов щитовидной железы гипотиреоз
ветряная оспа
аллергия пищевая и лекарственная
нефроз
гемолитическая анемия
состояние после удаления селезенки
болезнь Ходжкина
лечение гормональными препаратами (эстрогенами, препаратами снижающими активность щитовидной железы)
язвенный колит
Лимфоциты
Лимфоциты – вторая по численности фракция лейкоцитов. Лимфоциты играют ключевую роль в гуморальном (через антитела) и клеточном (реализуемым при непосредственном контакте уничтожаемой клетки и лимфоцита) иммунитете. В крови циркулируют разные виды лимфоцитов – хэлперы, супрессоры и киллеры. Каждый вид лейкоцитов участвует в формировании иммунного ответа на определенном этапе.
Лимфоциты играют ключевую роль в гуморальном (через антитела) и клеточном (реализуемым при непосредственном контакте уничтожаемой клетки и лимфоцита) иммунитете. В крови циркулируют разные виды лимфоцитов – хэлперы, супрессоры и киллеры. Каждый вид лейкоцитов участвует в формировании иммунного ответа на определенном этапе.
Нормы лимфоцитов у детей и взрослых
возраст Показатель в %
Новорожденные 15 — 35
до 2 недель 22 — 55
С 2 недель до 1 года 45 — 70
С 1 год до 2 лет 37 — 60
С 2 до 5 лет 33 — 55
С 6 до 7 лет 30 — 50
С 8 до 9 лет 30 — 50
С 9 до 11 лет 30 — 46
С 12 до 15 лет 30 — 45
С 16 лет и взрослые 20 — 40
Причины повышения лимфоцитов (лимфоцитоз)
Вирусные инфекции: инфекционный мононуклеоз, вирусный гепатит, цитомегаловирусная инфекция, герпетическая инфекция, краснуха
Токсоплазмоз
ОРВИ
Заболевания системы крови: острый лимфолейкоз, хронический лимфолейкоз, лимфосаркома, болезнь тяжелых цепей — болезнь Франклина;
Отравление тетрахлорэтаном, свинцом, мышьяком, дисульфидом углерода
Применение препаратов: леводопа, фенитоин, вальпроевая кислота, наркотические обезболивающие
Лейкоз
Причины понижения лимфоцитов (лимфопения)
Туберкулез
Лимфогранулематоз
Системная красная волчанка
Апластическая анемия
Почечная недостаточность
Терминальная стадия онкологических заболеваний;
СПИД
Радиотерапия;
Химиотерапия
Применение глюкокортикоидов
Тромбоциты
Тромбоциты — это небольшого размера безъядерные клетки. Основной функцией этого компонента крови является участи в свертывании крови. Внутри тромбоцитов содержится основная часть факторов свертывания, которые высвобождаются в кровь в случае необходимости (повреждение стенки сосуда). Благодаря этому свойству, поврежденный сосуд закупоривается формирующимся тромбом и кровотечение прекращается.
Основной функцией этого компонента крови является участи в свертывании крови. Внутри тромбоцитов содержится основная часть факторов свертывания, которые высвобождаются в кровь в случае необходимости (повреждение стенки сосуда). Благодаря этому свойству, поврежденный сосуд закупоривается формирующимся тромбом и кровотечение прекращается.
Нормы тромбоцитов крови
Норма тромбоцитов крови
180 — 320×109 клеток/л
Причины повышения тромбоцитов
(тромбоцитоз, количество тромбоцитов более 320×109 клеток/л)
удаление селезенки
воспалительные процессы (обострение ревматизма, остеомиелит, туберкулез, абсцесс)
разные виды анемий (после кровопотери, железодефицитная, гемолитическая)
после хирургической операции
рак различной локализации
физическое переутомление
эритремия
Понижение уровня тромбоцитов
(тромбоцитопения – менее 180×109 клеток/л)
врожденные заболевания крови (гемофилии)
идиопатическая аутоиммунная тромбоцитопеническая пурпура
лекарственная тромбоцитопения
системная красная волчанка
инфекции (вирусные и бактериальные инфекции, риккетсиоз, малярия, токсоплазмоз)
апластическая анемия
пароксизмальная ночная гемоглобинурия
синдром Evans (аутоиммунная гемолитическая анемия и тромбоцитопения)
ДВС-синдром (диссеминированного внутрисосудистого свертывания)
Переливание крови
У детей, рожденных недоношенными
при гемолитической болезни новорожденных
сердечная недостаточность
тромбоз почечных вен
СОЭ скорость оседания эритроцитов
Скорость оседания эритроцитов (СОЭ) – лабораторный анализ, позволяющий оценить скорость разделения крови на плазму и эритроциты.
Суть исследования: эритроциты тяжелее плазмы и лейкоцитов, поэтому под воздействием силы земного притяжения они опускаются на дно пробирки. У здоровых людей мембраны эритроцитов имеют отрицательный заряд и отталкиваются друг от друга, что замедляет скорость оседания. Но во время болезни в крови происходит ряд изменений:
Увеличивается содержание фибриногена, а также альфа- и гамма-глобулинов и С-реактивного белка. Они скапливаются на поверхности эритроцитов и вызывают их склеивание в виде монетных столбиков;
Снижается концентрация альбумина, который препятствует склеиванию эритроцитов;
Нарушается электролитный баланс крови. Это приводит к изменению заряда эритроцитов, из-за чего они перестают отталкиваться.
В результате красные кровяные тельца склеиваются между собой. Скопления тяжелее отдельных эритроцитов, они быстрее опускаются на дно, вследствие чего скорость оседания эритроцитов увеличивается.
Выделяют четыре группы заболеваний, вызывающих повышение СОЭ:
инфекции
злокачественные опухоли
ревматологические (системные) заболевания
болезни почек
Что следует знать о СОЭ
Определение не является специфическим анализом.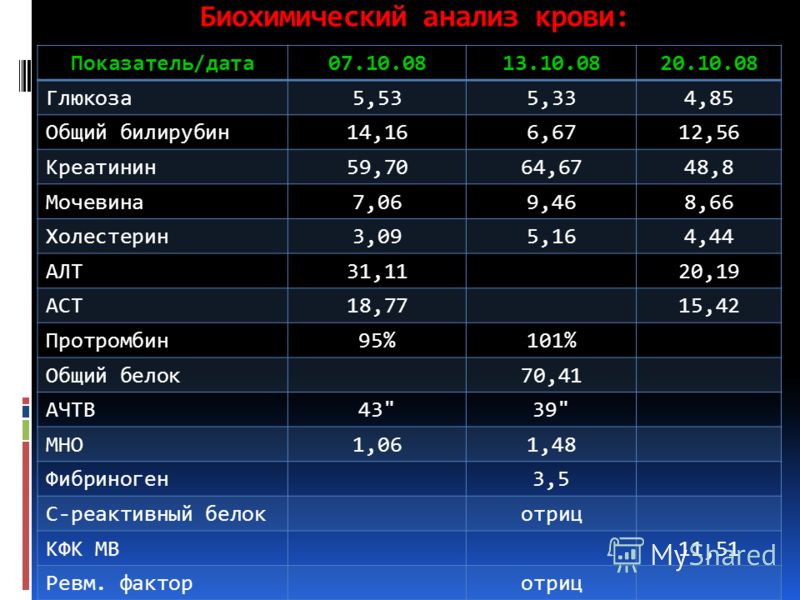 СОЭ может повышаться при многочисленных заболеваниях, которые вызывают количественные и качественные изменения белков плазмы.
СОЭ может повышаться при многочисленных заболеваниях, которые вызывают количественные и качественные изменения белков плазмы.
У 2% больных (даже с серьезными заболеваниями) уровень СОЭ остается в норме.
СОЭ увеличивается не с первых часов, а на 2-й день заболевания.
После болезни СОЭ остается повышенным на протяжении нескольких недель, иногда месяцев. Это свидетельствует о выздоровлении.
Иногда СОЭ повышается до 100 мм/час у здоровых людей.
СОЭ повышается после еды до 25 мм/час, поэтому анализы обязательно сдают натощак.
Если температура в лаборатории выше 24 градусов, то процесс склеивания эритроцитов нарушается и СОЭ снижается.
СОЭ – составная часть общего анализа крови.
Суть методики определения скорости оседания эритроцитов?
Всемирная организация здравоохранения (ВОЗ) рекомендует методику Вестергрена. Ее используют современные лаборатории для определения СОЭ. Но в муниципальных поликлиниках и больницах традиционно пользуются методом Панченкова.
Метод Вестергрена.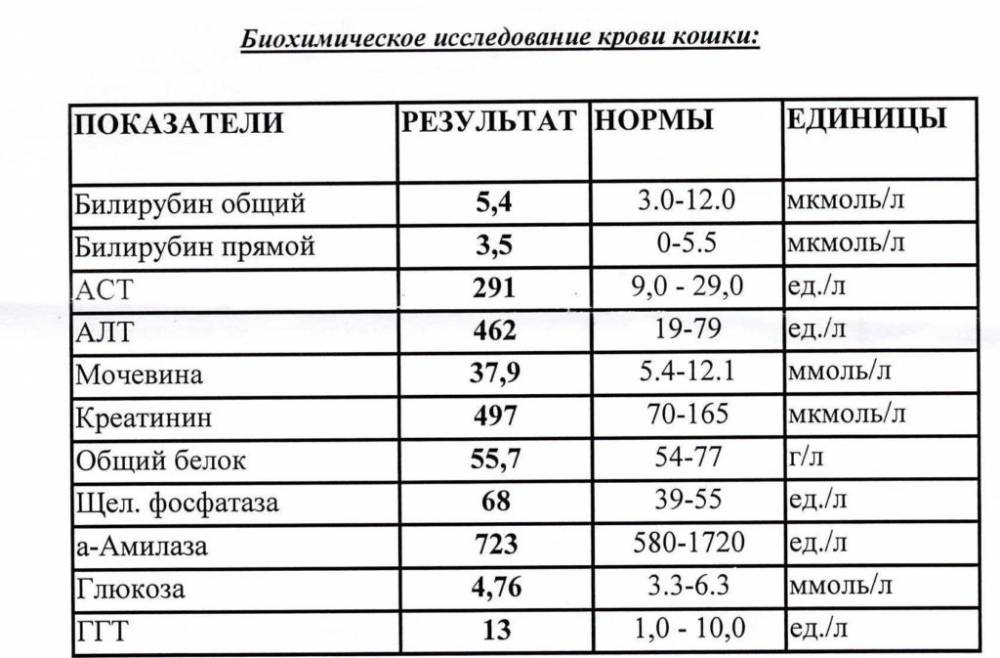 Смешивают 2 мл венозной крови и 0,5 мл цитрата натрия, антикоагулянта, который препятствует свертыванию крови. Смесь набирают в тонкую цилиндрическую пробирку до уровня 200 мм. Пробирку вертикально устанавливают в штатив. Через час измеряют в миллиметрах расстояние от верхней границы плазмы до уровня эритроцитов. Зачастую используются автоматические счетчики СОЭ. Единица измерения СОЭ — мм/час.
Смешивают 2 мл венозной крови и 0,5 мл цитрата натрия, антикоагулянта, который препятствует свертыванию крови. Смесь набирают в тонкую цилиндрическую пробирку до уровня 200 мм. Пробирку вертикально устанавливают в штатив. Через час измеряют в миллиметрах расстояние от верхней границы плазмы до уровня эритроцитов. Зачастую используются автоматические счетчики СОЭ. Единица измерения СОЭ — мм/час.
Метод Панченкова. Исследуют капиллярную кровь из пальца. В стеклянную пипетку, диаметром 1 мм, набирают раствор цитрата натрия до метки 50 мм. Ее выдувают в пробирку. После этого 2 раза пипеткой набирают кровь и выдувают ее в пробирку к цитрату натрия. Таким образом, получают соотношение антикоагулянта к крови 1:4. Эту смесь набирают в стеклянный капилляр до уровня 100 мм и устанавливают в вертикальном положении. Результаты оценивают через час, так же как и при методе Вестергрена.
Нормы СОЭ
Метод Вестергрена, норма: Метод Панченкова, норма:
дети 0-16 лет – 2-10 мм/час
мужчины до 50 лет – до 15 мм/час
мужчины старше 50 лет – до 20 мм/час
женщины до 50 лет – до 20 мм/час
женщины старше 50 лет – до 30 мм/час
дети 0-12 месяцев – 2-10 мм/час
дети 1-16 лет – 2-12 мм/час
мужчины – 1-10 мм/час
женщины – 2-15 мм/час
Определение по Вестергрену считается более чувствительной методикой, поэтому уровень СОЭ оказывается несколько выше, чем при исследовании методом Панченкова.
Причины повышения СОЭ
Причины сниженного СОЭ
Физиологические (не связанные с болезнью) колебания уровня СОЭ
Менструальный цикл. СОЭ резко повышается перед менструальным кровотечением и снижается до нормы во время менструации. Это связывают с изменением гормонального и белкового состава крови в разные периоды цикла.
Беременность. СОЭ увеличивается с 5-ой недели беременности до 4-й недели после родов. Максимальный уровень СОЭ достигает через 3-5 дней после рождения ребенка, что связано с травмами во время родов. При нормальной беременности скорость оседания эритроцитов может достигать 40 мм/ч.
Физиологические (не связанные с болезнью) колебания уровня СОЭ
Новорожденные. У младенцев СОЭ низкая из-за снижения уровня фибриногена и большого количества эритроцитов в крови.
Инфекции и воспалительные процессы (бактериальные, вирусные и грибковые)
инфекции верхних и нижних дыхательных путей: ангина, трахеит, бронхит, пневмония
воспаления ЛОР-органов: отиты, синуситы, тонзиллиты
стоматологические заболевания: стоматит, зубные гранулёмы
болезни сердечно-сосудистой системы: флебиты, инфаркт миокарда, острый перикардит
инфекции мочевыводящих путей: цистит, уретрит
воспалительные заболевания органов малого таза: аднексит, простатит, сальпингит, эндометрит
воспалительные заболевания ЖКТ: холецистит, колит, панкреатит, язвенная болезнь
абсцессы и флегмоны
туберкулез
болезни соединительной ткани: коллагенозы
вирусные гепатиты
системные грибковые инфекции
Причины снижения СОЭ:
выздоровление после недавно перенесенной вирусной инфекции
астено-невротический синдром, истощение нервной системы: быстрая утомляемость, вялость, головные боли
кахексия – крайняя степень истощения организма
длительный прием глюкокортикоидов, который привел к угнетению передней доли гипофиза
гипергликемия – повышенное содержание сахара в плазме крови
нарушение свертываемости крови
тяжелые черепно-мозговые травмы и сотрясения мозга.
Злокачественные опухоли
злокачественные опухоли любой локализации
онкологические заболевания крови
Ревматологические (аутоиммунные) заболевания
ревматизм
ревматоидный артрит
геморрагический васкулит
системная склеродермия
системная красная волчанка
Снизить СОЭ может прием медикаментов:
салицилаты – аспирин,
нестероидные противовоспалительные препараты – диклофенак, немид
сульфаниламидные препараты – сульфасалазин, салазопирин
иммунодепрессанты – пеницилламин
гормональные препараты – тамоксифен, нолвадекс
витамин В12
Болезни почек
пиелонефрит
гломерулонефрит
нефротический синдром
хроническая почечная недостаточность
Травмы
состояния после хирургических вмешательств
травмы спинного мозга
раны
ожоги
Лекарственные препараты, которые могут вызвать повышение СОЭ:
морфина гидрохлорид
декстран
метилдофа
витамин D
Необходимо помнить, что неосложненные вирусные инфекции не вызывают повышение СОЭ. Этот диагностический признак помогает определить, что болезнь вызвана бактериями. Поэтому при повышении СОЭ часто назначают антибиотики.
Этот диагностический признак помогает определить, что болезнь вызвана бактериями. Поэтому при повышении СОЭ часто назначают антибиотики.
Замедленной считается скорость оседания эритроцитов 1-4 мм/ч. Такая реакция возникает при снижении уровня фибриногена, ответственного за свертывание крови. А также при увеличении отрицательного заряда эритроцитов в результате изменения электролитного баланса крови.
Следует учесть, что прием этих препаратов может стать причиной ложно низкого результата СОЭ при бактериальных инфекциях и ревматоидных заболеваниях.
Для чего нужен общий анализ мочи?
Он показывает, как в целом работает мочевыделительная система, включающая в себя почки, мочеточники, мочевой пузырь и мочевыводящие пути. При этом не слишком важно общее количество выделений. Общий анализ мочи предусматривает определение цвета, относительной плотности, реакции мочи, наличие в ней белка, сахара, солей. Проводится также микроскопия осадка с определением количества эритроцитов, лейкоцитов и других элементов.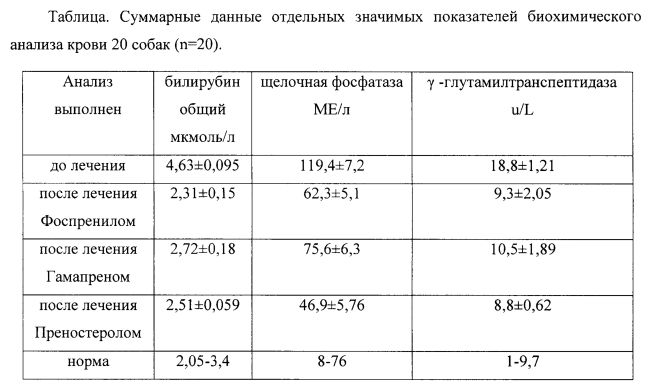 В общий анализ мочи входит определение ее кислотно-щелочного состояния. В норме моча кислая, но иногда люди едят продукты, содержащее много щелочных солей, например, щавель. Напитки тоже бывают как кислые, так и щелочные. Поэтому важно выяснить, хорошо ли почки справляются с поддержанием кислотности мочи.
В общий анализ мочи входит определение ее кислотно-щелочного состояния. В норме моча кислая, но иногда люди едят продукты, содержащее много щелочных солей, например, щавель. Напитки тоже бывают как кислые, так и щелочные. Поэтому важно выяснить, хорошо ли почки справляются с поддержанием кислотности мочи.
Анализ мочи позволяет определить, выполняют ли почки свою функцию, т.е. способны ли они в достаточной мере фильтровать из крови вредные для организма продукты обмена и, наоборот, не выводят ли они нужные и полезные для организма вещества. Об этом свидетельствует плотность или удельный вес мочи. Чем больше растворенных в моче веществ, тем выше ее плотность и наоборот. Плотность мочи зависит от многих причин: от характера питания, от того, что человек ел в течение дня и перед сном, вставал ли ночью в туалет и т.д.
Наиболее активно почки работают после 2-3 часов ночи. Общий анализ мочи собирают с ночи, потому что она концентрируется в организме именно ночью. И то, что соберется за ночь в моче, очень существенно отразится потом на результатах анализа. Перед тем как собрать мочу, нужно обязательно вымыть теплой водой наружные половые органы, чтобы микробы и отмершие клетки с их поверхности не испортили картину. Для анализа мочи должно быть не менее 100 мл. Женщинам за три дня до, во время и после менструации мочу сдавать нельзя: попавшие в нее выделения дадут абсолютно неверный результат.
Перед тем как собрать мочу, нужно обязательно вымыть теплой водой наружные половые органы, чтобы микробы и отмершие клетки с их поверхности не испортили картину. Для анализа мочи должно быть не менее 100 мл. Женщинам за три дня до, во время и после менструации мочу сдавать нельзя: попавшие в нее выделения дадут абсолютно неверный результат.
О какой болезни свидетельствует наличие в моче белка или глюкозы?
По анализу определяется, есть ли в моче белок, глюкоза и, если они есть, то очень приблизительно в каких пределах находится содержание белка или глюкозы. В принципе ни того, ни другого в моче не должно быть. Наличие в моче белка или глюкозы является признаком заболевания. Если почки пропускают белок, значит, их функция нарушена. А глюкоза может указывать на сахарный диабет или мочевой диабет, когда сахар в крови нормальный, а в моче он появляется.
Функциональная единица почки — нефрон. Он состоит из клубочка и трубочек, а после нефрона идет участок, который отвечает за обратное всасывание глюкозы. Если в этом участке что-то не срабатывает, а также при чрезмерных физических нагрузках или когда человек переел сладкого, сахар в крови вроде бы не повышается, а его излишек выделяется с мочой.
Если в этом участке что-то не срабатывает, а также при чрезмерных физических нагрузках или когда человек переел сладкого, сахар в крови вроде бы не повышается, а его излишек выделяется с мочой.
После исследования жидкой части мочи исследуется осадок, который отделяется с помощью центрифуги. Осадок очень важен для диагностики, потому что в нем содержатся клетки, выделенные с мочой. Важно знать, какие там клетки и в каком количестве. Для этого производится подсчет клеток разных видов в поле зрения микроскопа.
Самое главное — анализ мочи информирует врача о возможном наличии инфекции в мочевых путях, что подтверждается увеличенным количеством лейкоцитов. Эритроцитов вообще не должно быть, иногда они бывают только у женщин из-за особенностей их физиологии. От того, какие клетки эпителия (цилиндры разных видов) преобладают, можно определить, в каком месте происходит воспаление.
Для чего предназначены биохимические анализы?
Биохимические анализы позволяют оценить работу многих внутренних органов: печени, поджелудочной железы, почек, они также дают представление о характеристиках липидного обмена (он имеет прямое отношение к атеросклерозу), белкового и углеводного (глюкоза) обмена. Биохимические анализы позволяют выявить кардиологические, урологические, гастроэнтерологические, гинекологические, лор — заболевания и др. В настоящее время без этих анализов в серьезных случаях не будет ставить диагноз ни один врач-клиницист в большинстве областей медицины. Кроме того, биохимический анализ показывает, каких микроэлементов не хватает в организме. В основном это биохимический анализ крови, но есть ряд исследований, которые проводятся в моче, дополняя общий анализ крови.
Биохимические анализы позволяют выявить кардиологические, урологические, гастроэнтерологические, гинекологические, лор — заболевания и др. В настоящее время без этих анализов в серьезных случаях не будет ставить диагноз ни один врач-клиницист в большинстве областей медицины. Кроме того, биохимический анализ показывает, каких микроэлементов не хватает в организме. В основном это биохимический анализ крови, но есть ряд исследований, которые проводятся в моче, дополняя общий анализ крови.
Биохимическое исследование крови позволяет судить об обмене веществ, о работе почек, печени, поджелудочной железы и сердца. К примеру, билирубин повышается при желтухе. Если не справляются с работой почки, повышается уровень мочевины и креатинина. Общий белок понижается при воспалении и высокой температуре.
Правила сдачи биохимических анализов крови
Сдавать биохимию следует строго натощак, иначе большинство показателей поползет вверх. Период воздержания от еды должен составлять 8 – 12 часов.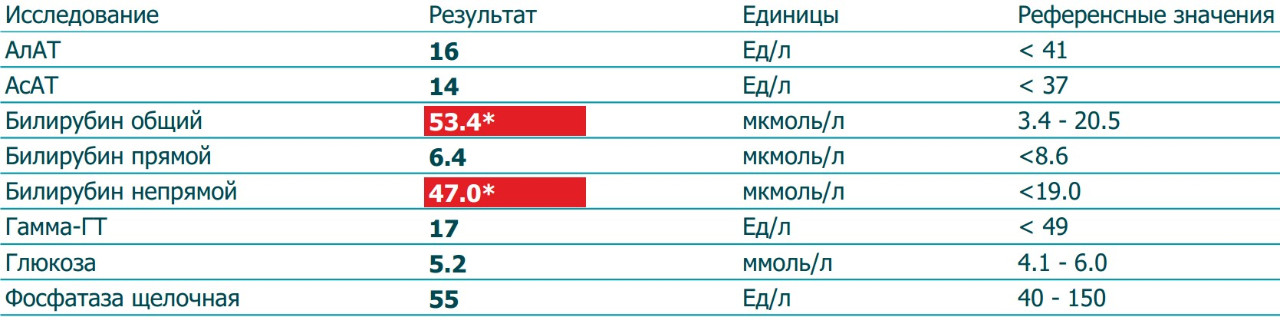 Последнюю крошку можно взять в рот в 19 часов, а после этого можно пить только чистую воду. За один – два дня до сдачи анализов не стоит употреблять алкоголь, есть жареное. Если вы специально не оговаривали с доктором прием назначенных вам лекарственных средств, которые поддерживают ваше состояние на определенном уровне, то принимать лекарства надо, запивая их чистой водой. Следует знать, что сигарета, выкуренная в течении часа перед лабораторным исследованием, может исказить его результаты. Учтите, что результаты анализов зависят и от положения тела. Если человек стоит во время забора крови или стоял за несколько минут до этого, то почти все показатели (общий белок, холестерин, креатинин, кальций, щелочная фосфатаза) повышаются. Поэтому полчаса до анализа желательно провести лежа или сидя.
Последнюю крошку можно взять в рот в 19 часов, а после этого можно пить только чистую воду. За один – два дня до сдачи анализов не стоит употреблять алкоголь, есть жареное. Если вы специально не оговаривали с доктором прием назначенных вам лекарственных средств, которые поддерживают ваше состояние на определенном уровне, то принимать лекарства надо, запивая их чистой водой. Следует знать, что сигарета, выкуренная в течении часа перед лабораторным исследованием, может исказить его результаты. Учтите, что результаты анализов зависят и от положения тела. Если человек стоит во время забора крови или стоял за несколько минут до этого, то почти все показатели (общий белок, холестерин, креатинин, кальций, щелочная фосфатаза) повышаются. Поэтому полчаса до анализа желательно провести лежа или сидя.
Как часто нужно сдавать анализы?
По мнению врачей, даже если нет видимого ухудшения самочувствия, рекомендуется регулярно, примерно один раз в год сдавать общий анализ крови и мочи. Разумеется, почувствовав какое-либо недомогание, откладывать свой визит к врачу на год не следует. При наличии хронических заболеваний частоту повторных консультаций и обследований лучше обсудить с лечащим врачом.
При наличии хронических заболеваний частоту повторных консультаций и обследований лучше обсудить с лечащим врачом.
В пожилом возрасте всем настоятельно рекомендуется регулярно делать тесты на содержание глюкозы. Сдавать «кровь на сахар» нужно с утра строго натощак. Перед ним нельзя не только есть, но и пить, жевать жвачку, курить и принимать лекарства.
Очень важный анализ — на общий холестерин, а также на содержание липопротеинов низкой плотности (так называемый «плохой» холестерин) и высокой плотности («хороший» холестерин). Их соотношение называется «коэффициентом атерогенности». Если он очень высокий, сердцу тяжело работать, сосуды забиты, кровь вязкая, тягучая. Это атеросклероз — ситуация перед катастрофой. В этом случае врачи подбирают терапию, чтобы улучшить липидный (жировой) обмен.
Каким должен быть показатель СОЭ в крови здорового человека?
Каким должен быть показатель СОЭ в крови здорового человека?
СОЭ исследуют в целях первоначальной лабораторной диагностики.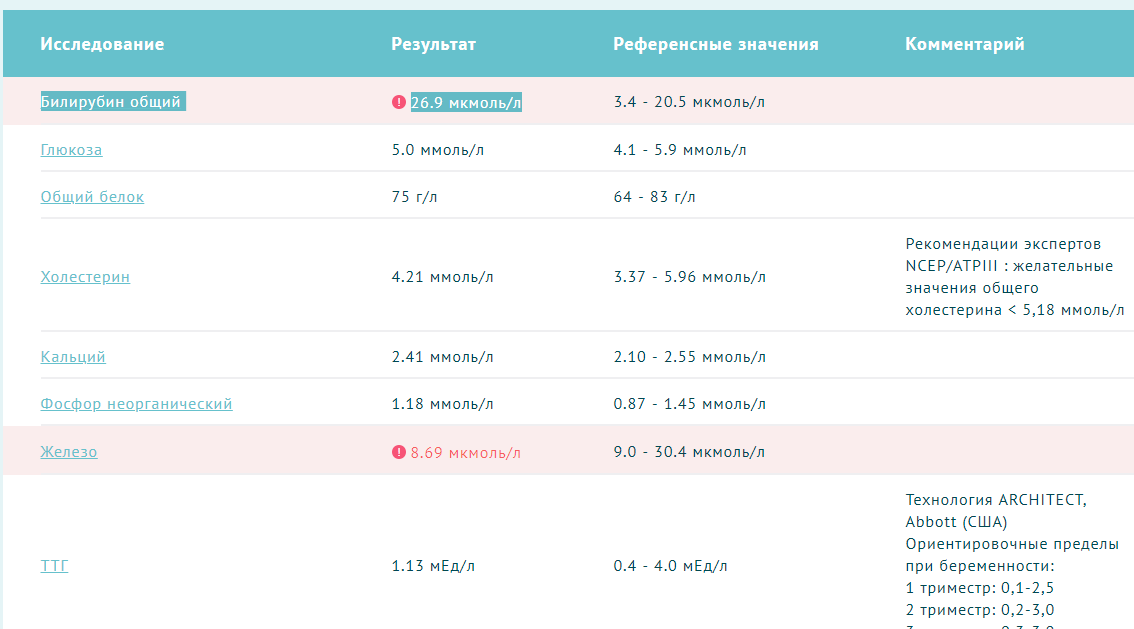 С его помощью можно вовремя распознать и диагностировать серьезные заболевания.
С его помощью можно вовремя распознать и диагностировать серьезные заболевания.
Новые методики исследования состояния организма появляются в мире медицины регулярно. Показатель СОЭ используют как в детской диагностике, так и во взрослой.
Что такое СОЭ?
СОЭ – это скорость, с которой эритроциты оседают под воздействием гравитации. Если пробирку с кровью оставить стоять вертикально, то через некоторое время она разделится на темный остаток снизу и полупрозрачную плазму вверху. При наличии некоторых заболеваний эритроциты слипаются, скорость их оседания повышается.
Как проходит анализ по забору крови на СОЭ?
Сам анализ крови на СОЭ забирается очень быстро, для этого достаточно нескольких минут. Единственное условия для успешного забора анализа – не принимать пищу за 4 часа до похода в медицинское учреждение.
Последовательность действий медицинского работника выглядит следующим образом:
- Обработка пальца руки спиртом.

- Небольшой прокол или надрез на пальце.
- Забор материала.
- Дезинфекция места прокола.
- Прикладывание к пальцу ватки с целью скорейшей остановки крови.
Далее пациент отпускается домой, а с кровью проделывают следующие манипуляции:
- Биоматериал помещается в стеклянную пробирку.
- Часть крови берется для дополнительного изучения на предметное стекло.
- Трубочка помещается в специальный штатив.
- Результат фиксируется по прошествии часа.
Норма СОЭ в крови человека
На конечный результат анализа влияет пол и возраст пациентов. Таблица нормы СОЭ выглядит следующим образом:
- Здоровые новорожденные дети – 1–2 мм/час.
- Дети в возрасте до полугода – 12–17 мм/час.
- Ребенок дошкольного возраста – 1–8 мм/час.
- Взрослый мужчина – 1–10 мм/час.

- Взрослая женщина – 2–15 мм/час.
Причины повышения СОЭ в крови
Увеличение показателя может свидетельствовать о следующих патологических процессах:
- острая или хроническая форма различных инфекционных заболеваний;
- воспаления;
- состояние после оперативного вмешательства;
- иммунное воспаление;
- болезни суставов;
- проблемы с почками;
- болезни или воспаления соединительной ткани;
- кишечные воспаления;
- злокачественные новообразования;
- метаболические расстройства;
- отравление тяжелыми металлами;
- травмы, обширные ожоги;
- инфаркт;
- болевой или анафилактический шок.
Иногда причинами повышения этого показателя становятся не патологические отклонения, а бытовые причины:
- Высокие физические нагрузки.

- Неправильное питание.
- Намеренное голодание, сидение на диетах.
- Недостаток жидкости.
- Недавний прием пищи (пациент проигнорировал, что анализ сдается натощак).
- Повышенный обмен веществ.
- Употребление некоторых контрацептивов.
- Пребывание в ситуации стресса или плохого настроения.
Внимание! Повышение уровня СОЭ в крови само по себе еще не говорит о патологии. Обычно пациента перенаправляют для более тщательных исследований у более узких специалистов.
Причины снижения СОЭ в крови
Снижение данного показателя также указывает на вероятность определенных патологий:
- Изменение формы эритроцитов.
- Изменение кислотно-щелочного баланса в крови.
- Повышение уровня желчных кислот.
- Анемия.
- Повышение уровня билирубина.

- Реактивный эритроцитоз.
- Хронические проблемы с кровообращением.
- Тахикардия.
- Лихорадка.
Данный показатель зависит как от физического, так и от психологического состояния человека. Он является до сих пор одним из самых востребованных анализов. Его высокая чувствительность позволяет четко определить наличие проблем у пациента и назначить дальнейшее обследование.
Отказ от ответсвенности
Обращаем ваше внимание, что вся информация, размещённая на сайте
Prowellness предоставлена исключительно в ознакомительных целях и не является персональной программой, прямой рекомендацией к действию или врачебными советами. Не используйте данные материалы для диагностики, лечения или проведения любых медицинских манипуляций. Перед применением любой методики или употреблением любого продукта проконсультируйтесь с врачом.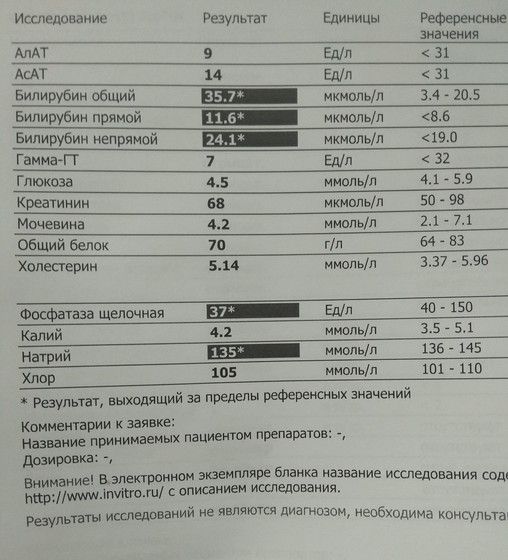 Данный сайт не является специализированным медицинским порталом и не заменяет профессиональной консультации специалиста. Владелец Сайта не несет никакой ответственности ни перед какой стороной, понесший косвенный или прямой ущерб в результате неправильного использования материалов, размещенных на данном ресурсе.
Данный сайт не является специализированным медицинским порталом и не заменяет профессиональной консультации специалиста. Владелец Сайта не несет никакой ответственности ни перед какой стороной, понесший косвенный или прямой ущерб в результате неправильного использования материалов, размещенных на данном ресурсе.
ТТГ норма у женщин и мужчин, анализ на высокий и низкий ТТГ
РЕФЕРЕНТНЫЕ ПРЕДЕЛЫ ТТГ И ТИРЕОИДНЫХ
ГОРМОНОВ В ЗАВИСИМОСТИ ОТ ВОЗРАСТА И СРОКА
БЕРЕМЕННОСТИ (95% ДОВЕРИТЕЛЬНЫЙ ИНТЕРВАЛ)
|
Возраст |
ТТГ (мкМЕ/мл) |
Т4 общий (нмоль/л) |
Т4 свободн. (пмоль/л) |
Т3 общий (нмоль/л) |
Т3 свободн. (пмоль/л) |
|
Новорожденные |
11,6 – 35,9 |
105 — 290 |
21 — 49 |
0,84 – 3,63 |
|
|
Дети в возрасте: 2 суток 3 суток 1 неделя 2 недели 3 недели 1 месяц 6 месяцев 1 год 5 лет 10 лет 15 лет |
8,3 – 19,8 1,0 – 10,9 1,2 – 5,8
0,7 – 6,4 0,7 – 6,4 0,7 – 6,4 0,7 – 6,4 0,7 – 6,4 |
83 – 303 110 – 285 93 – 247 88 – 225 94 – 259 112 – 243 103 – 210 92 – 189 89 – 173 71 – 145 64 — 149 |
21 – 38 19 – 37 18 – 35 18 – 35 17 – 33 16 – 33 15 – 29 14 – 23 13 – 23 12 – 22 12 — 23 |
1,95 – 3,63 0,81 – 3,39 0,65 – 1,90 0,59 – 1,84 0,77 – 2,15 1,10 – 3,10 1,43 – 3,17 1,75 – 3,50 1,80 – 3,10 1,70 – 3,10 1,50 – 2,80 |
|
|
Взрослые: до 60 лет старше 60 лет |
0,3 – 4,0 0,5 – 7,8 |
50 – 150 65 — 135 |
10 – 25 10 — 18 |
1,0 — 3,0 0,62 – 2,79 |
3,0 – 7,0 |
|
Беременные: 1 триместр 2 триместр 3 триместр |
0,3 – 4,5 0,5 – 4,6 0,8 – 5,2 |
79 — 227 |
9 – 26 6 – 21 6 — 21 |
1,79 – 3,80 |
3,2 – 5,9 3,0 — 5,2 3,0 – 5,2 |
ПРИМЕЧАНИЕ: Коэффициент пересчета ТТГ: 1 мкМЕ/мл = 1 мЕ/л.
Нормы могут изменяться при использовании различных стандартных коммерческих наборов.
КАК ПРАВИЛЬНО ПОДГОТОВИТЬСЯ К ИССЛЕДОВАНИЮ ФУНКИОНАЛЬНОЙ АКТИВНОСТИ ЩИТОВИДНОЙ ЖЕЛЕЗЫ В КЛИНИКО – ДИАГНОСТИЧЕСКОЙ ЛАБОРАТОРИИ
1) Исследование производится утром натощак – между последним приемом пищи и взятием крови должно пройти не менее 8 – 12 часов. Вечером предшествующего дня рекомендуется необильный ужин. Желательно за 1 – 2 дня до обследования исключить из рациона жирное, жареное и алкоголь. Если накануне состоялось застолье или было посещение бани или сауны – необходимо перенести лабораторное исследование на 1-2 дня. За 1 час до взятия крови необходимо воздержаться от курения.
2) Не следует сдавать кровь после рентгенологических исследований, физиотерапевтических процедур.
3) Необходимо исключить факторы, влияющие на результаты исследований: физическое напряжение (бег, подъем по лестнице), эмоциональное возбуждение.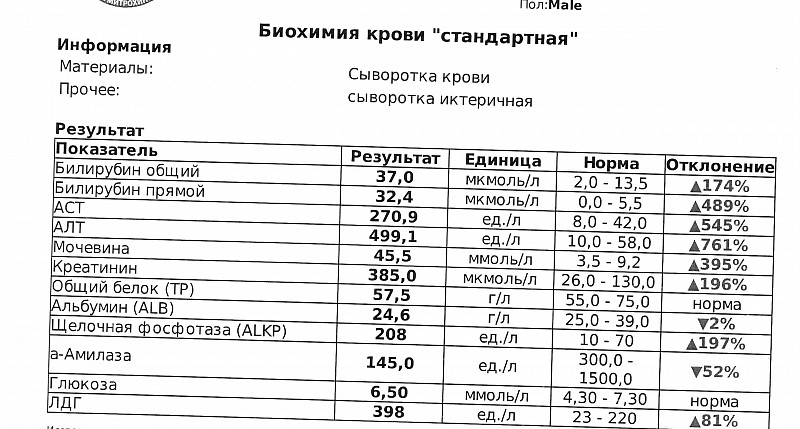 Перед процедурой следует отдохнуть 10 – 15 минут и успокоиться.
Перед процедурой следует отдохнуть 10 – 15 минут и успокоиться.
4) Необходимо помнить, что результат исследования может быть искажен действием принимаемых лекарственных препаратов или продуктами их метаболизма. Назначение и отмена любого лекарственного препарата сопровождается изменением лабораторных показателей. Поэтому перед сдачей анализа следует проконсультироваться у врача о возможности ограничения приема лекарственных препаратов для подготовки к исследованию. Рекомендуется отказаться от приема лекарственных препаратов перед сдачей крови на исследование, то есть забор крови производится до приема лекарственных препаратов.
5) Учитывая суточные ритмы изменения показателей крови повторные исследования целесообразно проводить в одно и то же время.
6) В разных лабораториях могут применяться разные методы исследования и единицы измерения. Чтобы оценка результатов обследования была корректной и была приемлемость результатов, желательно проводить исследования в одной и той же лаборатории, в одно и то же время.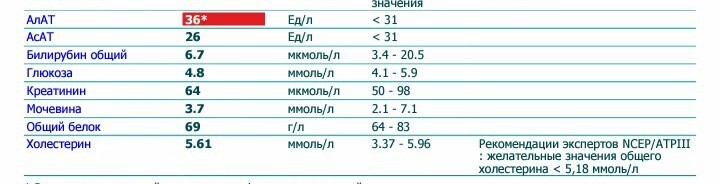
Исследование на тиреоидные гормоны. За 2 – 3 дня до проведения исследования исключается прием йодсодержащих препаратов, за 1 месяц – тиреоидных гормонов (чтобы получить истинные базальные уровни), если нет специальных указаний врача- эндокринолога. Однако, если целью исследования является контроль за дозой препаратов тиреоидных гормонов, забор крови производится на фоне приема обычной дозы. Следует иметь ввиду, что прием левотироксина вызывает транзиторное значимо повышенное содержание общего и свободного тироксина в крови примерно в течение 9 часов (на 15 – 20 %).
Исследование на тиреоглобулин целесообразно проводить спустя как минимум 6 недель после тиреоэктомии, либо проведенного лечения. Если назначены такие диагностические процедуры, как биопсия или сканирование ЩЖ, то исследование уровня ТГ в крови нужно строго проводить до процедур. Поскольку больные после радикального лечения дифференцированного рака ЩЖ получают высокие дозы тиреоидных гормонов (для подавления секреции ТТГ), на фоне которого также снижается уровень ТГ, его концентрацию следует определять через 2 – 3 недели после отмены супрессивной терапии тиреоидными гормонами.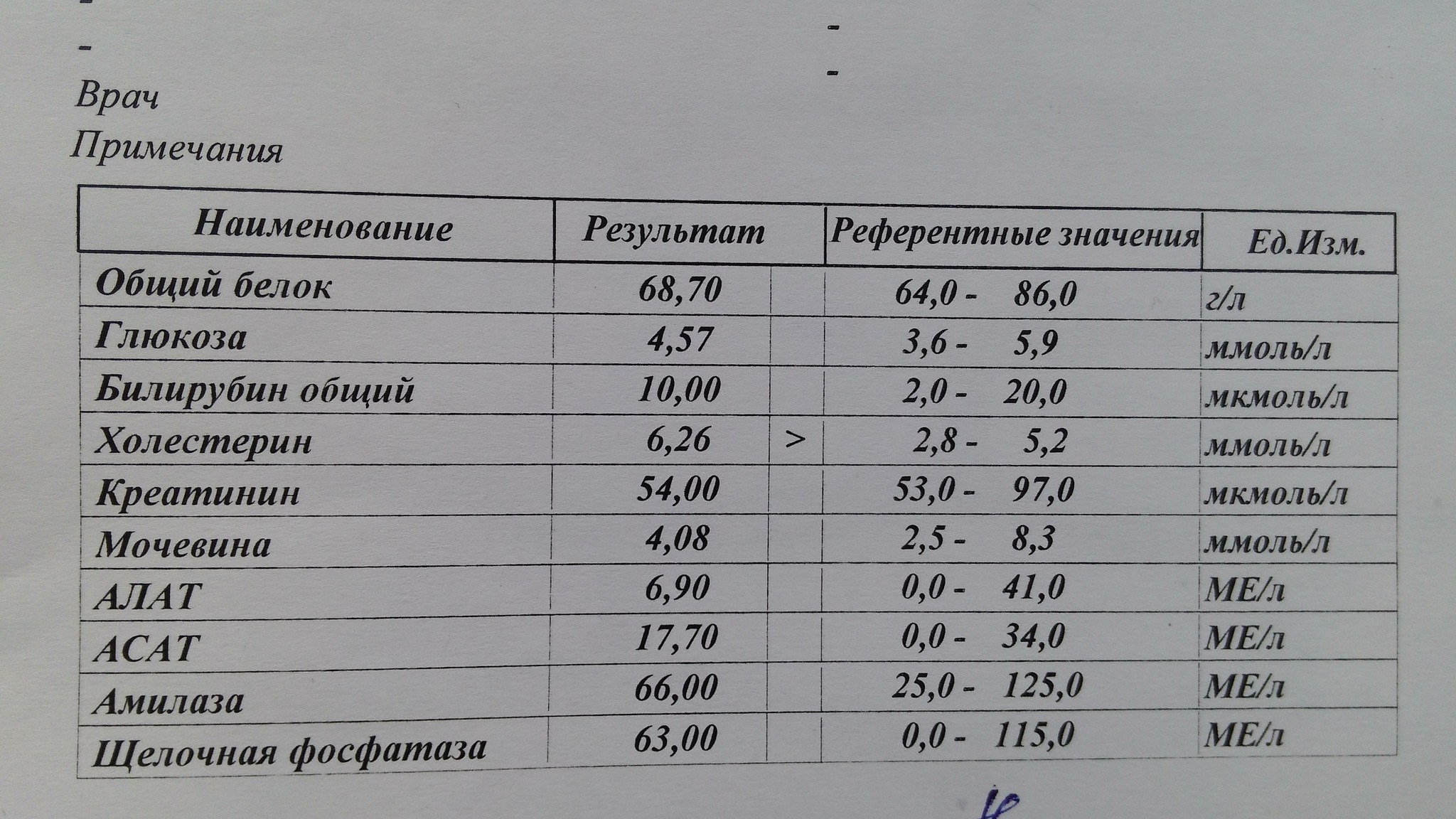
ТИРЕОТРОПНЫЙ ГОРМОН (ТТГ, ТИРЕОТРОПИН)
ТТГ – опорный критерий лабораторной оценки функции ЩЖ. Именно с него следует начинать диагностику при подозрении на отклонения в гормональной активности ЩЖ. ТТГ – гликопротеидный гормон, который вырабатывается в передней доле гипофиза и стимулирующий синтез и йодирование тиреоглобулина, образование и секрецию тиреоидных гормонов. Гипофизарная секреция ТТГ очень чувствительна к изменениям концентрации Т3 и Т4 в сыворотке крови. Снижение или повышение этой концентрации на 15-20 % приводит к реципроктным сдвигам в секреции ТТГ (принцип обратной связи).
Существование зависимости образования и секреции ТТГ от действия лекарственных препаратов, суточного ритма изменения уровня ТТГ, состояния стресса и наличия у пациента соматических заболеваний должно учитываться при интерпретации результатов исследования.
Период биологической полужизни ТТГ – 15 — 20 минут.
ПОКАЗАНИЯ К ОПРЕДЕЛЕНИЮ ТТГ: диагностика нарушений функции ЩЖ, различные виды гипотиреоза, гипертиреоз, задержка умственного и полового развития у детей, сердечные аритмии, миопатия, депрессия, алопеция, бесплодие, аменорея, гиперпролактинемия, импотенция и снижение либидо.
-наблюдение за состоянием пациентов на фоне заместительной гормональной терапии: секреция ТТГ подавляется во время стандартной терапии или в течение послеоперационной заместительной терапии.
Нормальные или повышенные уровни ТТГ свидетельствуют о неадекватной дозе препарата, неверно проводимой гормональной терапии или наличии антител к антигенам ЩЖ. В ходе заместительной терапии при гипотиреозе оптимальный уровень ТТГ находиться в пределах нижних значений референтных величин. В ходе заместительной терапии кровь на исследование ТТГ необходимо забирать через 24 часа после последнего приема лекарственного препарата.
·скрининг врожденного гипотиреоза: На 5-е сутки жизни ребенка проводят определение уровня ТТГ в сыворотке крови или пятне крови на фильтровальной бумаге. Если уровень ТТГ превышает 20 мМЕ/л, необходимо провести повторный анализ нового образца крови. При концентрации ТТГ в диапазоне от 50 до 100 мМЕ/л существует высокая вероятность наличия заболевания. Концентрации выше 100 мМЕ/л являются типичным для врожденного гипотиреоза.
Концентрации выше 100 мМЕ/л являются типичным для врожденного гипотиреоза.
ФИЗИОЛОГИЧЕСКИЕ СОСТОЯНИЯ, ПРИВОДЯЩИЕ К ИЗМЕНЕНИЮ УРОВНЯ ТТГ В КРОВИ
У здоровых новорожденных при рождении отмечается резкий подъем уровня ТТГ в крови, снижающийся до базального уровня к концу первой недели жизни.
У женщин концентрация ТТГ в крови выше, чем у мужчин примерно на 20 %. С возрастом концентрация ТТГ незначительно повышается, уменьшается количество выбросов гормона в ночное время. У пожилых людей часто наблюдаются пониженные уровни ТТГ и в этих случаях необходимо принимать во внимание низкую чувствительность к стимуляции.
Концентрация ТТГ увеличивается во время беременности (оральные контрацептивы и менструальный цикл не влияют на динамику гормона)
Для ТТГ характерны суточные колебания секреции: наивысших величин ТТГ в крови достигает к 24 – 4 часам ночи, в утренние часы наибольший уровень в крови определяется в 6 – 8 часов.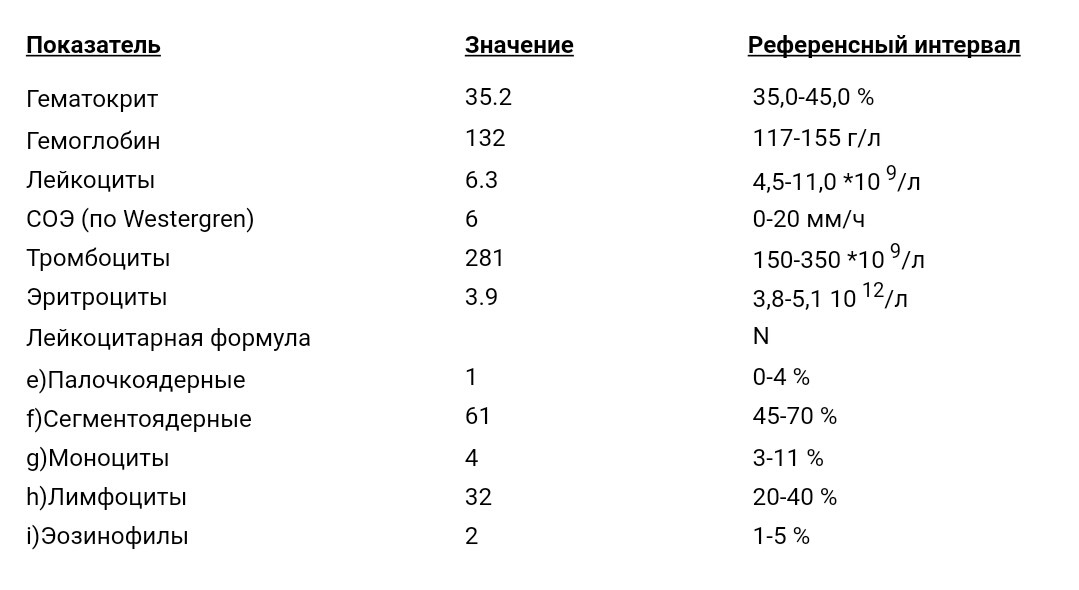 Минимальные значения ТТГ определяются в 15 – 18 часов вечера. Нормальный ритм секреции ТТГ секреции нарушается при бодрствовании ночью. На уровне ТТГ не сказывается интервал после приема левотироксина. Рекомендуется повторное проведение анализа, если полученные результаты не соответствуют клинической картине и параметрам других исследований.
Минимальные значения ТТГ определяются в 15 – 18 часов вечера. Нормальный ритм секреции ТТГ секреции нарушается при бодрствовании ночью. На уровне ТТГ не сказывается интервал после приема левотироксина. Рекомендуется повторное проведение анализа, если полученные результаты не соответствуют клинической картине и параметрам других исследований.
У женщин среднего возраста и старых мужчин максимальный пик ТТГ в сыворотке крови приходиться на декабрь.
При климаксе может наблюдаться повышение содержания ТТГ при интактной ЩЖ.
ЗАБОЛЕВАНИЯ И СОСТОЯНИЯ, ПРИ КОТОРЫХ ВОЗМОЖНЫ ИЗМЕНЕНИЯ УРОВНЯ ТТГ В КРОВИ
|
ПОВЫШЕНИЕ УРОВНЯ ТТГ |
СНИЖЕНИЕ УРОВНЯ ТТГ |
|
Гемодиализ. Гестоз (преэклампсия). Контакт со свинцом. Некомпенсированная первичная надпочечниковая недостаточность. Подострый тиреоидит (фаза выздоровления). После тяжелых физических нагрузок. Избыточная секреция ТТГ при аденомах гипофиза (тиротропинома): тиреотоксикоз центрального генеза. Прекращение курения. Секреция ТТГ аденомами гипофиза не всегда является автономной, а подвержена частичной регуляции по типу обратной связи. При назначении таким больным тиреостатических препаратов (метилтиоурацил, мерказолил и другие) и снижения у них под влиянием лечения уровня тиреоидных гормонов в крови наблюдается дальнейшее повышение содержания ТТГ в сыворотке крови. Первичный гипотиреоз. Синдром нерегулируемой секреции ТТГ. Синдром резистентности к тиреоидным гормонам. Тиреоидит Хашимото с клиническим и субклиническим гипотиреозом. Тяжелые соматические и психические заболевания. Упражнения на велоэргометре. Холецистэктомия. Эктопическая секреция ТТГ (опухоли легкого, молочной железы). Секрецию ТТГ стимулируют низкая температура и пониженное АД. |
Акромегалия. Вторичная аменорея. Гипертиреоз беременных и послеродовой некроз гипофиза. Гипофизарным нанизмом. Голодание. Диффузный и узловой токсический зоб. Замедленное половое развитие. Курение. Неврогенная анорексия. Общие заболевания в пожилом возрасте. Психологический стресс. Синдром Клайнфельтера. Синдром Кушинга. Субклинический тиротоксикоз. Т3-токсикоз. Тепловой стресс. Травма гипофиза. Транзиторный тиротоксикоз при аутоиммунном тиреоидите. ТТГ-независимый тиротоксикоз. Угнетающее действие СТГ на синтез и высвобождение ТТГ. Хроническая почечная недостаточность. Цирроз печени. Экзогенная терапия гормонами ЩЖ. Эндогенные депрессии. Эндокринная офтальмопатия.
|
КЛИНИКО-ДИАГНОСТИЧЕСКОЕ ЗНАЧЕНИЕ ТТГ
· У пролеченных гипертиреоидных больных ТТГ может оставаться низким в течение 4-6 недель после достижения эутиреоидного состояния.
· У беременных и женщин, принимающих контрацептивы, нормальный уровень ТТТ и повышенные уровни Т3 и Т4 имеют место при эутиреозе.
· Отсутствие первичного заболевания ЩЖ можно констатировать у любого пациента, имеющего нормальный ТТГ и Т4 в сочетании с изолированным отклонением (в любую сторону) Т3.
· У тяжелых больных при нормальной концентрации Т4 и Т3 продукция ТТГ может нарушаться.
· Секреция ТТГ подавляется при лечении с применением тироксина и в постоперационной заместительной терапии. Нормальные или повышенные уровни ТТГ в этих случаях свидетельствуют о малой дозе препарата, периферической резистентности к тиреоидным гормонам или наличии антител к гормонам ЩЖ.
· В ходе заместительной терапии при гипотиреозе оптимальный уровень ТТГ должен находиться ниже значений референтных величин.
ОСНОВНЫЕ КРИТЕРИИ ДИФФЕРЕНЦИАЛЬНОГО ДИАГНОЗА СУБКЛИНИЧЕСКОГО ГИПОТИРЕОЗА
|
Основные состояния, сопровождающиеся подъемом уровня ТТГ |
|
* Вторичный и третичный гипотиреоз сопровождается в 25% случаев небольшим повышением уровня ТТГ со сниженной биологической активностью при значительном снижении Т4 . |
|
* При синдроме резистентности к тиреоидным гормонам выявляется незначительное увеличение уровня ТТГ при повышенном содержании тиреоидных гормонов в крови. |
|
* Некомпенсированная первичная надпочечниковая недостаточность иногда сопровождается повышением уровня ТТГ, который нормализуется при назначении глюкокортикостероидов. |
|
* При ТТГ- продуцирующей аденоме гипофиза определяется повышенный уровень ТТГ и тиреоидных гормонов. |
|
* Хроническая почечная недостаточность может сопровождаться повышением ТТГ как из-за задержки выведения йода (истинный гипотиреоз), так из-за применения препаратов, повышающих уровень ТТГ в крови и накопления метаболитов. |
|
* При обострении психических заболеваний у каждого четвертого пациента может быть транзиторное повышение уровня ТТГ, связанное с активацией гипоталамо-гипофизарно-тиреоидной системы. |
|
* Влияние антидофаминовых препаратов (метоклопрамида и сульпирида), амиодарона. |
|
* Синдром нетиреоидных заболеваний. |
ЛЕКАРСТВЕННЫЕ ПРЕПАРАТЫ, ОКАЗЫВАЮЩИЕ ВЛИЯНИЕ НА УРОВЕНЬ ТТГ В КРОВИ
|
ЗАВЫШЕНИЕ РЕЗУЛЬТАТА |
ЗАНИЖЕНИЕ РЕЗУЛЬТАТА |
|
АМИОДАРОН (ЭУТИРЕОИДНЫЕ И ГИПОТИРЕОИДНЫЕ БОЛЬНЫЕ) БЕТА-АДРЕНОБЛОКАТОРЫ (АТЕНОЛОЛ, МЕТОПРОЛОЛ, ПРОПРАНОЛОЛ) ГАЛОПЕРИДОЛ ЙОДИДЫ КАЛЬЦИТОНИН (МИАКАЛЬЦИК) КЛОМИФЕН ЛИТИЙ ЛОВАСТАТИН (МЕВАКОР) МЕТИМИЗОЛ (МЕРКАЗОЛИЛ) МОРФИЙ НЕЙРОЛЕПТИКИ (ФЕНОТИАЗИНЫ, АМИНОГЛЮТЕТИМИД) ПАРЛОДЕЛ (БРОМКРИПТИН) ПРЕДНИЗОН ПРОТИВОРВОТНЫЕ СРЕДСТВА (МОТИЛИУМ, МЕТОКЛОПРАМИД, ДОМПЕРИДОН) ПРОТИВОСУДОРОЖНЫЕ ПРЕПАРАТЫ (БЕНЗЕРАЗИД, ФЕНИТОИН, ВАЛЬПРОЕВАЯ КИСЛОТА) РЕНТГЕНОКОНТРАСТНЫЕ СРЕДСТВА РИФАМПИЦИН СУЛЬФАТ ЖЕЛЕЗА (ГЕМОФЕР, ФЕРРОГРАДУМЕНТ) СУЛЬПИРИД (ЭГЛОНИЛ) ФЛУНАРИЗИН ХЛОРПРОМАЗИН (АМИНАЗИН) ЭРИТРОЗИН
|
АМИОДАРОН (ГИПЕРТИРЕОИДНЫЕ БОЛЬНЫЕ) АНАБОЛИЧЕСКИЕ СТЕРОИДЫ АНТАГОНИСТЫ ДОФАМИНОВЫХ РЕЦЕПТОРОВ АСПИРИН БЕТА-АДРЕНОМИМЕТИКИ (ДОБУТАМИН, ДОПЕКСАМИН) ВЕРАПАМИЛ (ИЗОПТИН, ФИНОПТИН) ГЕПАРИН ДИНАЗОЛ ДОПАМИН ИНТЕРФЕРОН-2 КАРБАМАЗЕПИН (ФИНЛЕПСИН, ТЕГРЕТОЛ) КАРБОНАТ ЛИТИЯ (СЕДАЛИТ) КЛОФИБРАТ (МИСКЛЕРОН) КОРТИЗОЛ (УГНЕТАЕТ СЕКРЕЦИЮ ТТГ) КОРТИКОСТЕРОИДЫ ЛЕВОДОПА (ДОПАКИН, НАКОМ, МАДОПАР) ЛЕВОТИРОКСИН (ЭУТИРОКС) МЕТЭРГОЛИН НИФЕДИПИН (АДАЛАТ, КОРДИПИН, КОРИНФАР) ОКТРЕОТИД (САНДОСТАТИН) ПИРИДОКСИН (ВИТАМИН В6) СОМАТОСТАТИН СРЕДСТВА ДЛЯ ЛЕЧЕНИЯ ГИПЕРПРОЛАКТИНЕМИИ (ПЕРИБЕДИЛ, ТРИЙОДТИРОНИН ФЕНТОЛАМИН ЦИМЕТИДИН (ГИСТОДИЛ) ЦИПРОГЕПТАДИН (ПЕРИТОЛ) ЦИТОСТАТИК |
ТИРОКСИН ( Т4 )
Тироксин – тиреоидный гормон, биосинтез которого происходит в фолликулярных клетках ЩЖ под контролем ТТГ. Основная фракция органического йода в крови находится в форме Т4. Около 70 % Т4 связано с тироксинсвязывающим глобулином (ТС), 20 % — с тироксинсвязывающим преальбумином (ТСПА) и 10 % — с альбумином. Только 0,02 – 0,05 % Т4 циркулирует в крови в несвязанном с белками состоянии — свободная фракция Т4. Концентрация Т4 в сыворотке зависит не только от скорости секреции, но и от изменения связывающей способности белков. Свободный Т4 составляет 0,02 – 0,04 % общего тироксина.
Основная фракция органического йода в крови находится в форме Т4. Около 70 % Т4 связано с тироксинсвязывающим глобулином (ТС), 20 % — с тироксинсвязывающим преальбумином (ТСПА) и 10 % — с альбумином. Только 0,02 – 0,05 % Т4 циркулирует в крови в несвязанном с белками состоянии — свободная фракция Т4. Концентрация Т4 в сыворотке зависит не только от скорости секреции, но и от изменения связывающей способности белков. Свободный Т4 составляет 0,02 – 0,04 % общего тироксина.
Период биологической полужизни Т4 – 6 суток.
ФИЗИОЛОГИЧЕСКИЕ СОСТОЯНИЯ, ПРИВОДЯЩИЕ К ИЗМЕНЕНИЮ УРОВНЯ Т4 В КРОВИ
У здоровых новорожденных концентрация свободного и общего Т4 выше, чем у взрослых.
Уровень гормона у мужчин и женщин остается относительно постоянным в течение всей жизни, снижаясь только после 40 лет.
Во время беременности концентрация тироксина нарастает, достигая максимальных величин в 3 триместре.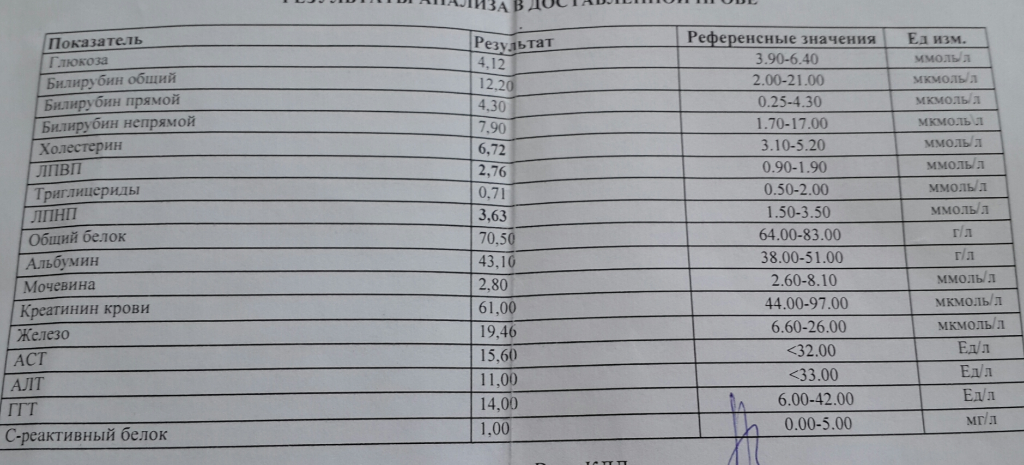
В течение дня максимальная концентрация тироксина определяется с 8 до 12 часов, минимальная – с 23 до 3 часов. В течение года максимальные величины Т4 наблюдаются в период между сентябрем и февралем, минимальные в летнее время.
ЗАБОЛЕВАНИЯ И СОСТОЯНИЯ, ПРИ КОТОРЫХ ВОЗМОЖНЫ ИЗМЕНЕНИЯ УРОВНЯ Т4 В КРОВИ
Гемолиз, многократное оттаивание и замораживание сыворотки могут привести к снижению результатов Т4. Высокие концентрации билирубина в сыворотке способствуют завышению результатов. Наличие консерванта ЭДТА дает ложнозавышенные результаты для свободного Т4. Голодание, плохое питание с низким содержанием белка, контакт со свинцом, тяжелые мышечные упражнения и тренировки, чрезмерное физическое усилие, различные виды стрессов, потери веса у женщин при ожирении, хирургические операции, гемодиализ могут способствовать снижению показателей общего и свободного Т4. Гиперемия, ожирение, прерывание приема героина (вследствие увеличения транспортных белков) вызывают увеличение Т4, героин снижает свободный Т4 в сыворотке крови. Курение вызывает как снижение, так и завышение результатов исследования на тироксин. Наложение жгута при взятии крови с работой и без «работы рукой» вызывает увеличение общего и свободного Т4.
Курение вызывает как снижение, так и завышение результатов исследования на тироксин. Наложение жгута при взятии крови с работой и без «работы рукой» вызывает увеличение общего и свободного Т4.
Уровни Т4 в крови из пупочной вены ниже у недоношенных младенцев по сравнению с доношенными и положительно коррелируют с весом при рождении доношенных детей. Высокие величины Т4 у новорожденных вызваны повышенным ТСГ, свободный Т4 близок к уровню у взрослых. Величины резко повышаются в первые часы после рождения и постепенно снижаются к 5 годам. У мужчин происходит снижение в период полового созревания, у женщин этого не наблюдается.
Концентрация свободного Т4, как правило, остается в пределах нормы при тяжелых заболеваниях, не связанных со ЩЖ (концентрация общего Т4 может быть пониженной).
ЗАБОЛЕВАНИЯ И СОСТОЯНИЯ, ПРИ КОТОРЫХ ВОЗМОЖНЫ ИЗМЕНЕНИЯ УРОВНЯ ОБЩЕГО Т4
|
ПОВЫШЕНИЕ УРОВНЯ ОБЩЕГО Т4 |
СНИЖЕНИЕ УРОВНЯ ОБЩЕГО Т4 |
|
ВИЧ – инфекция. Гипертиреоидизм, состояния с повышением ТСГ (беременность, генетическое повышение, острая перемежающая порфирия, первичный билиарный цирроз). Гиперэстрогения (повышение содержания общего Т4 за счет увеличения ТСГ, при этом уровень свободного Т4 остается нормальным). Диффузный токсический зоб. Ожирение. Острые психические расстройства. Острый тиреоидит (отдельные случаи). Послеродовая дисфункция ЩЖ. Синдром резистентности к тиреоидным гормонам. Тиреотропинома. Токсическая аденома. Тиреоидиты. ТТГ – независимый тиреотоксикоз. Хориокарцинома |
Вторичный гипотиреоз (синдром Шихана, воспалительные процессы в области гипофиза). Гипотиреоидизм, состояния со снижением ТСГ (нефротический синдром, хронические заболевания печени, потеря белка через ЖКТ, нарушения питания, генетическое снижение ТСГ). Пангипопитуитаризм. Первичный гипотиреоз (врожденный и приобретенный: эндемический зоб, АИТ, неопластические процессы в ЩЖ). Третичный гипотиреоз (черепно-мозговые травмы, воспалительные процессы в области гипоталамуса).
|
КЛИНИКО-ДИАГНОСТИЧЕСКОЕ ЗНАЧЕНИЕ Т4
· изолированное повышение общего Т4 на фоне нормальных значений ТТГ и Т3 может быть редкой находкой. Это, по-видимому, пациент с нормальной тиреоидной функцией, но врожденной избыточной печеночной продукцией белков-переносчиков тиреоидных гормонов.
· при «изолированном» Т3-гипертиреозе уровень свободного и общего Т4 – в пределах нормы.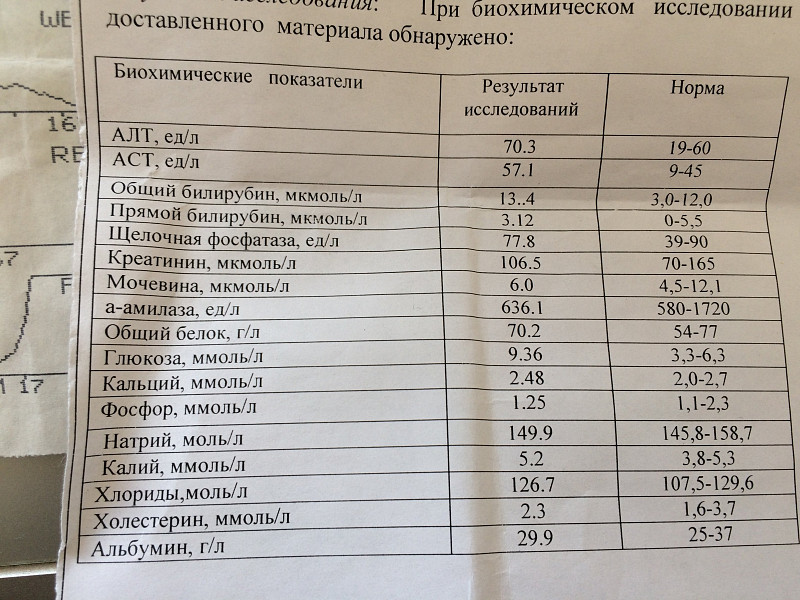
· на начальной стадии гипотиреоза уровень свободного Т3 понижается раньше, чем общий Т4. Диагноз подтверждается в случае повышения ТТГ или чрезмерного ответа на ТРГ-стимуляцию.
· нормальный уровень Т4 не является гарантией нормальной тиреоидной функции. Т4 в пределах нормы может быть при эндемическом зобе, супрессивной или заместительной терапии, при скрытой форме гипертиреоза или скрытой форме гипотиреоза.
· при гипотиреозе тироксин способствует нормализации ТТГ и Т4.Повышенные концентрации общего и свободного Т4 и концентрация ТТГ в районе нижнего предела нормы наблюдается при подборе адекватной заместительной терапии.
· во время тиреостатической терапии уровень Т4 в районе верхнего предела нормы свидетельствует об адекватном выборе поддерживающей дозы.
· повышенный уровень свободного Т4 не всегда свидетельствует о нарушении функции ЩЖ. Это может быть следствием приема некоторых лекарственных препаратов или тяжелых общих заболеваний.
Это может быть следствием приема некоторых лекарственных препаратов или тяжелых общих заболеваний.
ЛЕКАРСТВЕННЫЕ ПРЕПАРАТЫ, ОКАЗЫВАЮЩИЕ ВЛИЯНИЕ НА УРОВЕНЬ ОБЩЕГО Т4 В КРОВИ
|
ЗАВЫШЕНИЕ РЕЗУЛЬТАТА |
ЗАНИЖЕНИЕ РЕЗУЛЬТАТА |
|
АМИОДАРОН (В НАЧАЛЕ ЛЕЧЕНИЯ И ПРИ ДЛИТЕЛЬНОМ ЛЕЧЕНИИ) АМФЕТАМИНЫ ГЕРОИН ДЕКСТРО-ТИРОКСИН ДИНОПРОСТ ТРОМЕТАИН ИНСУЛИН ЛЕВАТЕРЕНОЛ ЛЕВОДОПА (ДОПАКИН, НАКОМ, МАДОПАР, СИНЕМЕТ) ОПИАТЫ (МЕТАДОН) ПЕРОРАЛЬНЫЕ КОНТРАЦЕПТИВЫ ПРЕПАРАТЫ ГОРМОНОВ ЩЖ ПРОПИЛТИОУРАЦИЛ ПРОПРАНОЛОЛ (АНАПРИЛИН) ПРОСТАГЛАНДИН РЕНГЕНОКОНТРАСТНЫЕ ЙОДСОДЕРЖАЩИЕ ПРЕПАРАТЫ (ИОПАНОЕВАЯ КИСЛОТА, ИПОДАТ, ТИРОПАНОЕВАЯ КИСЛОТА) ТАМОКСИФЕН ТИРЕОЛИБЕРИН ТИРЕОТРОПИН ФЕНОТИАЗИН ФЛУОРОУРАЦИЛ (ФТОРФЕНАЗИН) ХОЛЕЦИСТОГРАФИЧЕСКИЕ В-ВА ЭСТРОГЕНЫ СИНТЕТИЧЕСКИЕ (МЕСТРАНОЛ, СТИЛЬБЕСТРОЛ) ЭФИР (ПРИ ГЛУБОКОМ НАРКОЗЕ) |
АМИНОГЛЮТЕМИД (СРЕДСТВА ДЛЯ ЛЕЧЕНИЯ РАКА МОЛОЧНОЙ ЖЕЛЕЗЫ) АМИОДАРОН (КОРДАРОН) АНДРОГЕНЫ (СТАНОЗОЛОЛ, НАНДРОНОЛОЛ), ТЕСТОСТЕРОНОН АНТИКОНВУЛЬСАНТЫ (ВАЛЬПРОЕВАЯ КИСЛОТА, ФЕНИТОИН, ФЕНОБАРБИТАЛ, КАРБАМАЗЕПИН) АСПАРАГИНАЗА АСПИРИН АТЕНОЛОЛ БАРБИТУРАТЫ ГИПОЛИПИДЕМИЧЕСКИЕ СРЕДСТВА (ЛОВАСТАТИН, КЛОФИБРАТ, ХОЛЕСТИРАМИН) ДАНАЗОЛ ДИАЗЕПАМ (ВАЛИУМ, РЕЛАНИУМ, СИБАЗОН) ИЗОТРЕТИОНИН (РОАККУТАН) КОРТИЗОЛ КОРТИКОСТЕРОИДЫ (КОРТИЗОН, ДЕКСАМЕТАЗОН) КОРТИКОТРОПИН ЛИТИЙ МЕТАМИЗОЛ (АНАЛЬГИН) НПВС (ДИКЛОФЕНАК, ФЕНИЛБУТАЗОН) ОКСИФЕНБУТАЗОН (ТАНДЕРИЛ) ПЕНИЦИЛЛИН ПРЕПАРАТЫ СУЛЬФОНИЛМОЧЕВИНЫ (ГЛИБЕНКЛАМИД, ДИАБЕТОН, ТОЛБУТАМИД, ХЛОРПРОПАМИД) ПРОТИВОГРИБКОВЫЕ ПРЕПАРАТЫ (ИНТРАКОНАЗОЛ, КЕТОКОНАЗОЛ) ПРОТИВОТУБЕРКУЛЕЗНЫЕ СРЕДСТВА (АМИНОСАЛИЦИЛОВАЯ КИСЛОТА, ЭТИОНАМИД) РЕЗЕРПИН РИФАМПИН СОМАТОТРОПИН СУЛЬФАНИЛАМИДЫ (КО-ТРИМОКСАЗОЛ) ТРИЙОДТИРОНИН ФУРОСЕМИД (ПРИЕМ В БОЛЬШИХ ДОЗАХ) ЦИТОСТАТИКИ |
ЛЕКАРСТВЕННЫЕ ПРЕПАРАТЫ, ОКАЗЫВАЮЩИЕ ВЛИЯНИЕ НА УРОВЕНЬ СВОБОДНОГО Т4
|
ЗАВЫШЕНИЕ РЕЗУЛЬТАТА |
ЗАНИЖЕНИЕ РЕЗУЛЬТАТА |
|
АМИОДАРОН АСПИРИН ВАЛЬПРОЕВАЯ КИСЛОТА ГЕПАРИН ДАНАЗОЛ ДИФЛЮНИСАЛ ИОПАНОЕВАЯ КИСЛОТА ЛЕВОТИРОКСИН МЕКЛОФЕНАМИНОВАЯ КИСЛОТА ПРОПИЛТИОУРАЦИЛ ПРОПРАНОЛОЛ РАДИОГРАФИЧЕСКИЕ ПРЕПАРАТЫ |
АНТИКОНВУЛЬСАНТЫ (ФЕНИТОИН, КАРБАМАЗЕПИН) – ПРИ ДЛИТЕЛЬНОМ ЛЕЧЕНИИ И БЕРЕМЕННЫХ ЖЕНЩИН С ЭПИЛЕПСИЕЙ МЕТАДОН |
ЗАБОЛЕВАНИЯ И СОСТОЯНИЯ, ПРИ КОТОРЫХ ВОЗМОЖНЫ ИЗМЕНЕНИЯ УРОВНЯ СВОБОДНОГО Т4
|
ПОВЫШЕНИЕ УРОВНЯ СВОБОДНОГО Т4 |
СНИЖЕНИЕ УРОВНЯ СВОБОДНОГО Т4 |
|
Гипертиреоидизм. Гипотиреодизм, леченный тироксином. Заболевания, связанные с повышением свободных жирных кислот. Послеродовая дисфункция ЩЖ. Синдром резистентности к тиреоидным гормонам. Состояния, при которых снижается уровень или связывающая способность ТСГ. Тиреоидиты. Тиреотоксическая аденома. Токсический зоб. ТТГ-независимый тиреотоксикоз. Хронические заболевания печени.
|
Вторичный гипотиреоз (синдром Шихана, воспалительные заболевания в области гипофиза, тиреотропинома). Диета с низким содержанием белка и значительная недостача йода. Колебания уровней свободного Т4 могут наблюдаться у эутиреоидных пациентов при острых или хронических нетиреоидных болезнях Контакт со свинцом. Первичный гипотиреоз, не леченный тироксином (врожденный и приобретенный: эндемический зоб, АИТ, новообразования в ЩЖ, обширная резекция ЩЖ). Поздняя беременность. Резкое снижение массы тела у женщин с ожирением. Третичный гипотиреоз (ЧМТ, воспалительные процессы в области гипоталамуса). Хирургические вмешательства. |
ТРИЙОДТИРОНИН ( Т3 )
Трийодтиронин – тиреоидный гормон, на 58% состоящий из йода. Часть сывороточного Т3 образуется путем ферментативного дейодирования Т4 в периферических тканях, и только небольшое количество образуется прямым синтезом в ЩЖ.. Менее, чем 0,5 % Т3, циркулирующего в сыворотке, находится в свободной форме и биологически активна. Оставшийся Т3 находится в обратимой связи с сывороточными белками: ТСГ, ТСПА и альбумином.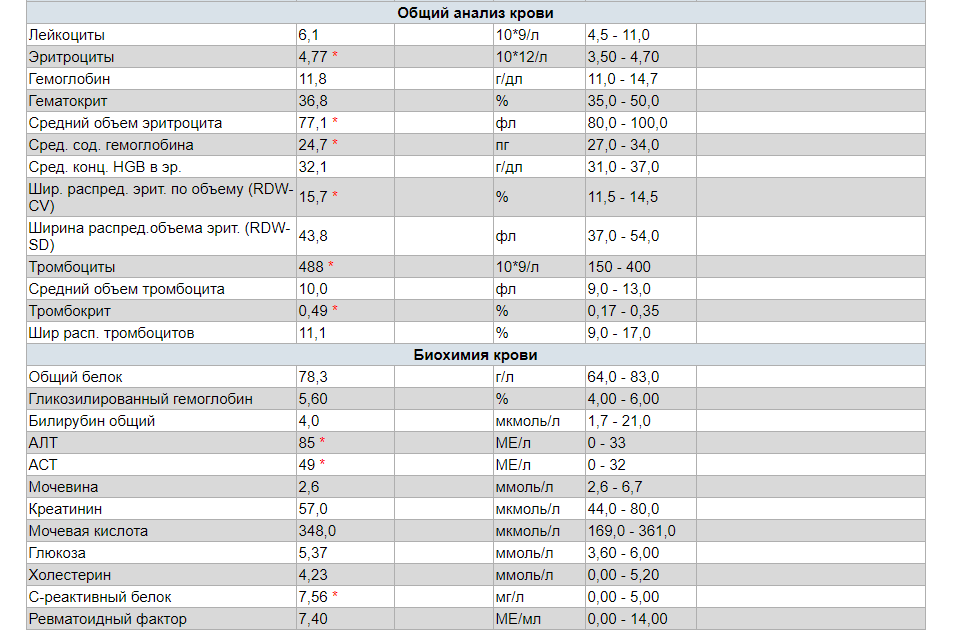 Афинность Т3 к сывороточным белкам в 10 раз ниже, чем Т4. В связи с этим уровень свободного Т3 не имеет такого большого диагностического значения, как уровень свободного Т4. По меньшей мере 80 % циркулирующего Т3 получено в результате монодейодизации Т4в периферических тканях. Т3 в 4 – 5 раз более активен в биологических системах, чем Т4. Хотя минимальные сывороточные концентрации Т3 в 100 раз ниже, чем концентрация Т4, большинство иммуноанализов имеют незначительную перекрестную реактивность с Т4. Так как уровни Т3 быстро меняются под влиянием стресса или других нетиреоидных факторов, измерение Т3 не является лучшим общим тестом определения тиреоидного статуса. Свободный Т3 составляет около 0,2 – 0,5 % общего Т3.
Афинность Т3 к сывороточным белкам в 10 раз ниже, чем Т4. В связи с этим уровень свободного Т3 не имеет такого большого диагностического значения, как уровень свободного Т4. По меньшей мере 80 % циркулирующего Т3 получено в результате монодейодизации Т4в периферических тканях. Т3 в 4 – 5 раз более активен в биологических системах, чем Т4. Хотя минимальные сывороточные концентрации Т3 в 100 раз ниже, чем концентрация Т4, большинство иммуноанализов имеют незначительную перекрестную реактивность с Т4. Так как уровни Т3 быстро меняются под влиянием стресса или других нетиреоидных факторов, измерение Т3 не является лучшим общим тестом определения тиреоидного статуса. Свободный Т3 составляет около 0,2 – 0,5 % общего Т3.
Период биологической полужизни Т3 составляет — 24 часа.
ПОКАЗАНИЯ К ОПРЕДЕЛЕНИЮ Т3
· дифференциальная диагностика заболеваний ЩЖ,
· контрольное исследование при изолированном Т3-токсикозе,
· начальная стадия гиперфункции ЩЖ, в частности автономных клеток,
· острый гипертиреоз после подавляющей терапии тироксином,
· рецидив гипертиреоза.
· для исключения передозировки лекарственных препаратов необходимо проводить контроль уровня Т3, который должен находиться в пределах нормы.
ФИЗИОЛОГИЧЕСКИЕ СОСТОЯНИЯ, ПРИВОДЯЩИЕ К ИЗМЕНЕНИЮ УРОВНЯ Т3 В КРОВИ
Концентрация Т3 в сыворотке крови новорожденных составляет 1/3 от его уровня, наблюдаемого у взрослых, но уже в течение 1 – 2 суток увеличивается до концентрации, выявляемой у взрослых. В раннем детском возрасте концентрация Т3 несколько уменьшается, а в подростковом возрасте (к 11 – 15 годам) вновь достигает уровня взрослого человека. После 65 лет наблюдается более значительное снижение уровня Т3 по сравнению с Т4. У женщин отмечаются более низкие концентрации Т3 , чем у мужчин, в среднем на 5 – 10 %.
Во время беременности (особенно в 3 триместре) концентрация Т3 в крови возрастает в 1,5 раза. После родов уровень гормона нормализуется в течение 1 недели.
Для показателей Т3 характерны сезонные колебания: максимальный уровень приходится на период с сентября по февраль, минимальный – на летний период.
ЗАБОЛЕВАНИЯ И СОСТОЯНИЯ, ПРИ КОТОРЫХ ВОЗМОЖНЫ ИЗМЕНЕНИЯ УРОВНЯ Т3 В КРОВИ
|
ПОВЫШЕНИЕ РЕЗУЛЬТАТА |
СНИЖЕНИЕ РЕЗУЛЬТАТА |
|
Большая высота над уровнем моря. Героинмания. Нарастание веса тела. Прерывание приема героина. При дефиците йода происходит компенсаторное повышение уровней общего и свободного Т3. При наложении жгута с целью взятия крови на 3 мин. без «работы рукой» возможно увеличение Т3 примерно на 10 %. Физические упражнения. |
Гемодиализ. Гипертермия. Голодание. Недоношенные новорожденные. Низкокалорийная диета. Острые заболевания. Плазмоферез. Плохое питание с низким содержанием белков. После абортов. Потеря веса. Тяжелые соматические заболевания. Тяжелые физические нагрузки у женщин. Электроконвульсивная терапия. |
ЗАБОЛЕВАНИЯ И СОСТОЯНИЯ, ПРИ КОТОРЫХ ВОЗМОЖНЫ ИЗМЕНЕНИЯ ОБЩЕГО Т3
|
ПОВЫШЕНИЕ РЕЗУЛЬТАТА |
СНИЖЕНИЕ РЕЗУЛЬТАТА |
|
Гипертиреоз. Йоддефицитный зоб. Леченный гипертиреоидизм. Начальная нетиреоидная недостаточность. Состояния с повышенным ТСГ. Т3-тиреотоксикоз.
|
Гипотиреоз (при раннем или легком первичном гипотиреоидизме Т4 снижается больше, чем Т3 – высокое соотношение Т3/Т4). Некомпенсированная первичная надпочечниковая недостаточность. Острые и подострые нетиреоидные заболевания. Первичный, вторичный и третичный гипотиреоз. Период выздоровления после тяжелых заболеваний. Синдром эутиреоидного больного. Состояния с пониженным ТСГ. Тяжелая нетиреоидная патология, включая соматические и психические заболевания. Хронические заболевания печени. |
ЛЕКАРСТВЕННЫЕ ПРЕПАРАТЫ, ОКАЗЫВАЮЩИЕ ВЛИЯНИЕ НА УРОВЕНЬ ОБЩЕГО Т3
|
ЗАВЫШЕНИЕ РЕЗУЛЬТАТА |
ЗАНИЖЕНИЕ РЕЗУЛЬТАТА |
|
АМИОДАРОН (КОРДАРОН) АНДРОГЕНЫ АСПАРАГИНАЗА ГЕРОИН ДЕКСТРОТИРОКСИН ДИНОПРОСТ ТРОМЕТАИН (ЭНЗАПРОСТ) ИЗОТРЕТИОНИН (РОАККУТАН) ЙОДИДЫ ЛИТИЙ МЕТАДОН (ДОЛОФИН, ФИСЕПТОН) ПЕРОРАЛЬНЫЕ КОНТРАЦЕПТИВЫ ПРОПИЛТИОУРАЦИЛ ПРОПРАНОЛОЛ (АНАПРИЛИН) ПРОТИВОСУДОРОЖНЫЕ СРЕДСТВА САЛИЦИЛАТЫ ТЕРБУТАЛИН ХОЛЕЦИСТОГРАФИЧЕСКИЕ В – ВА ЦИМЕТИДИН (ГИСТОДИЛ) ЭСТРОГЕНЫ |
ДЕКСАМЕТАЗОН (СЫВОРОТОЧНАЯ КОНЦЕНТРАЦИЯ МОЖЕТ УМЕНЬШАТЬСЯ НА 20 – 40 %) |
ЗАБОЛЕВАНИЯ И СОСТОЯНИЯ, ПРИ КОТОРЫХ ВОЗМОЖНЫ ИЗМЕНЕНИЯ СВОБОДНОГО Т3
|
ПОВЫШЕНИЕ УРОВНЯ СВОБОДНОГО Т3 |
СНИЖЕНИЕ УРОВНЯ СВОБОДНОГО Т3 |
|
Гипертиреоидизм. Т3-токсикоз. Синдром периферического сопротивления сосудов. |
Гипотиреоидизм. Третий триместр беременности. При нетиреоидных заболеваниях низкий уровень свободного Т3 является неспецифической находкой. |
ЛЕКАРСТВЕННЫЕ ПРЕПАРАТЫ, ОКАЗЫВАЮЩИЕ ВЛИЯНИЕ НА УРОВЕНЬ СВОБОДНОГО Т3
|
ЗАВЫШЕНИЕ РЕЗУЛЬТАТА |
ЗАНИЖЕНИЕ РЕЗУЛЬТАТА |
|
ДЕКСТРОТИРОКСИН ФЕНОПРОФЕН (НАЛФОН) |
АМИОДАРОН (КОРДАРОН) ВАЛЬПРОЕВАЯ КИСЛОТА (КОНВУЛЕКС, ЭНКОРАТ, ДЕПАКИН) НЕОМИЦИН (КОЛИМИЦИН) НИАЦИН ПРАЗОЗИН ПРОБУКОЛ ПРОПРАНОЛОЛ (АНАПРИЛИН, ОБЗИДАН) ТИРОКСИН ФЕНИТОИН (ДИФЕНИН) ХОЛЕЦИСТОГРАФИЧЕСКИЕ ПРЕПАРАТЫ (ИОПАНОЕВАЯ КИСЛОТА, ИПОДАТ) |
КЛИНИКО-ДИАГНОСТИЧЕСКОЕ ЗНАЧЕНИЕ Т3
· при дефиците йода наблюдается компенсаторное повышение общего и свободного Т3. Таким образом, организм приспосабливается к недостатку «сырья». Обеспечение достаточным количеством йода влечет за собой нормализацию Т3. Никакого лечения эти лица не требуют. Неверная трактовка повышенного уровня Т3 как Т3-токсикоза, невзирая на нормальный ТТГ и иногда даже сниженный Т4, может привести к необоснованному назначения тиреостатиков, что является грубой ошибкой.
Таким образом, организм приспосабливается к недостатку «сырья». Обеспечение достаточным количеством йода влечет за собой нормализацию Т3. Никакого лечения эти лица не требуют. Неверная трактовка повышенного уровня Т3 как Т3-токсикоза, невзирая на нормальный ТТГ и иногда даже сниженный Т4, может привести к необоснованному назначения тиреостатиков, что является грубой ошибкой.
· при гипотиреозе уровни общего и свободного Т3 могут длительное время находиться в районе нижнего предела нормы, так как повышенное периферическое превращение Т4 в Т3 компенсирует снижение Т3 .
· нормальный уровень Т3 может быть при скрытых функциональных дефектах тиреоидной функции, при гипотиреозе, компенсированном превращении Т4 в Т3.
· во время лечения зоба или послеоперационной заместительной терапии тироксином уровни ТТГ и Т3 измеряют для предупреждения дозировки.
· при лечении гипотиреоза тироксином повышение Т3 значительно меньше по сравнению с Т4. При введении больших доз тироксина ТТГ подавляется до нерегистрируемых значений. Для исключения передозировки лекарственных препаратов проводят анализ уровня Т3, который должен находиться в пределах нормы.
· в начале курса тиреостатической терапии уровень Т3 может возрастать в результате процессов компенсации.
· определение уровня Т3 в сыворотке имеет низкую чувствительность и специфичность при гипотиреозе, так как активизация конверсии Т4 в Т3 поддерживает уровень Т3 в пределах нормы до развития тяжелого гипотиреоза. Пациенты с НТЗ или в состоянии энергетического голода имеют низкие показатели с Т3 и о Т3. Уровень Т3 следует определять в сочетании с свободным Т4 при диагностике сложных и необычных проявлений гипертиреоза или некоторых редких состояний. Высокий уровень Т3 является частым и ранним признаком рецидива болезни Грейвса. Высокий или нормальный уровень Т3 встречается при гипертиреозе у пациентов с НТЗ на фоне снижения содержания ТТГ (менее 0,01 мМЕ/л). Высокий или нормальный уровень Т3 встречается при кордарониндуцированном гипертиреозе.
АЛГОРИТМ ЛАБОРАТОРНОЙ ОЦЕНКИ ФУНКЦИИ
ЩИТОВИДНОЙ ЖЕЛЕЗЫ
|
ТТГ повышен, свободный Т4 повышен или в норме, свободный Т3 понижен или в норме.
|
* Прием амиодарона, йодсодержащих рентгеноконтрастных средств, больших доз пропранолола. * Тяжелая нетиреоидная патология, включая соматические и психические заболевания. * Некомпенсированная первичная надпочечниковая недостаточность. * Период выздоровления. |
|
ТТГ повышен, свободный Т4 повышен или в норме, клинический эутиреоз. |
* Тотальная резистентность к тиреоидным гормонам.
|
|
ТТГ повышен, свободный Т4 в норме
|
* Недавно проведенная коррекция гормонами ЩЖ. * Недостаточная терапия гормонами ЩЖ., пациенты не предъявляют жалоб. |
|
ТТГ понижен, свободный Т4 повышен, свободный Т3 понижен. |
* Артифициальный тиреотоксикоз вследствие самоназначения Т4. |
|
ТТГ понижен, свободный Т4 в норме. |
* Избыточная терапия гормонами ЩЖ. * Прием препаратов, содержащих Т3. |
|
ТТГ в норме, свободный Т4 и Т3 понижены. |
* Прием больших доз салицилатов.
|
|
ТТГ повышен, свободный Т4 повышен, клинический тиреотоксикоз. |
* ТТГ – секретирующие опухоли. |
|
ТТГ в норме, повышение уровня общего Т4 при нормальном уровне св. Т4. |
* Семейная дисальбуминемическая гипертироксинемия.
|
|
ТТГ повышен, свободный и общий Т4 снижены, общий и свободный Т3 снижены. |
* Хронические заболевания печени: хронический гепатит, цирроз печени. |
|
Аномальные концентрации общегоТ4 и общегоТ3 |
* Чаще всего являются результатом нарушений со стороны связывающего белка, а не результатом тиреоидной дисфункции. При изменении уровня ТСГ расчетные показатели свободногоТ4 более надежны, чем содержание общегоТ4. При расхождении показателей свободных гормонов следует определить общийТ4 и общийТ3. |
ИСТОЧНИКИ И МЕХАНИЗМЫ ДЕЙСТВИЯ ОРГАНИЧЕСКИХ
КОНТРТИРЕОИДНЫХ СРЕДСТВ
|
Химическое название |
Источники |
Механизм действия |
|
Тиоцианаты и изотиоцианаты |
Растения семейства крестоцветных, курение |
Ингибирование йодконцентрирующих механизмов |
|
Гойтрин |
Желтая репа |
Препятствие органификации йодида и образованию активных тиреоидных гормонов в ЩЖ (активность гойтрина составляет 133% активности пропилтиоурацила). |
|
Цианогенные гликозиды |
Маниок, маис, сладкий картофель, побеги бамбука |
Превращаются в организме в изотиоцианаты |
|
Дисульфиды |
Лук, чеснок |
Тиомочевиноподобное антитиреоидное действие |
|
Флавоноиды |
Просо, сорго, бобы, земляные орехи |
Ингибирование ТПО и дейодиназ йодтиронинов – торможение периферического метаболизма тиреоидных гормонов. |
|
Фенолы (резорцин) |
Питьевая вода, угольная пыль, сигаретный дым |
Торможение органификации йода в ЩЖ и ингибирование ТПО |
|
Полициклические ароматические углеводороды |
Пищевые продукты, питьевая вода, грунтовые воды |
Ускорение метаболизма Т4 за счет активации печеночной УДФ-глюкуронилтрансферазы и образования глюкуронида Т4 |
|
Эфиры фталевой кислоты |
Изделия из пластмассы, некоторые виды рыб |
Ингибирование ТПО и включения йода в тиреоидные гормоны |
|
Полихлорированные и полибромированные бифенилы |
Пресноводная рыба |
Развитие АИТ |
|
ДДТ |
Питьевая вода, продукты питания |
Гиперплазия фолликулярного эпителия, ускорение метаболизма тиреоидных гормонов, повышение активности микросомальных ферментов |
|
Высокий уровень или дефицит лития, селена |
|
Могут блокировать протеолиз коллоида и выход ТГ из фолликулов, поступление йода в ЩЖ, связь тиреоидных гормонов с белками сыворотки, ускорять процесс их дейодирования. |
ВИДЫ СИНДРОМА НЕТИРЕОИДНЫХ ЗАБОЛЕВАНИЙ,
ИХ ЗНАЧЕНИЕ И МЕХАНИЗМЫ РАЗВИТИЯ
|
Варианты синдрома нетиреоидных заболеваний (СНТЗ) |
|
Низкий уровень Т3 |
|
Снижение уровня Т3 наблюдается у 70% пациентов стационаров при системных заболеваниях при нормальной функции ЩЖ. Общий Т3 ниже нормы на 60%, свободный Т3 – на 40%.Уровень Т4 – нормальный. Вариант СНТЗ связан с нарушением превращения Т4 в Т3вследствие снижения активности 5-монодейодиназы. Данное состояние также характерно для голодания и представляет собой адаптивную реакцию организма, связанную со снижением основного обмена. |
|
Низкий уровень Т3 и Т4 |
|
Одновременное снижение уровня Т3 и Т4 часто встречается у пациентов палат интенсивной терапии. При этом низкий уровень общего Т4 – неблагоприятный прогностический признак. Данный вариант СНТЗ связан с присутствием в крови ингибитора связывания тиреоидных гормонов и увеличением метаболического клиренса Т4. |
|
Высокий уровень Т4 |
|
Повышение уровня сывороточного Т4 и реверсивного Т3 наблюдается при острой порфирии, хроническом гепатите, первичном билиарном циррозе. При этом уровень общего Т3 и свободного Т4 – в пределах нормы, уровень свободного Т3 – на нижней границе нормы или снижен. |
ЛЕКАРСТВЕННЫЕ ВЗАИМОДЕЙСТВИЯ, ВЛИЯЮЩИЕ
НА ЭФФЕКТИВНОСТЬ ТЕРАПИИ ТИРОКСИНОМ
|
МЕХАНИЗМ ВЗАИМОДЕЙСТВИЯ |
ЛЕКАРСТВЕННОЕ ВЕЩЕСТВО |
|
|
Одновременное использование может потребовать увеличение дозы L-тироксина |
||
|
Лекарственные средства, блокирующие рецепторы, как истинных катехоламинов, так и образующихся из тироксина псевдомедиаторов. |
Пропранолол (анаприлин, обзидан) |
|
|
Лекарственные средства, снижающие абсорбцию L-тироксина. |
Холестирамин (квестран) Гидроокись алюминия Сульфат железа (гемофер) Сукральфат (вентер) Колестипол Карбонат кальция |
|
|
Лекарственные средства, ускоряющие метаболизм Л-тироксина в печени |
Фенобарбитал Фенитоин (дифенин) Карбамазепин (финлепсин) Рифампицин |
|
|
Одновременное использование может потребовать уменьшение дозы L-тироксина |
||
|
Лекарственные средства, уменьшающие уровень тироксинсвязывающего глобулина в сыворотке крови |
Андрогены Анаболические стероиды Глюкокортикостероиды |
|
КЛИНИЧЕСКИЕ СИТУАЦИИ, ИЗМЕНЯЮЩИЕ
ПОТРЕБНОСТЬ В ТИРОКСИНЕ
|
ПОВЫШЕНИЕ ПОТРЕБНОСТИ В ТИРОКСИНЕ |
|
* Снижение абсорбции Т4 в кишечнике: заболевания слизистой тонкого кишечника (спру и т.п.), поносы при диабете, цирроз печени, после операции еюно-еюнального шунтирования или резекции тонкой кишки, беременность. * Препараты, увеличивающие выведение неметаболизированного Т4: рифампицин, карбамазепин, фенитоин. * Прием препаратов, снижающих абсорбцию тироксина: холестирамин, гидроокись алюминия, сульфат железа, карбонат кальция, сукральфат, колестипол. * Препараты, блокирующие конверсию Т4 в Т3: амиодарон (кордарон), дефицит селена. |
|
СНИЖЕНИЕ ПОТРЕБНОСТИ В ТИРОКСИНЕ |
|
* Старение (возраст более 65 лет). * Ожирение. |
ЛЕКАРСТВЕННЫЕ ПРЕПАРАТЫ, ВЛИЯЮЩИЕ НА
ФУНКЦИЮ ЩИТОВИДНОЙ ЖЕЛЕЗЫ
|
ЛЕКАРСТВЕННЫЙ ПРЕПАРАТ |
ВЛИЯНИЕ НА ЩИТОВИДНУЮ ЖЕЛЕЗУ |
|
Йодсодержащие препараты и рентгеноконтрастные вещества |
Индуцирование гипотиреоза за счет ингибирования синтеза и секреции гормонов ЩЖ – снижение уровня Т4 и повышение содержания ТТГ. Снижение скорости образования Т3 из Т4. (Иногда препараты, содержащие йод, могут вызывать феномен «йод-Базедов») |
|
Препараты лития |
Подавляют секрецию Т4 и Т3 и снижают превращение Т4 в Т3, подавляют протеолиз тиреоглобулина. |
|
Сульфаниламиды (в том числе препараты, используемые для лечения СД) |
Оказывают слабое супрессивное влияние на ЩЖ, тормозят синтез и секрецию тиреоидных гормонов (оказывают структурные и функциональные нарушения ЩЖ). |
|
Дофамин |
Подавляет секрецию ТТГ. |
|
Тестостерон, метилтестостерон, нандролон |
Уменьшение содержания в сыворотке ТСГ и концентрации общего Т4 и стимулирование синтеза ТТГ. |
|
Фенитоин, Фенобарбитал, Карбамазепин
|
Усиливают катаболизм Т4 ферментными системами печени (при длительном применении требуется контроль функции щитовидной железы). При длительном лечении фенитоином уровень свободного Т4 и ТТГ могут оказаться аналогичными таковым при вторичном гипотиреозе. |
|
Оральные контрацептивы |
Могут вызвать значительное повышение общего Т4, но не свободного Т4. |
|
Салицилаты |
Блокируют захват йода ЩЖ, повышают свободный Т4 за счет снижения связывания Т4 с ТСГ. |
|
Бутадион |
Влияет на синтез гормонов ЩЖ, снижая уровень общего и свободного Т4. |
|
Глюкокортикоиды (при кратковременном приеме в больших дозах и при длительной терапии в средних дозах) |
Снижают превращение Т4 в Т3 за счет увеличения конценрации неактивного реверсивного Т3, ингибируют секрецию тиреоидных гормонов и ТТГ и уменьшают его выделение на ТРГ. |
|
Бета-блокаторы |
Замедляют конверсию Т4 в Т3 и понижают уровень Т3. |
|
Фуросемид (в больших дозах) |
Вызывает падение общего и свободного Т4 с последующим повышением ТТГ. |
|
Гепарин |
Подавляет поглощение Т4 клетками. При проведении гепаринотерапии может быть выявлен неадекватно высокий уровень свободного Т4. |
|
Амиодарон |
Эффекты разнонаправленные, в зависимости от исходного обеспечения йодом и состояния ЩЖ. * Амиодарониндуцированный гипотиреоз наиболее часто наблюдается в йоддостаточных регионах. Патогенез: Амиодарон ингибируя ТТГ-зависимую продукцию цАМФ, снижает синтез тиреоидных гормонов и йодный метаболизм; ингибирует 5-дейодиназу – селенопротеина, обеспечивающего превращение Т4 в Т3 и реверсионный Т3, что приводит к снижению экстра- и интратиреоидного содержания Т3. * Амиодарониндуцированный тиреотоксикоз наиболее часто встречается в йоддефицитных или районах умеренного йодного дефицита. Патогенез: йод, высвобождаемый из амиодарона, приводит к повышению синтеза тиреоидных гормонов в существующих зонах автономии в ЩЖ. Также возможно развитие деструктивных процессов в ЩЖ, причиной которых стало действие самого амиодарона.
|
ПАЦИЕНТЫ, ПРИНИМАЮЩИЕ АМИОДАРОН (КОРДАРОН)
До лечения необходимо исследование базального уровня ТТГ и анти-ТПО. Содержание свободногоТ4 и свободногоТ3 проверяют, если изменен уровень ТТГ. Повышение уровня анти-ТПО является фактором риска тиреоидной дисфункции на фоне терапии кордароном.
В течение первых 6 месяцев после начала терапии уровень ТТГ может не соответствовать уровню периферических тиреоидных гормонов (высокий уровень ТТГ / высокий уровень свободногоТ4 / низкий уровень свободногоТ3). При сохранении эутиреоза показатель ТТГ со временем обычно нормализуется.
Длительное наблюдение. Уровень ТТГ в ходе терапии кордароном следует определять каждые 6 месяцев. Именно уровень ТТГ в таких условиях является надежным показателем тиреоидного статуса.
Прием амиодарона вначале вызывает изменения уровня ТТГ в сторону повышения. За этим следует динамика уровней реверсивного Т3, Т4 и Т3.Прогрессивное снижение уровня Т3 отражает нарушение периферического превращения Т4 в Т3.Увеличение содержания общего и свободного Т4 может быть связано со стимулирующим эффектом ТТГ и/или со снижением клиренса Т4.
ПАЦИЕНТЫ С НЕТИРЕОИДНЫМИ
ЗАБОЛЕВАНИЯМИ (НТЗ)
Острые и хронические НТЗ оказывают сложное влияние на результаты тиреоидных тестов. Тестирование по возможности следует отложить до выздоровления, за исключением случаев отягощенного анамнеза или появления симптомов дисфункции ЩЖ. У тяжелобольных, а также при интенсивном медикаментозном лечении результаты некоторых тиреоидных тестов не поддаются интерпретации.
Сочетанное определение уровня ТТГ и Т4 позволяет наиболее надежно дифференцировать истинную первичную тиреоидную патологию (совпадение изменений уровня Т4 и ТТГ) и транзиторные сдвиги, вызванные самими НТЗ (расхождение изменений уровня Т4 и ТТГ).
Патологический уровень свободного Т4 у пациентов с тяжелыми соматическими болезнями не доказывает наличия тиреоидной патологии. В случае патологического уровня свободного Т4 необходимо исследовать содержание общего Т4.Если оба показателя (свободный Т4 и общий Т4) однонаправлено выходят за пределы нормы, тиреоидная патология возможна. Если же показатели свободного Т4 и общего Т4 расходятся, то это, скорее всего, обусловлено не тиреоидной дисфункцией, а соматическим заболеванием, приемом медикаментов. При выявлении патологического уровня общего Т4 необходимо соотнести данный результат с тяжестью соматического заболевания. Низкий уровень общего Т4 типичен лишь для тяжело- и агонирующих больных. Низкий уровень общего Т4 у пациентов вне реанимационного отделения позволяет предполагать гипотиреоз. Повышенный уровень общего Т3 и свободного Т3 является надежным показателем гипертиреоза при соматических заболеваниях, но нормальный или низкий уровень Т3 не исключает гипертиреоз.
Определение уровня ТТГ у больных с НТЗ. Определение уровня ТТГ и Т4 (свободного Т4 и общего Т4) – наиболее эффективная комбинация для выявления тиреоидной дисфункции больных с соматической патологией. В таких случаях следует расширить референтные интервалы ТТГ до 0,05-10,0 мМЕ/л. Уровень ТТГ может транзиторно снижаться до субнормальных величин в острой фазе болезни и повышаться в фазе выздоровления.
ДИАГНОСТИКА ЗАБОЛЕВАНИЙ ЩИТОВИДНОЙ
ЖЕЛЕЗЫ ВО ВРЕМЯ БЕРЕМЕННОСТИ
Изменение функционирования ЩЖ у женщин происходит уже с первых недель беременности. На нее воздействует множество факторов, большая часть которых прямо или косвенно стимулирует ЩЖ женщины. Преимущественно это происходит в первой половине беременности.
Тиреотропный гормон. Буквально с первых недель беременности под влиянием хорионического гонадотропина (ХГ), обладающего структурной гомологией с ТТГ, стимулируется продукция тиреоидных гормонов ЩЖ. В связи с этим по механизму обратной связи подавляется продукция ТТГ, уровень которого на протяжении первой половины беременности оказывается сниженным примерно у 20% беременных. При многоплодной беременности, когда уровень ХГ достигает очень высоких значений, уровень ТТГ в первой половине беременности оказывается значительно снижен, а порой подавлен, практически у всех женщин. Наиболее низкие показатели уровня ТТГ в среднем приходятся на 10 – 12 неделю беременности. Тем не менее, в отдельных случаях он может оставаться нескольким сниженным вплоть до поздних сроков беременности.
Тиреоидные гормоны. Определение уровня общих тиреоидных гормонов во время беременности не информативно, поскольку он всегда будет повышен (в целом продукция тиреоидных гормонов во время беременности в норме увеличивается на 30 – 50%). Уровень свободного Т4 в первом триместре беременности, как правило, высоконормален, но примерно у 10% с подавленным уровнем ТТГ превышает верхнюю границу нормы. По мере увеличения сроков беременности уровень свободного Т4 будет постепенно снижаться и к концу беременности очень часто оказывается низконормальным. У части пациенток, даже не имеющих патологии ЩЖ и получающих индивидуальную йодную профилактику, на поздних сроках беременности может обнаруживаться пограничное снижение уровня свободного Т4 в сочетании с нормальным уровнем ТТГ. Уровень свободного Т3, как правило, меняется однонаправлено с уровнем свободного Т4, но повышенным оказывается реже.
Общие принципы диагностики заболеваний ЩЖ во время беременности.
* Необходимо сочетанное определение ТТГ и свободного Т4.
* Определение уровня общего Т4 и Т3 во время беременности малоинформативно.
* Уровень ТТГ в первой половине беременности в норме понижен у 20-30% женщин.
* Уровни общих Т4 и Т3 в норме всегда повышены (примерно в 1,5 раза).
* Уровень свободного Т4 в первом триместре несколько повышен примерно у 2% беременных и у 10% женщин с подавленным ТТГ.
* На поздних сроках беременности в норме часто определяется низконормальный или даже погранично сниженный уровень свободного Т4 при нормальном уровне ТТГ.
ТИРЕОГЛОБУЛИН (ТГ)
Тиреоглобулин – гликопротеин, содержащий йод. ТГ является основным компонентом коллоида фолликулов щитовидной железы и выполняет функцию накопления тиреоидных гормонов. На поверхности ТГ происходит синтез тиреоидных гормонов. Секреция ТГ контролируется ТТГ.
Период биологической полужизни ТГ в плазме крови — 4 суток.
ЗАБОЛЕВАНИЯ И СОСТОЯНИЯ, ПРИ КОТОРЫХ ВОЗМОЖНЫ ИЗМЕНЕНИЯ УРОВНЯ ТГ В КРОВИ
Повышение содержания в крови ТГ отражает нарушение целостности гематофолликулярного барьера и наблюдается при заболеваниях, протекающих с нарушением структуры железы либо сопровождающихся дефицитом йода. Выход ТГ в кровоток увеличивается при стимуляции и структурных поражениях ЩЖ. Определение ТГ не имеет смысла в ближайшие 2 – 3 недели после пункционной биопсии, так как уровень ТГ может быть повышен из-за пассивного выхода коллоида в кровь при травматизации железы. Уровень ТГ повышается в ближайшие сроки после операций на ЩЖ. Потребление большого количества йода с пищей подавляет выход тиреоидных гормонов из ЩЖ, сдвигая равновесие между образованием и распадом ТГ в сторону его образования и накопления в коллоиде. Уровень ТГ может быть повышен при ДТЗ, подостром тиреоидите, увеличении ЩЖ под действием ТТГ, в некоторых случаях доброкачественной аденомы ЩЖ.
Присутствие антител к ТГ может быть причиной ложноотрицательных результатов, поэтому параллельно с ТГ желательно определять антитела к ТГ.
У больных недифференцированным раком ЩЖ концентрация ТГ в крови увеличивается редко. При дифференцированных опухолях с низкой функциональной активностью уровень ТГ повышается в меньшей степени, чем в опухолях с высокой функциональной активностью. Повышение уровня ТГ установлено при высокодифференцированном раке ЩЖ. Большое диагностическое значение имеет определение уровня ТГ для выявления метастазов карциномы ЩЖ и динамического контроля за состоянием больных на фоне лечения фолликулярной карциномы. Также установлено, что метастазы рака ЩЖ имеют способность синтезировать ТГ.
Снижение после перенесенной хирургической операции или лучевой терапии уровня ТГ в крови исключает наличие метастазов. Напротив, нарастание уровня ТГ может служить признаком генерализованного процесса.
Поскольку больные после радикального лечения дифференцированного рака ЩЖ получают высокие дозы тиреоидных гормонов ( для подавления секреции ТТГ ), на фоне которого также снижается уровень ТГ, его концентрацию следует определять через 2 – 3 недели после отмены супрессивной терапии тиреоидными гормонами.
В педиатрической эндокринологии определение ТГ имеет большое значение при ведении детей с врожденным гипотиреозом для подбора дозы заместительной гормональной терапии. При аплазии ЩЖ, когда ТГ в крови не определяется, показана максимальная дозировка, тогда как при других вариантах обнаружение и увеличение концентрации ТГ позволяет предполагать обратимое течение болезни, в связи с чем дозировка гормона может быть уменьшена.
ФИЗИОЛОГИЧЕСКИЕ СОСТОЯНИЯ, ПРИВОДЯЩИЕ К ИЗМЕНЕНИЮ УРОВНЯ ТГ В КРОВИ
Значения ТГ у новорожденных повышены и значительно снижаются в течение первых 2 лет жизни.
ПОКАЗАНИЯ К ОПРЕДЕЛЕНИЮ ТГ
— карцинома ЩЖ (за исключением медуллярного рака),
— раннее выявление рецидивов и метастазов высокодифференцированного рака ЩЖ у оперированных больных,
— оценка эффективности радийодтерапии метастазов рака ЩЖ (по убыли его содержания в крови до нормальных значений),
— метастазы в легких неясного происхождения,
— метастазы в костях неясного происхождения, патологическая ломкость костей,
— определение ТГ нельзя проводить с целью дифференциальной диагностики доброкачественных и злокачественных опухолей ЩЖ.
КОНЦЕНТРАЦИЯ ТГ У ЗДОРОВЫХ ЛИЦ И ПРИ РАЗЛИЧНЫХ ЗАБОЛЕВАНИЯХ ЩЖ
Здоровые лица 1,5 – 50нг/мл
Рак щитовидной железы:
До операции 125,9 +8,5 нг/мл
После операции без метастазов и рецидивов 6,9+1,8 нг/мл
Метастазы и рецидивы высокодифференцированного 609,3 + 46,7 нг/мл
рака ЩЖ у оперированных больных
Доброкачественные опухоли (до операции) 35,2 + 16,9 нг/мл
Тиреотоксикоз (тяжелая форма) 329,2 + 72,5 нг/мл
АНТИТЕЛА К ТИРЕОГЛОБУЛИНУ ( АНТИ – ТГ )
Щитовидная железа, содержащая специфические антигены, может приводить иммунную систему организма в состояние аутоагрессии. Одним из таких антигенов является тиреоглобулин. Повреждение ЩЖ при аутоиммунных или неопластических заболеваниях может вызвать попадание ТГ в кровеносное русло, что, в свою очередь, ведет к активации иммунного ответа и синтезу специфических антител. Концентрация анти-ТГ изменяется в широком диапазоне и зависит от заболевания. Поэтому определение концентрации анти-ТГ может быть использовано для диагностики и мониторинга лечения заболеваний ЩЖ.
ЗАБОЛЕВАНИЯ И СОСТОЯНИЯ, ПРИ КОТОРЫХ ВОЗМОЖНЫ ИЗМЕНЕНИЯ УРОВНЯ АНТИ-ТГ В КРОВИ
Анти-ТГ являются важным параметром для выявления аутоиммунных заболеваний ЩЖ и их тщательно измеряют во время наблюдения за ходом болезни. Повышение уровня анти-ТГ определяется при тиреоидите Хашимото (больше 85 % случаев), болезни Грейвса (больше 30 % случаев), рака ЩЖ(45 %случаев), идиопатической микседеме (больше 95 % случаев), пернициозной анемии (50 % случаев, низкие титры), СКВ (около 20 % случаев), подостром тиреоидите де Кервена( низкие титры), гипотиреозе (около 40 % случаев), ДТЗ (около 25 % случаев), слабоположительный результат может быть получен при нетоксическом зобе.
Эстроген-прогестероновая терапия с целью контрацепции увеличивает титр антител к тиреоглобулину и пероксидазе. У женщин с АИТ при приеме данных препаратов титр антител значительно выше, чем у лиц с АИТ, не принимающих эти лекарственные препараты.
Повышенный титр анти-ТГ может быть получен у больных с неэндокринными заболеваниями при приеме препаратов, влияющих на характер иммунного ответа.
У больных тиреоидитом Хашимото титр анти-ТГ в процессе лечения, как правило, снижается, но могут встречаться больные, у которых анти-ТГ могут персистировать или обнаруживаться волнообразно с периодом около 2 – 3 лет. Титр анти-ТГ у беременных женщин с болезнью Грейвса или Хашимото снижается прогрессивно в течение беременности и кратковременно возрастает после родов, достигая пика через 3 – 4 месяца. Нормальный титр анти-ТГ не исключает тиреоидита Хашимото. Тест определения микросомальных антител более чувствителен по отношению к тиреоидиту Хашимото, чем тест анти-ТГ, особенно у пациентов моложе 20 лет.
Определение анти-ТГ дает возможность прогнозировать нарушение функции ЩЖ у больных с другими аутоиммунными эндокринными заболеваниями и у членов семей с наследственными органоспецифическими аутоиммунными заболеваниями. Слабо положительные результаты обычно обнаруживаются при других аутоиммунных расстройствах и хромосомных нарушениях таких, как синдром Турнера и синдром Дауна.
Положительные результаты у некоторых больных гипертиреоидизмом позволяют думать о сочетании с тиреоидитом. Использование анти-ТГ для выявления аутоиммунных заболеваний ЩЖ особенно оправдано в йоддефицитных районах.
У детей, рожденных от матерей с высокими титрами анти-ТГ, в течение жизни могут развиваться аутоиммунные тиреоидные заболевания, что требует отнести таких детей к группе риска.
Около 5 — 10 % практически здоровых людей могут иметь низкий титр анти-ТГ без симптомов болезни, чаще у женщин и пожилых людей, что связано, вероятно, с выявлением лиц, имеющих субклинические формы аутоиммунного тиреоидита.
ПОКАЗАНИЯ К ОПРЕДЕЛЕНИЮ АНТИ-ТГ: — новорожденные: высокий титр анти-ТГ у матерей, — хронический тиреоидит Хашимото, — дифференциальная диагностика гипотиреоза, — диффузный токсический зоб (болезнь Грейвса), — послеоперационное ведение больных высокодифференцированным раком ЩЖ в комплексе с ТГ, — в йоддефицитных районах оценка уровня анти-ТГ в сыворотке способствует диагностике аутоиммунной тиреоидной патологии у пациентов с узловым зобом.
РЕФЕРЕНТНЫЕ ПРЕДЕЛЫ – 0 – 100 мЕ/мл
АНТИТЕЛА К ТИРЕОИДНОЙ ПЕРОКСИДАЗЕ
(АНТИ – ТПО)
Тест анти-ТПО используется для верификации аутоиммунных тиреопатий. Обладая способностью связываться с комплементом, анти-ТПО принимают прямое участие в аутоагрессии, то есть являются показателем агрессии иммунной системы по отношению к собственному организму. Тиреоидная пероксидаза обеспечивает образование активной формы йода, который способен включаться в процесс йодификации тиреоглобулина, то есть играет ключевую роль в процессе синтеза тиреоидных гормонов. Антитела к ферменту блокируют его активность, вследствие чего снижается секреция тиреоидных гормонов, в основном тироксина. Анти-ТПО – наиболее чувствительный тест для обнаружения аутоиммунных заболеваний ЩЖ. Обычно их появление является первым сдвигом, который наблюдается в ходе развития гипотиреоза вследствие тиреоидита Хашимото.
ЗАБОЛЕВАНИЯ И СОСТОЯНИЯ, ПРИ КОТОРЫХ ВОЗМОЖНЫ ИЗМЕНЕНИЯ УРОВНЯ АНТИ-ТПО
Аутоиммунные заболевания ЩЖ являются основным фактором, лежащим в основе гипотиреоза и гипертиреоза, и развиваются у генетически предрасположенных лиц. Таким образом, измерение циркулирующих анти-ТПО является маркером генетической предрасположенности. Наличие анти-ТПО и повышенный уровень ТТГ позволяет прогнозировать развитие гипотиреоза в будущем.
Высокая концентрация анти-ТПО наблюдается при тиреоидите Хашимото (чувствительность 90–100 %)и болезни Грейвса (чувствительность 85 %). Уровень анти-ТПО повышается в 40 – 60 % при ДТЗ, но в меньшем титре, чем при активной стадии тиреоидита Хашимото.
Обнаружение анти-ТПО во время беременности говорит о риске развития у матери послеродового тиреоидита и возможном влиянии на развитие ребенка.
В низких концентрациях анти-ТПО могут встречаться у 5 – 10 % здорового населения и у пациентов с заболеваниями, не связанными со ЩЖ, например, при воспалительных ревматических заболеваниях.
Титр анти-ТПО увеличивается при лечении эстроген-прогестероновыми препаратами и приеме препаратов, влияющих на характер иммунного ответа.
ПОКАЗАНИЯ К ОПРЕДЕЛЕНИЮ АНТИ-ТПО
— аутоиммунный тиреоидит,
— прогноз риска гипотиреоза при изолированном повышении уровня ТТГ,
— прогноз послеродового тиреоидита у женщин из групп высокого риска,
— офтальмопатия: увеличение окологлазных тканей (подозрение на «эутиреоидную болезнь Грейвса»).
— новорожденные: гипертиреоз и высокий уровень анти-ТПО или болезнь Грейвса у матери,
— фактор риска тиреоидной дисфункции при терапии интерфероном, интерлейкином-2, препаратами лития, кордароном,
— фактор риска невынашивания беременности и неудачи при оплодотворении.
РЕФЕРЕНСНЫЕ ПРЕДЕЛЫ – 0 – 30 мЕ/мл.
АНТИТЕЛА К МИКРОСОМАЛЬНОЙ ФРАКЦИИ
(АНТИ-МФ)
Аутоантитела к микросомальной фракции выявляются при всех видах аутоиммунных заболеваний ЩЖ, однако, могут обнаруживаться и у здоровых людей. Анти-МФ являются цитотоксичным фактором, непосредственно вызывающим повреждение тиреоидных клеток. Микросомальный антиген является липопротеидом, из которого состоят мембраны пузырьков, содержащие тиреоглобулин. Аутоиммунный тиреоидит – заболевание, которое характеризуется образованием антител к различным компонентам ЩЖ с развитием ее лимфоидной инфильтрации и разрастанием фиброзной ткани. Анти-МФ способны разрушать ЩЖ и снижать ее функциональную активность.
ЗАБОЛЕВАНИЯ И СОСТОЯНИЯ, ПРИ КОТОРЫХ ВОЗМОЖНЫ ИЗМЕНЕНИЯ УРОВНЯ АНТИ-МФ
Наиболее высокие уровни анти-МФ обнаруживаются у пациентов с АИТ Хашимото( у 95 % больных), идиопатической мексидемой, на последней стадии хронического атрофического тиреоидита, особенно у пожилых женщин, довольно часто встречаются у пациентов с выявленной нелеченной формой болезни Грейвса. Анти-МФ определяются у 85 % больных ДТЗ, что указывает на его аутоиммунный генез. Анти-МФ иногда выявляются при раке ЩЖ. Повышенные уровни анти-МФ в ходе 1 триместра беременности указывают на определенную степень риска послеродового тиреоидита.
ПОКАЗАНИЯ К ОПРЕДЕЛЕНИЮ АНТИ-МФ
— тиреоидит Хашимото,
— аутоиммунный характер заболеваний ЩЖ,
— прогноз послеродового тиреоидита у женщин из групп высокого риска,
— высокая степень риска возникновения тиреоидита при наследственной предрасположенности к данному заболеванию, при других формах аутоиммунных процессов (сахарный диабет 1 типа, болезнь Аддисона, пернициозная анемия).
АНТИТЕЛА КРЕЦЕПТОРАМ ТТГ (TTT—RP)
Рецепторы тиреотропного гормона — мембранные структуры тиреоцитов (и, возможно, клеток других органов и тканей). ТТГ-RP являются регуляторными белками, интегрированными в мембране тиреоидной клетки и влияющими как на синтез и секрецию ТГ, так и на клеточный рост. Они специфически связывают ТТГ гипофиза и обеспечивают реализацию его биологического действия. Причиной развития диффузного токсического зоба (болезнь Грейвса) считается появление в крови больных особых иммуноглобулинов — аутоантител, специфически конкурирующих с ТТГ за связывание с рецепторами тиреоцитов и способных оказывать на щитовидную железу стимулирующее влияние, аналогичное ТТГ. Выявление высокого уровня аутоантител к ТТГ-рецепторам в крови больных с болезнью Грейвса является прогностическим предвестником рецидива заболевания (чувствительность 85 % и специфичность 80 %). Фетоплацентарный перенос этих антител является одной из причин врожденного гипертиреоза у новорожденных, если мать страдает болезнью Грейвса. Для получения доказательства об обратимом характере заболевания необходим лабораторный мониторинг, направленный на установление элиминации антител к ТТГ-RP из организма ребенка. Исчезновение антител у ребенка после медикаментозного достижения эутиреоза и устранения зоба служит основанием для решения вопроса о прекращении лекарственной терапии.
Аутоантитела к ТТГ-рецепторам в повышенных количествах могут быть обнаружены у больных с зобом Хашимото, при подостром АИТ. Уровень аутоантител прогрессивно снижается при медикаментозном лечении этих заболеваний или после тиреоидэктомии, что может быть использовано для контроля за эффективностью проводимого лечения.
ПОКАЗАНИЯ К НАЗНАЧЕНИЮ:
|
АБСОЛЮТНЫЕ |
ОТНОСИТЕЛЬНЫЕ |
|
· Дифференциальный диагноз послеродового тиреоидита и БГ при послеродовом тиреотоксикозе. · Прогноз риска фетального/неонатального тиреотоксикоза у женщин с предшествовавшей радиоаблацией ЩЖ по поводу БГ или на фоне текущей терапии тионамидами. |
· Диагностика эутиреоидной офтальмопатии Грейвса. · Расчёт длительности терапии и риска рецидива у пациентов, получающих терапию по поводу БГ (особенно у детей).
|
РЕФЕРЕНСНЫЕ ПРЕДЕЛЫ: Уровень аутоантител к ТТГ-рецепторам в сыворотке в норме составляет до 11 ЕД/л.
С ценами на комплексы лабораторных исследований можно ознакомиться в разделе «Услуги и цены».
Сдавайте анализы постоянно в одной и той же лаборатории – и вашему врачу будут примерно известны Ваши личные показатели нормы и любое отклонение от нормы будет сразу им замечено.
Высокий уровень билирубина: значение, симптомы и тесты
Билирубин образуется в результате распада красных кровяных телец в организме. Его выводит печень. Высокий уровень билирубина может привести к желтухе.
Это заболевание легко распознать по пожелтению кожи и глаз.
Высокий уровень билирубина может наблюдаться у взрослых, но это заболевание чаще встречается у новорожденных. Это связано с тем, что младенцу требуется некоторое время после рождения, чтобы начать эффективно метаболизировать билирубин и выводить его со стулом.
Примерный нормальный диапазон билирубина в сыворотке крови составляет:
- 1,2 миллиграмма на децилитр (мг / дл) для взрослых
- 1 мг / дл для детей младше 18 лет
Кожа обычно становится желтой один раз уровни достигают от 2 до 3 мг / дл.
Любому человеку, у которого наблюдается пожелтение кожи или глаз, следует обратиться к врачу. Это может быть признаком серьезного состояния.
Высокий уровень билирубина в крови известен как гипербилирубинемия.
Высокий уровень билирубина может вызвать желтуху. Желтуха делает кожу и белки глаз желтыми из-за коричневого и желтого билирубина в крови.
Существует несколько причин повышения уровня билирубина вне периода новорожденности.
Эти причины могут возникать до, во время или после производства билирубина.
При распаде красных кровяных телец (эритроцитов) в организме образуется билирубин. Билирубин попадает в печень и сохраняется в желчных протоках.В конечном итоге организм выводит билирубин с калом.
Билирубин имеет коричневый и желтый цвет, и именно этот пигмент делает кал коричневыми.
Срок службы эритроцитов составляет около 120 дней, и они постоянно обновляются. Эритроциты содержат гемоглобин, который помогает транспортировать кислород по телу, и именно он расщепляется на билирубин и другие вещества. Билирубин переносится в печень с помощью альбумина, простого белка.
Попадая в печень, билирубин становится «конъюгированным».Это означает, что он растворим в воде и может выводиться из организма.
Неконъюгированный билирубин токсичен, а конъюгированный билирубин обычно нет, поскольку его можно удалить из организма, если ничто не препятствует его удалению.
До достижения печени
При некоторых условиях уровень билирубина повышается до того, как он достигает печени.
Это предпеченочная или «предпеченочная» фаза, и она может быть вызвана гемолитической анемией и реабсорбцией внутренних пулов крови организмом.Гемолитическая анемия возникает, когда слишком много красных кровяных телец разрушается до окончания своего естественного жизненного цикла.
В печени
Если печень не работает должным образом, она может быть не в состоянии сделать билирубин водорастворимым. Это может привести к накоплению слишком большого количества билирубина в печени.
Причины включают:
- вирусов, таких как гепатит A
- алкогольная болезнь печени
- некоторые передозировки лекарств, включая ацетаминофен
- аутоиммунитет, когда нарушение иммунной системы заставляет его атаковать клетки организма, а не те вызывающие заболевание
После выхода из печени
После того, как билирубин покинул печень, его уровни могут быть высокими, поскольку билирубин не может покинуть организм.
Это может быть результатом закупорки одного из других органов, способствующих выделению, например, камней в желчном пузыре. Это называется постпеченочной фазой.
Другие причины включают:
Анализы крови могут определять уровень билирубина. Хотя существует анализ мочи на билирубин, он менее точен и часто является ложноположительным.
Если обычный анализ мочи обнаруживает билирубин, врач проверяет анализ сыворотки крови, чтобы подтвердить результаты и выявить любые повреждения печени.
Другие тесты включают:
- дополнительные анализы крови для оценки функции печени и теста на гепатит, если показаны
- физический осмотр, при котором врач может ощупать область живота, чтобы увидеть, увеличена ли печень или болезненна.
- визуализирующие тесты для визуализации печени. Это может быть ультразвук, компьютерный рентген с компьютерной томографией или мощные изображения с помощью МРТ.
- Иногда проводят эндоскопию, чтобы посмотреть на протоки, по которым желчь попадает в кишечник.
- Иногда требуется биопсия печени, хотя это случается редко. В этой процедуре небольшой образец ткани печени отправляется в лабораторию для оценки.
Лечение
Лечение зависит от основной причины повышенного билирубина. Если причина известна, билирубин можно удалить путем лечения или изменения образа жизни, например отказа от алкоголя.
Синдром Жильбера — легкая форма повышенного билирубина. Уровни повышаются и понижаются, потому что процесс выведения из организма замедляется.
Колебания редко бывает достаточно, чтобы кожа пожелтела, но некоторые люди могут испытывать такие симптомы, как боль в животе или усталость.
Синдром Жильбера часто обнаруживают, когда анализ крови проводится по какой-либо другой причине.
Есть ген, связанный с синдромом Гилберта, который показывает семейные модели наследственности. Этот ген кодирует фермент, который позволяет печени преобразовывать билирубин в его конъюгированную форму. Отсутствие этого гена при синдроме Жильбера означает, что этот фермент не работает.
Новорожденные с высоким уровнем билирубина имеют состояние, которое врачи называют неонатальной гипербилирубинемией, или желтухой у новорожденных.
В Руководстве Merck указано, что почти половина всех новорожденных имеют видимую желтуху в течение первой недели после рождения.
У взрослых бактерии в кишечнике расщепляют конъюгированный билирубин с образованием уробилина, который выводится с калом. У новорожденных печени требуется несколько дней, чтобы начать адекватную переработку билирубина.
Серьезность и медицинское значение повышенного билирубина будет зависеть от причины.Возраст ребенка, а также то, родились ли они недоношенными, также являются фактором. У здорового ребенка, родившегося доношенным, уровень билирубина, как правило, вызывает беспокойство, когда он превышает примерно 18 мг / дл.
У недоношенных детей: чем раньше в период беременности происходят роды, тем ниже порог, при котором медицинские работники считают уровень билирубина чрезмерным.
Высокий уровень билирубина может быть токсичным для нервов и вызывать повреждение головного мозга.
В большинстве случаев желтуха у младенцев не является тяжелой, и симптомы проходят естественным путем.Длительная желтуха чаще встречается у младенцев, находящихся на грудном вскармливании. Этот тип желтухи обычно не опасен, но требует тщательного наблюдения.
Неонатальный врач может порекомендовать, помимо прочего, обратиться к консультанту по грудному вскармливанию, если он поставит диагноз желтухи.
Некоторым младенцам проводится фототерапия, при которой врач подвергает ребенка воздействию особого сине-зеленого света. Это стандартное лечение, при котором свет преобразует билирубин в другую форму, которую печень и почки могут удалить.
Тест на общий билирубин — информация, симптомы, нормальный диапазон, подготовка, результаты и многое другое
что такое билирубин?
Билирубин — это желтоватый пигмент, содержащийся в желчи, жидкости, вырабатываемой печенью. Он выводится как компонент желчи, жидкости, вырабатываемой печенью, которая необходима для метаболизма жиров. Билирубин вырабатывается в организме, когда красные кровяные тельца стареют, повреждаются и разрушаются в селезенке. Билирубин поступает с кровью из селезенки в печень, а затем с желчью в тонкий кишечник.
Печень превращает его в водорастворимую форму, которая может выводиться с мочой. Этот пигмент циркулирует в крови как в прямой, так и в косвенной форме. Непрямой билирубин — это неконъюгированная форма, не растворяющаяся в воде. Он попадает с кровотоком в печень, где превращается в растворимый билирубин.
Прямой билирубин — это конъюгированная форма, растворимая в воде. Общий билирубин (TBIL) измеряет как BU («неконъюгированный или непрямой билирубин»), так и BC («конъюгированный» или прямой билирубин »). Уровни общего и прямого билирубина можно измерить по крови, но непрямой билирубин рассчитывается из общего и прямой билирубин.В крови присутствует лишь небольшое количество билирубина.
что такое тест на билирубин — общий (тбил)?
Тест на билирубин обычно проводится для измерения количества билирубина, присутствующего в вашем организме. Иногда, когда уровень билирубина в организме выше нормы, это может указывать на проблемы с печенью.
Кроме того, высокий уровень билирубина приводит к тому, что красные кровяные тельца разрушаются в организме быстрее, чем обычно. Для постановки окончательного диагноза врачи и практикующие врачи назначают обследование.
каковы симптомы повышенного уровня билирубина?
Некоторые из симптомов билирубина, очевидных у пациентов, включают
- Признаки желтухи (кожа и белок глаз кажутся желтыми)
- Тошнота / рвота
- Боль и / или отек в животе
- Моча темного янтарного цвета
- Утомляемость и общее недомогание, часто сопровождающие хроническое заболевание печени
зачем мне тест на билирубин?
Это в первую очередь проводится для проверки на любые аномалии печени.Если есть видимые симптомы, такие как пожелтение кожи и глаз, или если пациент страдает острой болью в животе, тошнотой и рвотой, назначается тест. Это первичные симптомы желтухи, вызванной повышением уровня билирубина.
Лечение билирубином также проводится для проверки прогрессирования других заболеваний печени, таких как гепатит, камни в желчном пузыре, токсичность для печени, или в качестве последующего наблюдения за предшествующим лечением.
как делается тест на общий билирубин?
Тест TBIL требует, чтобы лаборант взял кровь из вены на руке, вставив небольшую иглу.
Образец крови собирается в пробирку и отправляется для дальнейшего анализа в лабораторию. У новорожденных кровь обычно берут, сломав кожу пяток. Это делается потому, что вены новорожденного очень маленькие и могут быть повреждены.
Есть ли риск или побочные эффекты при тесте на общий билирубин?
Тест на билирубин не имеет каких-либо потенциальных побочных эффектов или рисков, связанных с появлением легких синяков и кровотечений, которые могут возникнуть во время отбора пробы.Кроме того, иногда может возникнуть состояние, называемое гематомой, при котором кровь может скапливаться под местом прокола.
В таком случае лаборант ищет альтернативное место.
как подготовиться к тесту на общий билирубин?
В рамках подготовки к тесту пациент не должен есть и не пить ничего, кроме воды, за 4 часа до сдачи теста.
Также заранее сообщите своему врачу, если вы уже принимаете какие-либо лекарства.Он может попросить вас прекратить использование перед тестом.
что может повлиять на результаты моих тестов?
Если вы принимаете какие-либо лекарства, очень важно сообщить об этом врачу. Например, некоторые антибиотики, такие как пенициллин, диуретики, такие как фуросемид, или седативные средства, такие как фенобарбитал, могут влиять на уровень билирубина.
требуется образец
Тип образца: Сыворотка (образец крови),
Процедура забора образца: Венепункция (Забор крови из вены, обычно из руки)
каков нормальный диапазон билирубина?
Тест на билирубин обычно показывает уровни двух типов билирубина, который является неконъюгированным и конъюгированным.Проще говоря, это называется прямым и непрямым билирубином. У взрослых старше 18 лет нормальный уровень общего билирубина составляет 1,2 мг / дл крови.
В то время как для людей младше 18 тбил 1 мг / дл считается нормальным. По сравнению с непрямым, нормальное значение прямого билирубина должно быть менее 0,3 мг / дл.
какие еще тесты я могу сдать вместе с тестом на общий билирубин?
Есть некоторые другие тесты, которые врач может назначить вместе с тестом на билирубин для более четкой картины.
- Полный анализ крови : Он измеряет несколько компонентов и характеристик крови, таких как эритроциты, лейкоциты, гемоглобин, тромбоциты и гематокрит.
- Функциональные тесты печени : Включает анализы крови для измерения определенных ферментов и белков в организме.
- Тест на альбумин и общий белок : Измеряет общее количество альбумина и глобулина в организме.
- Протромбиновое время : определяет время свертывания плазмы.
можно сделать тест на билирубин дома?
В норме билирубин в моче отсутствует. Но если есть основное патологическое состояние, его можно обнаружить в моче. Предварительный анализ на наличие билирубина в моче в домашних условиях с помощью тестового набора, доступного в аптеке.
Результаты теста на билирубин в домашних условиях основаны на реакции билирубина с солью диазония. Эти полоски не следует использовать для лечения билирубина в домашних условиях.Любые положительные признаки билирубина, указанные на полоске, требуют дальнейшего исследования.
Понимание результатов билирубина — общего (TBIL)
| Билирубин — общего (женский) | от 0,0 до 1,0 мг / дл |
| 1-2 дня | <7,2 мг / дл |
| от 0,0 до 1,0 мг / дл | |
| Непрямой билирубин | от 0,1 до 0,7 мг / дл |
| Билирубин — дети0-1 дней | <5.1 мг / дл |
| Билирубин-прямой | от 0,00 до 0,30 мг / дл |
| Более 1 месяца | <0,8 мг / дл |
| 3-5 дней | <10,3 мг / дл |
Контрольный диапазон — это набор значений, который помогает медицинскому работнику интерпретировать результаты медицинского теста. Это может варьироваться в зависимости от возраста, пола и других факторов. Референсные диапазоны также могут различаться в разных лабораториях, по величине и единицам измерения в зависимости от используемых инструментов и метода установления референсных диапазонов »
Заключение
Тест на билирубин весьма полезен при лечении многих серьезных заболеваний печени, поэтому является важным диагностическим инструментом.Стоимость билирубинового теста может варьироваться в зависимости от места, где он проводится, например, в диагностическом центре больницы или дома. Перед посещением лаборатории вы также можете проверить цену теста на билирубин в Интернете.
Высокий и низкий уровни, прямой или косвенный
Тест на билирубин измеряет количество билирубина в крови. Его используют, чтобы найти причину таких заболеваний, как желтуха, анемия и заболевания печени.
Билирубин — это оранжево-желтый пигмент, который обычно возникает при распаде части красных кровяных телец.Печень забирает билирубин из крови и меняет его химический состав, поэтому большая часть его проходит через фекалии в виде желчи.
Если у вас уровень билирубина выше нормы, это признак того, что либо ваши эритроциты разрушаются с необычной скоростью, либо ваша печень не перерабатывает отходы должным образом и не выводит билирубин из крови.
Другой вариант заключается в том, что где-то на пути выхода билирубина из печени в стул имеется проблема.
Почему вам нужно пройти этот тест?
У детей и взрослых врачи используют его для диагностики и контроля заболеваний печени и желчных протоков. К ним относятся цирроз, гепатит и камни в желчном пузыре.
Это также поможет определить, есть ли у вас серповидноклеточная анемия или другие состояния, вызывающие гемолитическую анемию. Это заболевание, при котором красные кровяные тельца разрушаются быстрее, чем создаются.
Продолжение
Высокий уровень билирубина может вызвать пожелтение кожи и глаз, что врачи называют желтухой.
Высокий уровень билирубина часто встречается у новорожденных. Врачи используют возраст новорожденного, а также тип и уровни билирубина, чтобы определить необходимость лечения.
Что происходит во время теста?
Медсестра или лаборант наберет кровь через маленькую иглу, вставленную в вену на руке. Кровь собирается в пробирку.
У новорожденных кровь обычно берут с помощью иглы, чтобы сломать кожу пятки.
Ваш врач отправит кровь на анализ в лабораторию.
Перед обследованием расскажите врачу о том, насколько вы были активны, какие продукты и лекарства принимали. Некоторые лекарства могут изменить ваши результаты.
После теста вы сразу сможете продолжить свои обычные дела.
Кому это нужно? Кому не следует?
Ваш врач может назначить тест на билирубин, если вы:
- У вас есть признаки желтухи
- У вас анемия или низкий уровень эритроцитов
- Возможно, у вас токсическая реакция на лекарства
- В анамнезе есть алкоголь
- Есть подвергались воздействию вирусов гепатита
- Были ли у вас циррозы
Вы также можете пройти тест на билирубин, если у вас есть такие симптомы, как:
Что означают результаты?
Тест на билирубин измеряет общий билирубин.Он также может давать уровни двух разных типов билирубина: неконъюгированного и конъюгированного.
Неконъюгированный («непрямой») билирубин . Это билирубин, образующийся при распаде красных кровяных телец. Он перемещается с кровью в печень.
Конъюгированный («прямой») билирубин. Это билирубин, когда он достигает печени и претерпевает химические изменения. Он перемещается в кишечник, прежде чем будет удален с калом.
Для взрослых старше 18 нормальный общий билирубин может составлять до 1.2 миллиграмма на децилитр (мг / дл) крови. Для лиц младше 18 нормальный уровень составляет 1 мг / дл. Нормальные результаты для конъюгированного (прямого) билирубина должны быть менее 0,3 мг / дл.
У мужчин, как правило, уровень билирубина несколько выше, чем у женщин. Афроамериканцы, как правило, имеют более низкий уровень билирубина, чем люди других рас.
Высокий общий билирубин может быть вызван следующими причинами:
- Анемия
- Цирроз
- Реакция на переливание крови
- Синдром Гилберта — распространенное наследственное заболевание, при котором наблюдается дефицит фермента, способствующего разрушению билирубин.
- Вирусный гепатит
- Реакция на лекарства
- Алкогольная болезнь печени
- Камни в желчном пузыре
Продолжение
Очень тяжелые упражнения, такие как марафонский бег, могут повысить уровень билирубина.
Кофеин, пенициллин, барбитураты и нестероидные противовоспалительные препараты (НПВП), называемые салицилатами, снижают уровень билирубина.
Уровень билирубина ниже нормы не является проблемой.
У новорожденных высокий уровень билирубина, который не выравнивается в течение нескольких дней до 2 недель, может быть признаком:
- Несовместимость группы крови матери и ребенка
- Недостаток кислорода
- Наследственная инфекция
- A заболевание печени
Билирубин | Лабораторные тесты онлайн
Источники, использованные в текущем обзоре
(19 января 2018 г., обновлено) Гемолитическая анемия.Национальная медицинская библиотека США. Доступно онлайн по адресу https://medlineplus.gov/ency/article/000571.htm. По состоянию на октябрь 2019 г.
Вехби, Мохаммад. (2015 14 января) Билирубин. Medscape. Доступно на сайте https://emedicine.medscape.com/article/2074068-overview. По состоянию на октябрь 2019 г.
Калаконда, Адитья, Савио, Иоанн. (5 мая 2019 г., обновлено) Билирубин, физиология. Национальный центр биотехнологической информации. Доступно на сайте https://www.ncbi.nlm.nih.gov/books/NBK470290/.По состоянию на октябрь 2019 г.
(сентябрь 2017 г., обновлено) Определение и факты атрезии желчных путей. Национальный институт диабета, болезней органов пищеварения и почек. Доступно в Интернете по адресу https://www.niddk.nih.gov/health-information/liver-disease/bilary-atresia/definition-facts. По состоянию на октябрь 2019 г.
Гемолитическая болезнь новорожденных. Детская больница Филадельфии. Доступно в Интернете по адресу https://www.chop.edu/conditions-diseases/hemolytic-disease-newborn. По состоянию на октябрь 2019 г.
(9 апреля 2018 г., обновлено) Что такое желтуха и ядохимикат? Центры по контролю и профилактике заболеваний. Доступно на сайте https://www.cdc.gov/ncbddd/jaundice/facts.html. По состоянию на октябрь 2019 г.
Витек Л. (5 апреля 2017 г.) Билирубин и артеросклеротические заболевания. Физиологические исследования. Доступно на сайте https://www.ncbi.nlm.nih.gov/pubmed/28379026. По состоянию на октябрь 2019 г.
Источники, использованные в предыдущих обзорах
Клиника Кливленда.Желтуха (информация онлайн). Доступно в Интернете на сайте http://www.clevelandclinic.org. По состоянию на март 2008 г.
KidsHealth, Фонд Немур. Желтуха у здоровых новорожденных (онлайн-информация). Доступно на сайте http://kidshealth.org. По состоянию на март 2008 г.
Пагана К., Пагана Т. Мосби Руководство по диагностическим и лабораторным испытаниям. 3-е издание, Сент-Луис: Мосби Эльзевьер; 2006 стр. 131-135.
(22 января 2007 г.) MedlinePlus. Билирубин (информация онлайн). Доступно в Интернете по адресу http: // www.nlm.nih.gov/medlineplus/ency/article/003479.htm. По состоянию на апрель 2008 г.
Ву, А. (2006). Клиническое руководство по лабораторным испытаниям Тиц, четвертое издание. Сондерс Эльзевир, Сент-Луис, Миссури.
Пагана К., Пагана Т. Мосби Справочник по диагностическим и лабораторным исследованиям. 5-е издание, Сент-Луис: Mosby, Inc .; 2001.
WebMD. Билирубин. Доступно в Интернете на сайте http://www.webmd.com. По состоянию на декабрь 2005 г.
Пагана и Пагана. Руководство Мосби по диагностическим и лабораторным исследованиям.4-е издание. Стр. 130-135.
Медицинская энциклопедия MedlinePlus. Билирубин — кровь. Доступно в Интернете по адресу http://www.nlm.nih.gov/medlineplus/ency/article/003479.htm. По состоянию на январь 2012 г.
Медицинская энциклопедия MedlinePlus: Атрезия желчных путей. Доступно в Интернете по адресу http://www.nlm.nih.gov/medlineplus/ency/article/001145.htm. По состоянию на январь 2012 г.
Медицинская энциклопедия MedlinePlus. Желтуха новорожденных. Доступно в Интернете по адресу http://www.nlm.nih.gov/medlineplus/ency/article/001559.htm. По состоянию на январь 2012 г.
MayoClinic.com. Билирубиновая проба. Доступно в Интернете по адресу http://www.mayoclinic.com/health/bilirubin/MY00094. По состоянию на январь 2012 г.
Национальный институт крови сердца и легких. Гемолитическая анемия. Доступно в Интернете по адресу http://www.nhlbi.nih.gov/health/health-topics/topics/ha/. По состоянию на январь 2012 г.
Национальный информационный центр по заболеваниям органов пищеварения. Билиарная атрезия. Доступно в Интернете по адресу http://digestive.niddk.nih.gov/ddiseases/pubs/atresia/.По состоянию на январь 2012 г.
Кларк В. и Дюфур Д. Р., редакторы (2006). Современная практика клинической химии, AACC Press, Вашингтон, округ Колумбия. С. 269-270.
2015 Обзор выполнен Дэниелом Х. Такером, доктором философии, DABCC, FACB, техническим директором, WVUH Лабораторная химия и масс-спектрометрия.
Буртис, Карл А. и Брунс, Дэвид Э. (редакторы). (© 2015). Глава 28: Гемоглобин, железо и билирубин. Основы клинической химии и молекулярной диагностики Тиц.7-е издание: Эльзевир, Сент-Луис, Миссури. Стр. 513-519.
Уильямсон, Мэри А. и Снайдер, Л. Майкл (редакторы). (© 2015). Интерпретация диагностических тестов Валлаха: пути к клиническому диагнозу. 10-е издание: Вольтерс Клувер, Филадельфия, Пенсильвания. С. 829-831.
Макферсон, Ричард А. и Пинкус, Мэтью Р. (редакторы). (© 2011) Клиническая диагностика и лечение Генри с помощью лабораторных методов. 22-е издание: Эльзевир, Филадельфия, Пенсильвания. С. 297-299.
(26 августа 2015 г.).Желтуха. MedlinePlus (Национальная медицинская библиотека США). Доступно на сайте https://www.nlm.nih.gov/medlineplus/jaundice.html. Проверено 8 сентября 2015 г.
(23 февраля 2015 г.) Факты о желтухе и ядерной желтухе. Центры по контролю и профилактике заболеваний. Доступно в Интернете по адресу http://www.cdc.gov/ncbddd/jaundice/facts.html. Проверено 8 сентября 2015 г.
Низкий уровень билирубина указывает на высокий риск поражения глубокого белого вещества головного мозга у явно здоровых субъектов
Дизайн исследования и популяция
В этом поперечном исследовании участвовало 1356 взрослых японцев в возрасте 40 лет и старше, которые были явно здоровы и по инициативе прошли медицинский осмотр программа по атеросклерозу в период с 2007 по 2011 год в Токийской центральной больнице Сайсэйкай.Хотя оценка когнитивных способностей не проводилась при обследовании здоровья, наличие когнитивных нарушений среди участников было маловероятным из-за их активного участия в обследовании здоровья и способности заполнять анкету с самооценкой. Из них люди с аномальными ферментами печени (определяемыми как аспартаттрансфераза> 40 МЕ / л, аланинтрансаминаза> 40 МЕ / л или гамма-глутамилтранспептидаза> 90 МЕ / л) были исключены из-за возможности заболевания печени.Протокол исследования соответствует этическим принципам Хельсинкской декларации 1975 года и Этическим руководящим принципам эпидемиологических исследований правительства Японии. Исследование было одобрено этическим комитетом Центральной больницы Сайсэйкай (номер разрешения 345). Согласно руководящим принципам, в исследовании были выполнены условия, позволяющие отказаться от требования информированного согласия отдельных участников. Поэтому от информированного согласия было отказано, и комитет по этике утвердил отказ.
Виды и условия изображения
Обследование здоровья проводилось с акцентом на атеросклероз. Магнитно-резонансная томография была выполнена для оценки церебрального атеросклероза с использованием сканера 1,5-Т (SIGNA HDxt 1,5 T; GE Healthcare Japan, Токио, Япония). Гиперинтенсивность на T2-взвешенных и FLAIR-изображениях глубокого белого вещества была определена как DWML, что указывает на болезнь мелких сосудов. Перивентрикулярная гиперинтенсивность на T2-взвешенных изображениях и изображениях FLAIR была определена как PVH. Тяжесть DWML оценивалась по шкале от 0 до 3 по шкале Фазекаса: 0 означает отсутствие поражения белого вещества, 1 означает наличие очаговых поражений, 2 относится к началу сливающихся поражений и 3 относится к наличию диффузного вовлечения всего белого вещества 17,18 .Тяжелые DWML были определены как поражения 3 степени по Фазекасу, которые, как сообщается, связаны с когнитивными нарушениями 19 . Мы оценивали сорт ПВХ по классификации Фазекаса: 0 — отсутствует, 1 — колпачки или тонкая подкладка, 2 — гладкий ореол, 3 — нерегулярный ПВХ, уходящий в глубокое белое вещество 18 . ПВХ Фазекас 3 степени определен как тяжелый ПВХ 20 . Все оценки проводились врачами под руководством сертифицированного радиолога, не имеющего отношения к клиническим данным.
Диагностика факторов риска атеросклероза
Сахарный диабет был диагностирован на основании следующих критериев: сахарный диабет, сообщаемый самостоятельно, или использование антидиабетических препаратов на основании анкеты, уровень глюкозы в плазме натощак ≥ 126 мг / дл, или HbA1c ≥ 6,5% 21 . Дислипидемия диагностировалась, если выполнялся один из следующих критериев: холестерин липопротеинов низкой плотности (рассчитанный как общий холестерин — холестерин ЛПВП — триглицерид / 5) ≥ 140 мг / дл, холестерин ЛПВП <40 мг / дл или триглицерид ≥ 150 мг / дл дл.Гипертония определялась как САД ≥ 140 мм рт. Ст. Или диастолическое артериальное давление ≥ 90 мм рт. Ст. 22 . Гиперурикемия определялась как высокое значение мочевой кислоты в сыворотке крови ≥ 7,0 мг / дл.
Классификация общего билирубина
Общий билирубин классифицировался на каждые 0,5 мг / дл следующим образом: низкий, <0,5 мг / дл; промежуточное звено, ≥0,5 мг / дл и <1,0 мг / дл; и высокий, ≥1,0 мг / дл. Мы также проанализировали ту же популяцию с использованием тертилей общего билирубина: низкий, <0,7 мг / дл; промежуточное звено, ≥0,7 мг / дл и <0.9 мг / дл; высокий, ≥0,9 мг / дл. Однако анализ с тертильной категоризацией может не иметь клинической значимости, поскольку пороговые значения варьируются в зависимости от распределения уровней общего билирубина. В настоящем исследовании мы продемонстрировали результат с более клинически значимыми пороговыми значениями. Результат, полученный с помощью тертильной категоризации, продемонстрирован в электронной таблице 1.
Статистический анализ
Числовые данные представлены как среднее ± стандартное отклонение. Категориальные переменные выражаются в абсолютных числах (процентах).Непрерывные переменные анализировались с помощью непарного теста Стьюдента t . Для анализа категориальных переменных использовались точный критерий Фишера и критерий χ 2 . Связь между характеристиками пациентов и наличием тяжелых DWML оценивалась с использованием одно- и многомерного логистического регрессионного анализа и выражалась в виде отношения шансов (OR), 95% ДИ и значения P . Клинически значимые переменные (даже без статистически значимых различий) и переменные со значением p <0.10 в одномерном логистическом регрессионном анализе использовались в многомерном логистическом регрессионном анализе, чтобы определить, является ли билирубин независимым предиктором тяжелых DWML. Следовательно, в многомерном логистическом регрессионном анализе OR было скорректировано с учетом возраста, пола, ИМТ, HbA1c, САД, курения (никогда, в прошлом и в настоящее время курильщика), частоты употребления алкоголя (никогда, 1–4 дня в неделю, ≥ 5 дней в неделю), натуральный логарифм количества лейкоцитов, гемоглобина, альбумина, мочевой кислоты, холестерина ЛПВП и холестерина липопротеинов низкой плотности.При множественной логистической регрессии мы не стратифицировали анализ по полу, потому что не наблюдалось значительного влияния модификации отношений по полу. В этом процессе были построены модели с термином взаимодействия пола и без него, и каждая группа билирубина была построена и сравнивалась с использованием критерия отношения правдоподобия хи-квадрат (χ2 = 0,78, p = 0,68), который не обнаружил значительных изменений эффекта. Аналогичный одномерный и многомерный логистический регрессионный анализ был проведен в отношении распространенности ЛВГ.Взвешенная статистика каппа использовалась для проверки надежности между двумя экспертами в отношении оценки DWML и PVH. Статистическая значимость была установлена на уровне p <0,05. Все статистические анализы были выполнены с использованием программного обеспечения Stata, версия 14 (StataCorp, College Station, TX).
Желтуха новорожденных :: Американская ассоциация беременных
Причины, симптомы и лечение
После рождения ребенка медицинские работники обычно внимательно наблюдают за новорожденным.Одна из вещей, за которой будет следить ваш врач, — это желтуха. Желтуха является нормальным явлением почти для всех новорожденных, однако, если желтуха выходит за пределы нормы, будут предприняты шаги, чтобы вернуть ее под контроль.
Что такое желтуха новорожденных?
Желтуха — заболевание, которое может развиться у новорожденных в течение 2-3 дня после рождения . Желтуха — это на самом деле пожелтение кожи или белков глаз. Это вызвано повышенным уровнем билирубина в крови новорожденного.Желтуха обычно сначала появляется на лице, а затем распространяется вниз по телу к груди, животу, рукам и ногам.
Желтуху лучше всего увидеть при естественном освещении, и ее труднее обнаружить у темнокожих детей. Если есть подозрение на желтуху, ваш лечащий врач проведет анализ крови, чтобы измерить количество билирубина в крови.
Что может вызвать желтуху или увеличить вероятность желтухи новорожденных?
Наиболее распространенный тип желтухи называется физиологической желтухой, которая может поражать до 60% доношенных детей в течение первой недели жизни.Это вызвано повышенным уровнем билирубина. Билирубин — это вещество, образующееся при нормальном расщеплении красных кровяных телец. Билирубин перерабатывается и удаляется печенью.
Желтуха развивается, когда печень ребенка недостаточно эффективна для удаления билирубина из кровотока. Когда ребенок начинает созревать и количество красных кровяных телец уменьшается, желтуха проходит, не оказывая длительного воздействия на ребенка. Обычно это происходит примерно через 1-2 недели после рождения.
Есть и другие, менее распространенные причины, которые могут вызвать желтуху.Другие причины желтухи включают:
- Несовместимость крови с кровью мамы, которая вызывает повышенный выброс билирубина из красных кровяных телец
- Недоношенность
- Заболевания, такие как проблемы со свертыванием крови или другие проблемы с кровью
- Чрезмерный синяк при родах
- Проблемы с грудным вскармливанием
Подробнее о грудном вскармливании и желтухе.
Уровни билирубина у доношенных здоровых новорожденных, которым может потребоваться лечение
| Уровни билирубина в сыворотке | Возраст ребенка |
| Свыше 10 мг | Меньше 24 часов |
| Свыше 15 мг | 24-48 часов |
| Свыше 18 мг | 49-72 часов |
| Свыше 20 мг | Старше 72 часов |
Каковы симптомы желтухи?
Симптомы желтухи включают пожелтение кожи и пожелтение глаз.Иногда в тяжелых случаях желтухи ребенок может казаться очень сонным и ему трудно кормить.
Вредна ли желтуха новорожденных?
Если желтуху не лечить и уровень билирубина достигает пределов, превышающих 25 мг, существует вероятность возникновения церебрального паралича, глухоты или определенных форм повреждения головного мозга. Сама по себе желтуха может не причинить вреда ребенку, но может быть симптомом основного заболевания, которое может вызвать другие проблемы.
Менее серьезным побочным эффектом, который может возникнуть при желтухе, является сонливость у новорожденного.Это может привести к тому, что ребенок плохо ест, что может усугубить желтуху.
Как лечится желтуха?
У большинства доношенных здоровых детей желтуха проходит сама по себе, и никакого лечения, кроме частого кормления, не требуется. Но, в зависимости от уровня билирубина в крови ребенка и возраста ребенка, может потребоваться более агрессивный подход к лечению.
Средство от желтухи включает:
- Частые кормления, чтобы стимулировать частое опорожнение кишечника.Опорожнение кишечника помогает вывести билирубин из организма.
- Фототерапия — Фототерапия — это свет, который помогает расщеплять билирубин в коже ребенка. Если ребенок все еще находится в больнице или повторно госпитализирован, можно провести фототерапию, поместив ребенка в специальный обогреватель, окруженный этими лампами. Новая технология также позволяет родителям лечить легкую желтуху в домашних условиях, используя «били-фары» или «били-одеяла» для уменьшения желтухи.
- Некоторые поставщики медицинских услуг считают, что размещение ребенка возле окна, где он / она может получать непрямой солнечный свет, также может помочь в легких случаях желтухи.
- В тяжелых случаях желтухи может потребоваться переливание крови или обмен крови.
Составлено с использованием информации из следующих источников:
1. AAP.org, Американский семейный врач.
https://www.aap.org/
2. Детское здоровье / Фонд Nemours.
https://kidshealth.org/
3. eMedicineHealth.
https://www.emedicinehealth.com/
4. Американская академия педиатрии (AAP).Лечение гипербилирубинемии у новорожденного на сроке 35 и более недель. Педиатрия. 2004 июл; 114 (1): 297-316. [Medline]
5. Mercier CE, Barry SE, Paul K, et al. Улучшение профилактических услуг для новорожденных при родовспоможении: совместный проект улучшения качества на базе больниц. Педиатрия. 2007 сентябрь; 120 (3): 481-488. [Medline]
6. Моершель СК, Чианчарузо Л. Б., Трейси Л. Р. Практический подход к неонатальной желтухе. Американский семейный врач. 2008 Май; 77 (9).[Medline]
Конъюгированная гипербилирубинемия | Американская академия педиатрии
Цели
После завершения этой статьи читатели должны иметь возможность:
Описывать метаболизм билирубина.
Обследуйте ребенка любого возраста с конъюгированной гипербилирубинемией.
Распознайте признаки и симптомы болезни Вильсона.
Введение
Желтуха — это изменение цвета кожи, склеры, слизистых оболочек и жидкостей организма на желтый цвет.Это обычная проблема, которая может быть признаком многих заболеваний. Задача врача — выявить пациентов, нуждающихся в дополнительном обследовании. Дифференциальный диагноз желтухи зависит от возраста; в этом обзоре рассматриваются причинные состояния у младенцев после новорожденного, у детей старшего возраста и подростков.
Желтуха вызывается повышенными концентрациями билирубина в сыворотке крови. Это проявляется у младенцев, когда уровень билирубина в сыворотке превышает 4-5 мг / дл (68.От 4 до 85,5 мкмоль / л) и у детей старшего возраста при значениях более 2–3 мг / дл (от 34,2 до 51,3 ммоль / л). Общий билирубин сыворотки измеряется в лаборатории как сумма двух компонентов: неконъюгированной («непрямой») и конъюгированной («прямой») фракций. Термины «прямая» и конъюгированная гипербилирубинемия часто используются как синонимы. Однако такое использование не всегда является точным, поскольку прямой билирубин может включать как конъюгированную фракцию, так и билирубин, связанный с альбумином (дельта-билирубин).

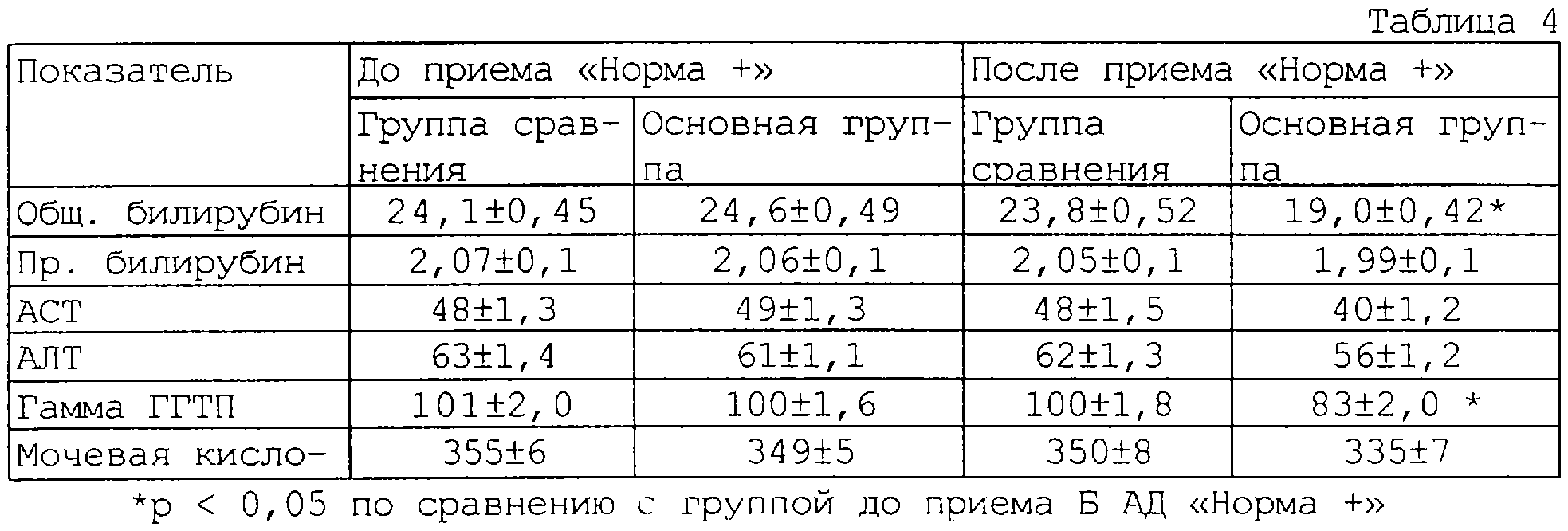

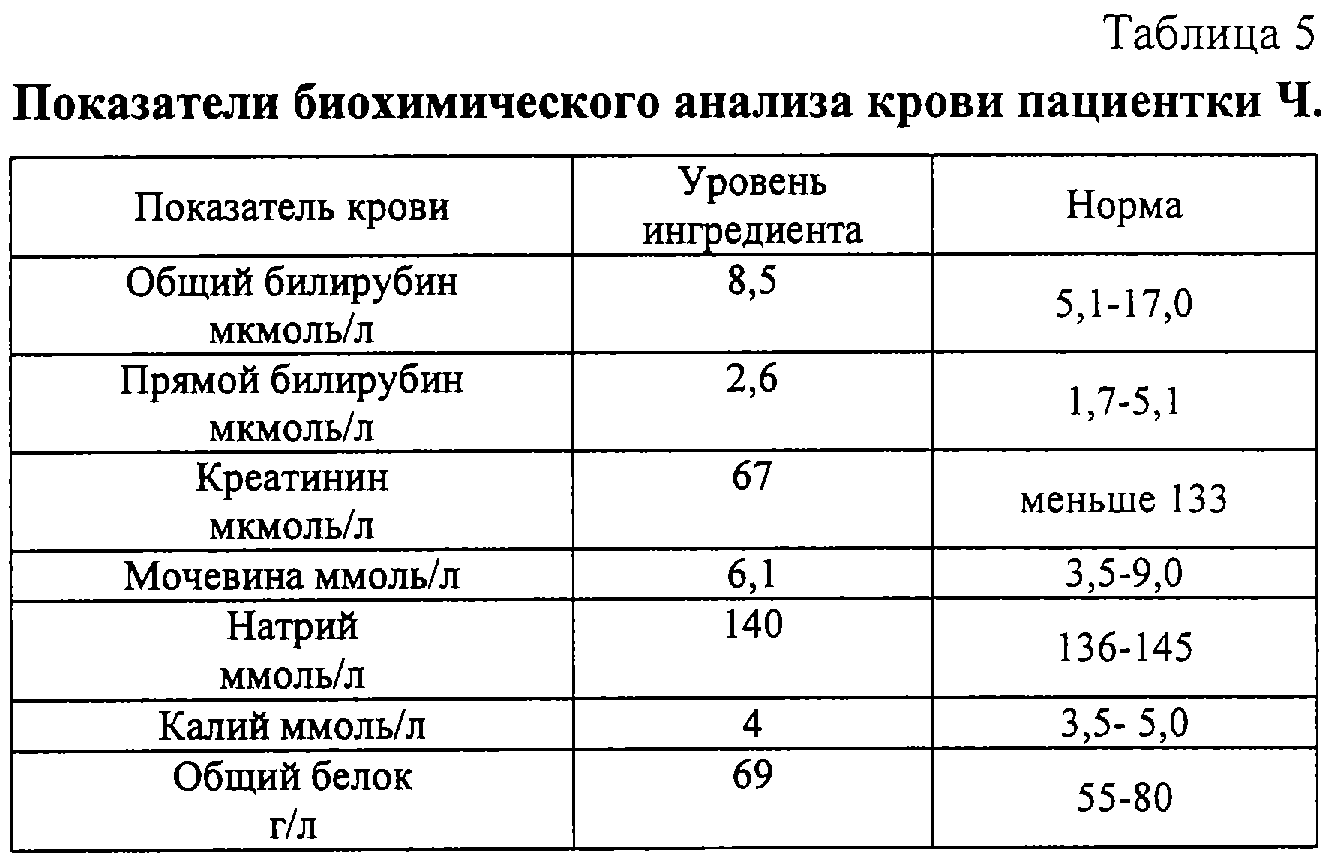
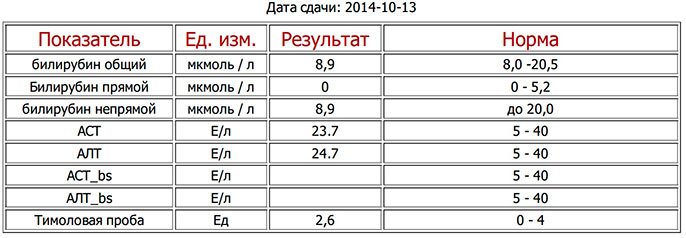 Снижают белок панкреатит, патологии печени и ЖКТ, серьезные травмы и ожоги.
Снижают белок панкреатит, патологии печени и ЖКТ, серьезные травмы и ожоги.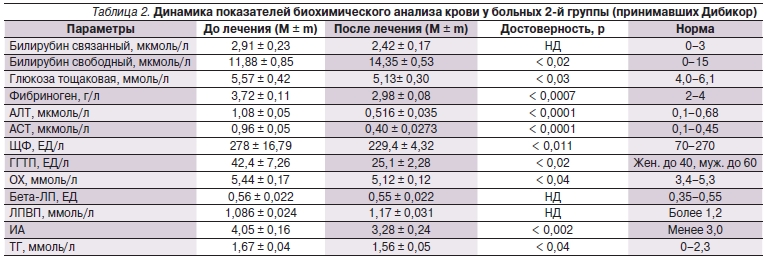 В норме его в биохимическом анализе крови быть не должно, сколько бы лет ни было пациенту. От пола это тоже не зависит. Ревматоидный фактор — это антитела, которые выбрасываются в кровь при заболеваниях мышечных и соединительных тканей, вирусных инфекциях, развитии злокачественных опухолей, системных и аутоиммунных заболеваниях. Их наличие — тревожный сигнал для врача.
В норме его в биохимическом анализе крови быть не должно, сколько бы лет ни было пациенту. От пола это тоже не зависит. Ревматоидный фактор — это антитела, которые выбрасываются в кровь при заболеваниях мышечных и соединительных тканей, вирусных инфекциях, развитии злокачественных опухолей, системных и аутоиммунных заболеваниях. Их наличие — тревожный сигнал для врача.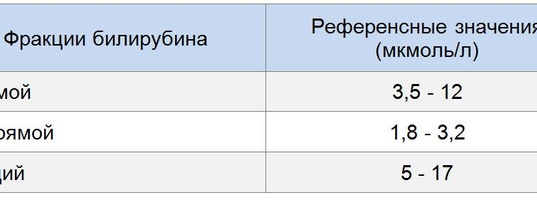 Белок, который является основным переносчиком железа. Его концентрация в крови снижается при анемиях, циррозе печени, избытке железа в организме, хронических воспалительных процессах. Референсные значения колеблются в пределах 2–4 г/л для мужчин, для женщин допустимо 2,2–4,4 г/л. С возрастом содержание трансферрина в крови естественным образом понижается.
Белок, который является основным переносчиком железа. Его концентрация в крови снижается при анемиях, циррозе печени, избытке железа в организме, хронических воспалительных процессах. Референсные значения колеблются в пределах 2–4 г/л для мужчин, для женщин допустимо 2,2–4,4 г/л. С возрастом содержание трансферрина в крови естественным образом понижается.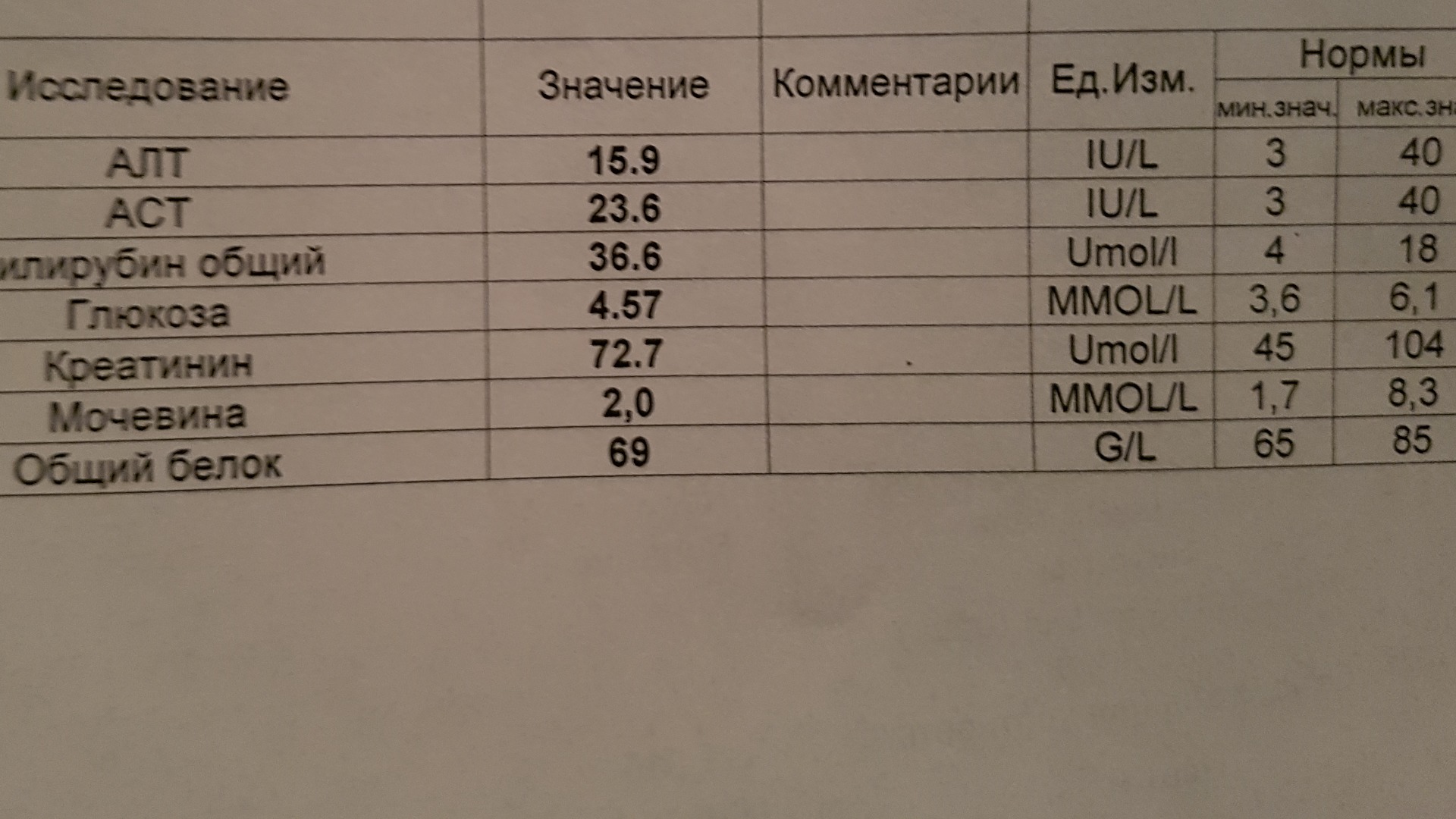 Продукты углеродного обмена в печени. Также могут поступать в кровь с пищей. Референсные значения приведены в таблице ниже. При сахарном диабете и сердечно-сосудистых патологиях, а также при беременности уровень триглицеридов повышается. В терминальных стадиях поражения печени, при заболеваниях щитовидной железы, недостаточном питании — понижается.
Продукты углеродного обмена в печени. Также могут поступать в кровь с пищей. Референсные значения приведены в таблице ниже. При сахарном диабете и сердечно-сосудистых патологиях, а также при беременности уровень триглицеридов повышается. В терминальных стадиях поражения печени, при заболеваниях щитовидной железы, недостаточном питании — понижается.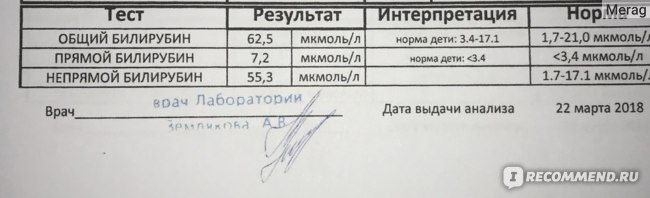 Показатель риска развития атеросклероза. Липопротеиды высокой плотности используются при переработке и выведении жиров организмом, за это они получили название «хорошего холестерина». Норма — 1,03–1,55 ммоль/л. При высоких значениях меньше риск появления сосудистых бляшек, при низких — возможно прогрессирование атеросклероза даже при нормальном общем холестерине.
Показатель риска развития атеросклероза. Липопротеиды высокой плотности используются при переработке и выведении жиров организмом, за это они получили название «хорошего холестерина». Норма — 1,03–1,55 ммоль/л. При высоких значениях меньше риск появления сосудистых бляшек, при низких — возможно прогрессирование атеросклероза даже при нормальном общем холестерине.
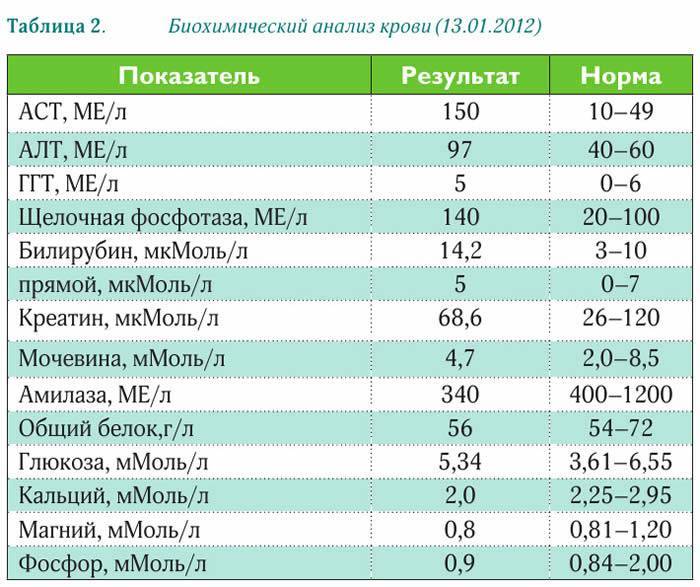 Нормальным считается показатель глюкозы в крови на уровне 3,3–5,5 ммоль/л. Более высокие значения наблюдаются при сахарном диабете, низкие могут отмечаться на фоне приема инсулина или развития опухолевых заболеваний поджелудочной железы.
Нормальным считается показатель глюкозы в крови на уровне 3,3–5,5 ммоль/л. Более высокие значения наблюдаются при сахарном диабете, низкие могут отмечаться на фоне приема инсулина или развития опухолевых заболеваний поджелудочной железы.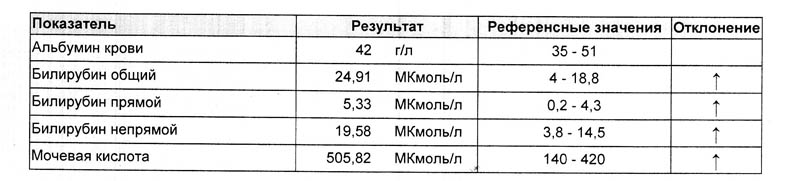 Норма — 208–963,5 пг/мл. Лейкоз, заболевания печени и почек приводят к повышению содержания В12 в крови, а вегетарианское питание, паразитарные заболевания, воспаления ЖКТ — к снижению.
Норма — 208–963,5 пг/мл. Лейкоз, заболевания печени и почек приводят к повышению содержания В12 в крови, а вегетарианское питание, паразитарные заболевания, воспаления ЖКТ — к снижению. Заболевания сердечно-сосудистой системы и ЖКТ, неправильное питание, диабет, опухолевые заболевания могут существенно снизить этот показатель.
Заболевания сердечно-сосудистой системы и ЖКТ, неправильное питание, диабет, опухолевые заболевания могут существенно снизить этот показатель.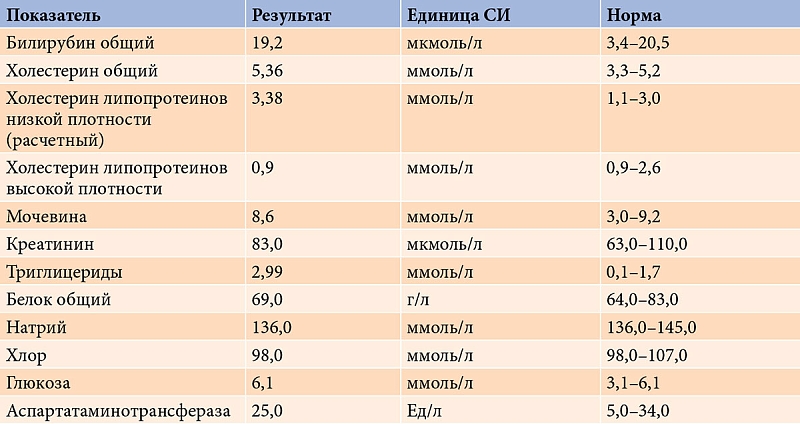 При почечной недостаточности магний повышается, при неправильном питании и патологиях печени — снижается.
При почечной недостаточности магний повышается, при неправильном питании и патологиях печени — снижается. Слишком много фосфора в крови бывает у людей, злоупотребляющих фастфудом и газированными напитками. При избытке фосфора возможны проблемы с иммунитетом за счет подавления выработки лейкоцитов. Пониженное содержание фосфора приводит к нервному истощению и депрессиям.
Слишком много фосфора в крови бывает у людей, злоупотребляющих фастфудом и газированными напитками. При избытке фосфора возможны проблемы с иммунитетом за счет подавления выработки лейкоцитов. Пониженное содержание фосфора приводит к нервному истощению и депрессиям. Нужен для регулировки кислотно-щелочного баланса крови и поддержания осмотического давления. Референсные значения — 98–107 ммоль/л. Повышенный уровень хлора — признак обезвоживания организма, проблем с почками и надпочечниками, несахарного диабета. Гормональные нарушения, травмы головы, почечная недостаточность приводят к снижению концентрации хлора в крови.
Нужен для регулировки кислотно-щелочного баланса крови и поддержания осмотического давления. Референсные значения — 98–107 ммоль/л. Повышенный уровень хлора — признак обезвоживания организма, проблем с почками и надпочечниками, несахарного диабета. Гормональные нарушения, травмы головы, почечная недостаточность приводят к снижению концентрации хлора в крови.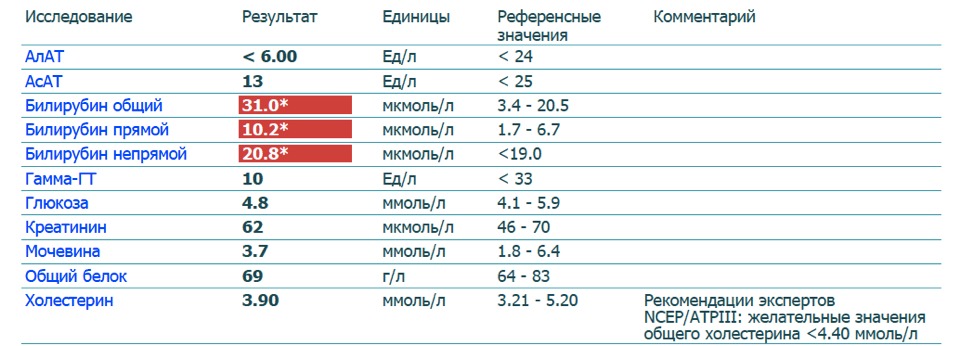 Образуется в результате белкового обмена, выводится из организма с мочой. У женщин концентрация креатинина в крови может в норме составлять 53–97 мкмоль/л, у мужчин — 62–115 мкмоль/л. Низкие значения креатинина в крови могут свидетельствовать о голодании, снижении мышечной массы. Высокие — результат проблем с почками, заболеваний щитовидной железы, следствие лучевой болезни.
Образуется в результате белкового обмена, выводится из организма с мочой. У женщин концентрация креатинина в крови может в норме составлять 53–97 мкмоль/л, у мужчин — 62–115 мкмоль/л. Низкие значения креатинина в крови могут свидетельствовать о голодании, снижении мышечной массы. Высокие — результат проблем с почками, заболеваний щитовидной железы, следствие лучевой болезни.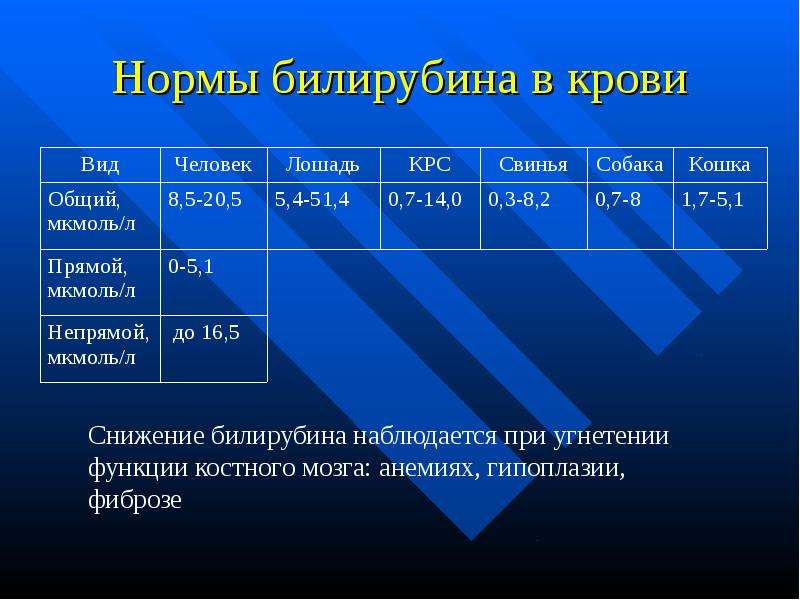 Образуется после распада аммиака, который для организма токсичен. Женская норма — 2,2–6,7 ммоль/л, мужская — 3,8–7,3 ммоль/л. При почечной недостаточности и высокобелковом рационе концентрация мочевины в крови повышается, а при вегетарианском питании, циррозе печени и беременности — снижается.
Образуется после распада аммиака, который для организма токсичен. Женская норма — 2,2–6,7 ммоль/л, мужская — 3,8–7,3 ммоль/л. При почечной недостаточности и высокобелковом рационе концентрация мочевины в крови повышается, а при вегетарианском питании, циррозе печени и беременности — снижается.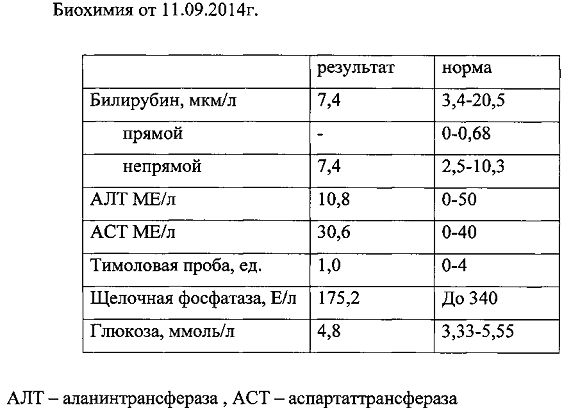 Превышение говорит о тяжелых патологиях желчевыводящих путей и печени.
Превышение говорит о тяжелых патологиях желчевыводящих путей и печени.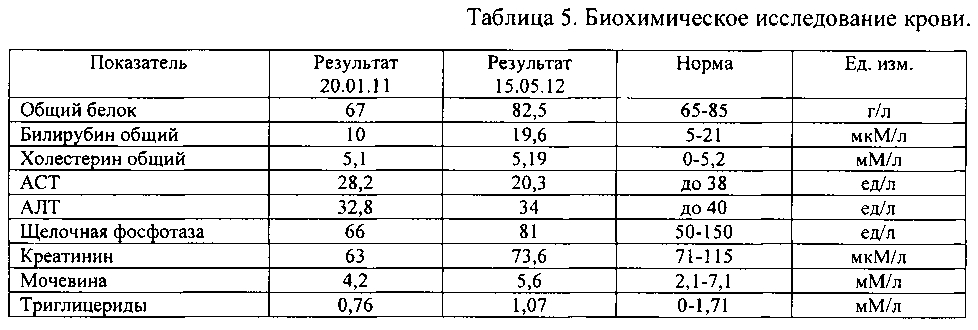 Фермент, синтезируемый в слюнных железах для переваривания углеводов. Нормальный показатель колеблется в пределах 28–100 Ед/л. При нарушении работы ЖКТ показатели выходят за указанные пределы.
Фермент, синтезируемый в слюнных железах для переваривания углеводов. Нормальный показатель колеблется в пределах 28–100 Ед/л. При нарушении работы ЖКТ показатели выходят за указанные пределы.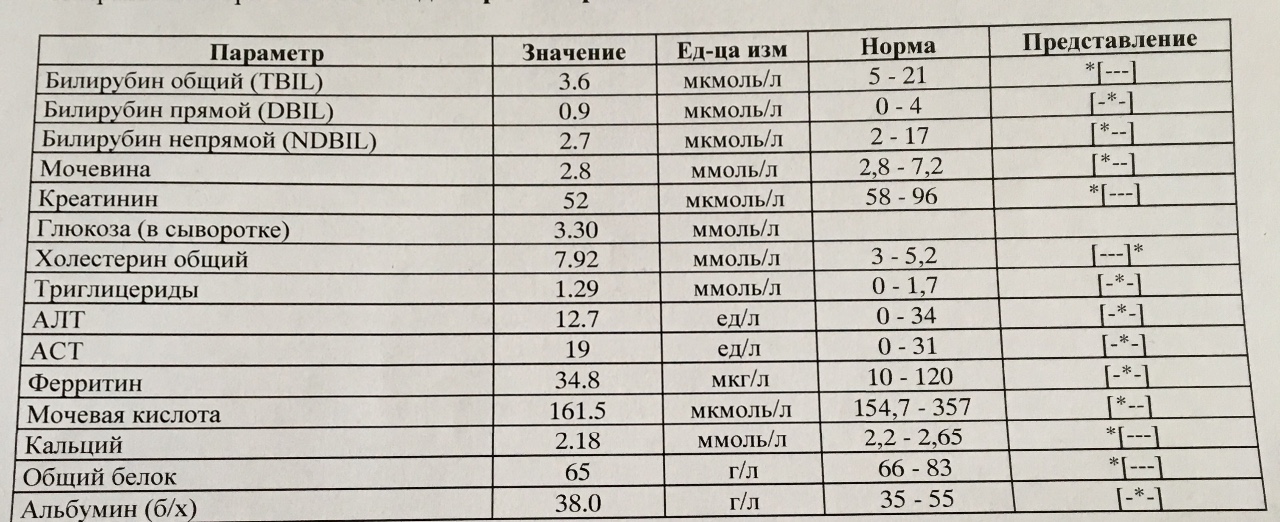 Вырабатывается поджелудочной железой и печенью, ее концентрация растет при патологиях печени и алкоголизме.
Вырабатывается поджелудочной железой и печенью, ее концентрация растет при патологиях печени и алкоголизме.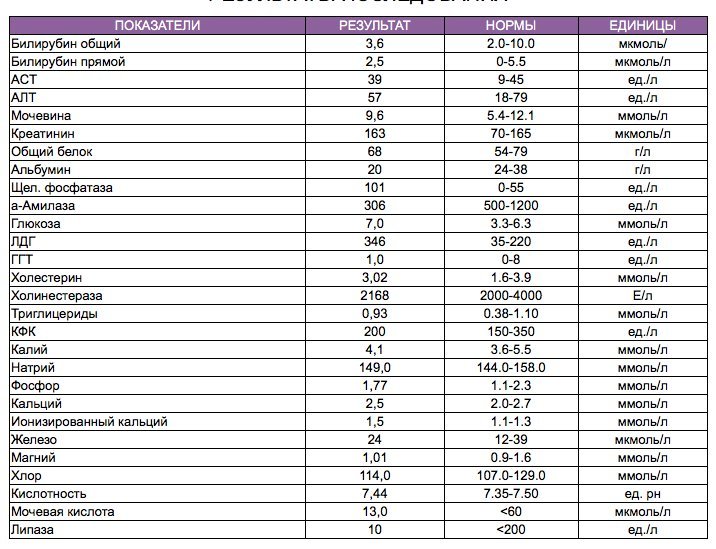
 Проверяется при подозрении на системные болезни соединительной ткани, инфаркт миокарда, почечную недостаточность. Норма — 0–25 Ед/л.
Проверяется при подозрении на системные болезни соединительной ткани, инфаркт миокарда, почечную недостаточность. Норма — 0–25 Ед/л.
 Вырабатывается печенью, требуется нервным и мышечным волокнам. В крови у мужчин в норме концентрация составляет 5800–14 600 Ед/л, для женщин нормален показатель 5860–11 800 Ед/л. Уровень холинэстеразы снижается при инфаркте миокарда, заболеваниях печени, злокачественных опухолях, а повышается при сахарном диабете, ожирении, артериальной гипертонии маниакально-депрессивном психозе.
Вырабатывается печенью, требуется нервным и мышечным волокнам. В крови у мужчин в норме концентрация составляет 5800–14 600 Ед/л, для женщин нормален показатель 5860–11 800 Ед/л. Уровень холинэстеразы снижается при инфаркте миокарда, заболеваниях печени, злокачественных опухолях, а повышается при сахарном диабете, ожирении, артериальной гипертонии маниакально-депрессивном психозе.
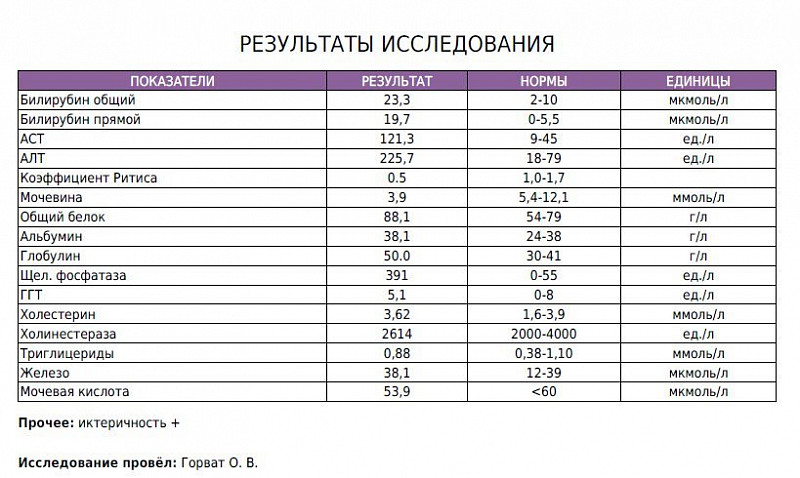
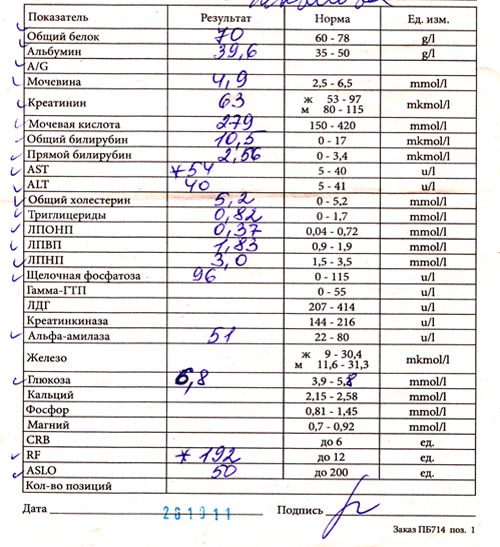



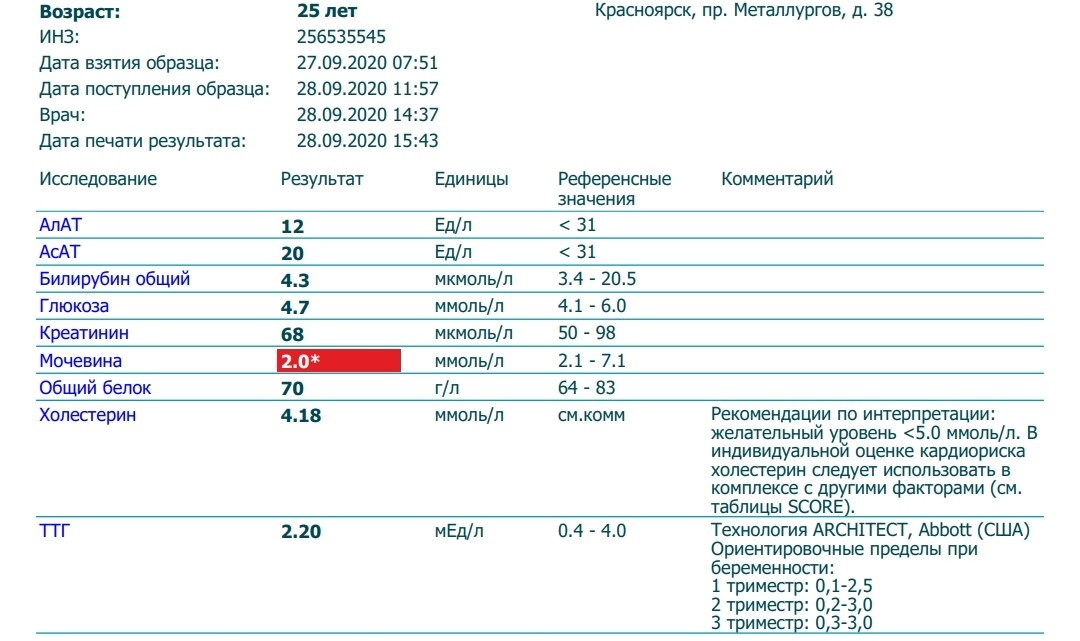

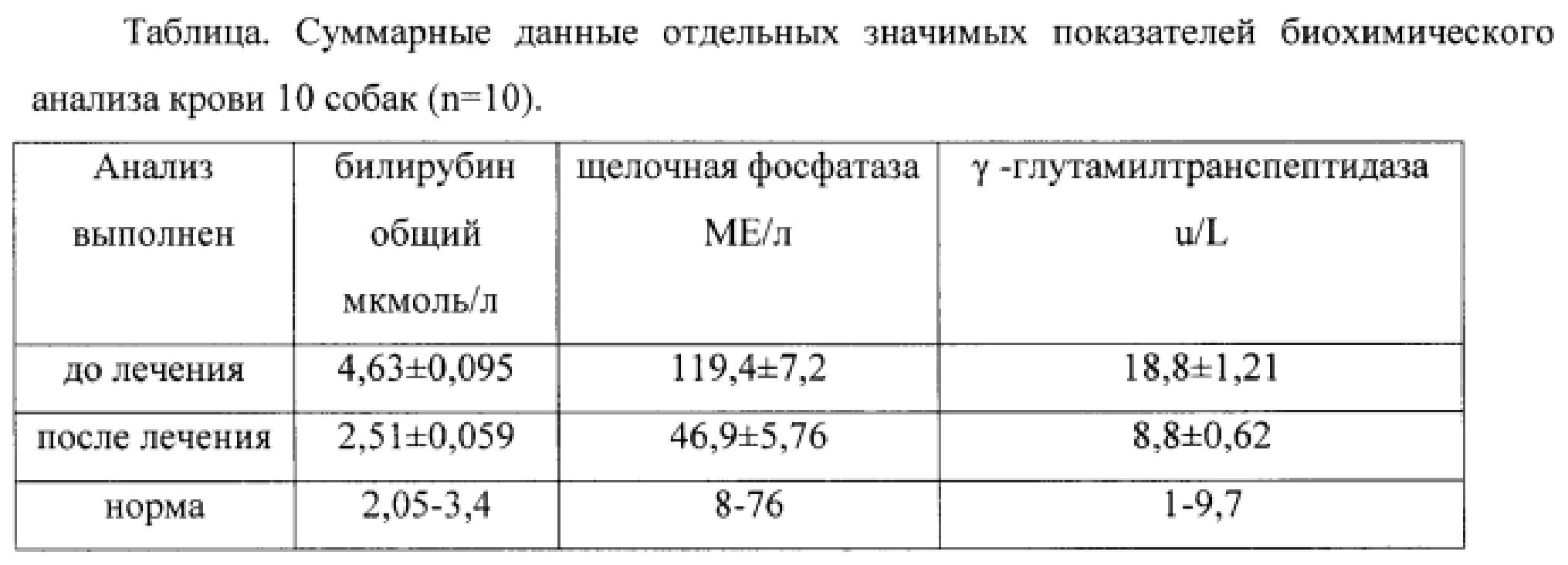

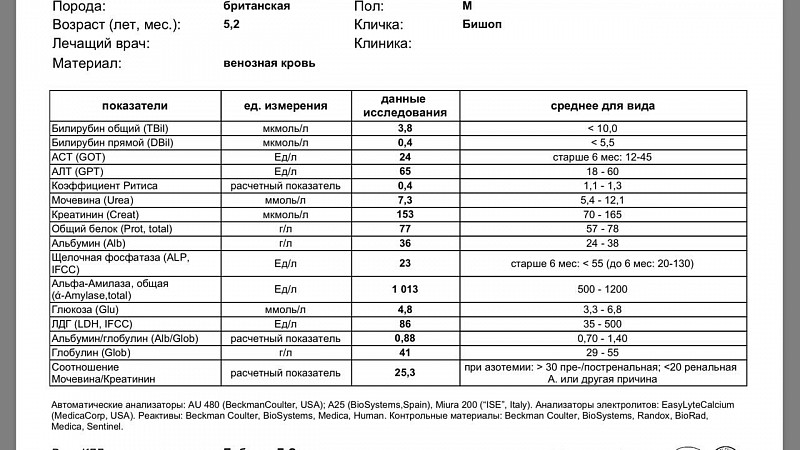
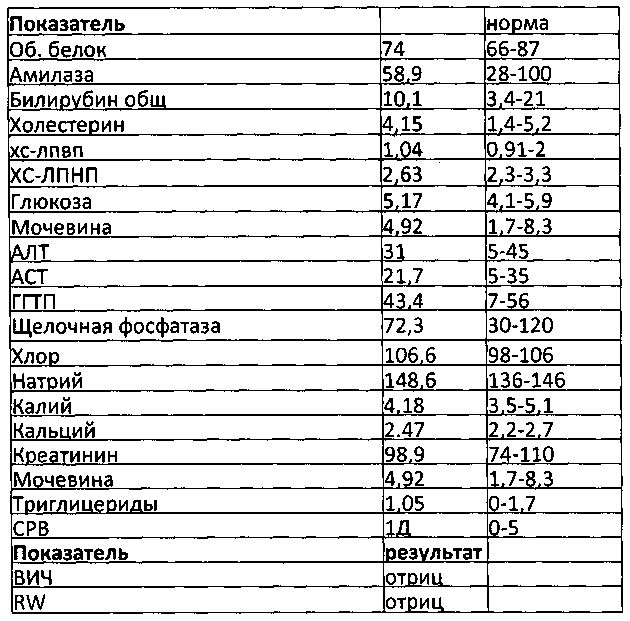
 Острый гепатит (4 недели) и подострый гепатит.
Острый гепатит (4 недели) и подострый гепатит.
/11/11.jpg)