Антикоагулянтные препараты при COVID-19. Новость или нет?
Антикоагулянтные препараты при COVID-19. Новость или нет?
Использование антикоагулянтных препаратов может значительно снизить смертность пациентов с ХОБЛ в условиях интенсивной терапии. Проведённые исследования подтверждают то, что многие врачи видели на практике: у большого количества больных новой коронавирусной инфекцией наблюдаются тромбозы. Поэтому некоторые эксперты выступают за использование препаратов, снижающих свертываемость крови при лечении таких пациентов, однако другие не считают это хорошей идеей.
В начале распространения новой инфекции сотни пациентов госпитализировались с серьезными жалобами. Меньшая их часть поступала в отделения интенсивной терапии.
Практически все такие пациенты нуждались в искусственной вентиляции легких. Врачи лечили этих больных в соответствии с рекомендациями, однако стандартное лечение не всегда оказывалось эффективным. Несмотря на все усилия врачей, больные иногда неожиданно погибали из-за отказа почек.
Изначально COVID-19 не связывали с возможностью тромбоза, однако при проведении ультразвуковых исследований почти у 60 % пациентов были обнаружены тромбы в сосудах легких. Конечно, это могло быть простым совпадением и возможно, все эти люди уже имели тромбы до заболевания коронавирусной инфекцией.
При дальнейших исследованиях, однако, была установлена прямая связь между тромбозами и COVID-19. Это повлияло на тактику лечения пациентов, больных новой коронавирусной инфекцией.
Тромбы могут быть очень опасным для нашего организма, например, они могут вызвать инсульт. К счастью, обычно тромбозы хорошо поддаются лечению.
Использование достаточно высоких доз антикоагулянтных препаратов под постоянным контролем уровня свертываемости крови у пациентов в исследовании показали поистине поразительные результаты. После приема антикоагулянта смертность снизилась с 39,12% до 3,85%. Это действительно огромное достижение. Лечение антикоагулянтными препаратами также оказало положительное влияние на функции почек и печени.
Таким образом, в настоящее время есть ряд сведений, подтверждающих, что «агрессивное» лечение антикоагулянтными препаратами может привести к значительному снижению смертности у пациентов с COVID-19, находящихся в отделениях интенсивной терапии/реанимации.
Так можно ли рассматривать антикоагулянтные препараты как один из лучших способов лечения таких больных? В настоящее время проведено еще недостаточное количество исследований, при этом чаще всего в таких исследованиях принимала участие ограниченная группа пациентов, а также отсутствовала контрольная группа. Поэтому полученные выводы, необходимо подтвердить в других, более крупных исследованиях.
Антикоагулянты у пациентов с COVID-19 использовались еще в начале эпидемии, когда стало ясно, что противодействие сверхактивному свертыванию с помощью препаратов, снижающих свертываемость крови, может благотворно влиять на их состояние.
В исследованиях, проведенных в КНР, также были сведения, что пациенты, которые не получали антикоагулянты, чаще чувствовали себя хуже, чем пациенты, которые их получали в процесс лечения.
В последние месяцы проводились и другие исследования, изучающие связь между тромбозами и COVID-19. Например, исследование, опубликованное в ведущем медицинском журнале The Lancet в конце июня, в котором врачами были обнаружены тромбы в сосудах практически каждого органа, в том числе у пациентов, которые не госпитализировались в отделения интенсивной терапии. Таким образом было выяснено, что тромбы образуются не только у пациентов, тяжело переносящих заболевание, но и у людей, которые переносят заболевания легко или без симптомов.
Некоторые эксперты рекомендуют назначать всем пациентам антикоагулянтные препараты при наличии положительных тестов на COVID-19. Однако не следует забывать, что эти лекарства естественным образом увеличивают риск кровотечения.
Все же повышенная свертываемость крови является в основном проблемой у очень больных пациентов, и именно для таких больных, находящихся в реанимации, применение антикоагулянтов может значительно снизить риск смертности.
Однако применение антикоагулянтных препаратов у пациентов с более легким течением COVID-19 в настоящее время может быть интересно лишь с научной точки зрения.
Первые пациенты начали получать кардиологические лекарства по новой программе
Получить препараты можно бесплатно. Их выдают в поликлиниках по назначению врача.
Пациенты московских поликлиник начали бесплатно получать новые кардиологические лекарства. Врачи выдают им антикоагулянты — дабигатрана этексилат, ривароксабан и апиксабан. Их назначают только по медицинским показаниям независимо от наличия или отсутствия инвалидности или другого льготного статуса.
Такие виды препаратов, как дезагреганты, препятствующие образованию тромбов, антикоагулянты для снижения свертываемости крови и гиполипидемические препараты для уменьшения уровня холестерина в крови, начали закупать в соответствии с постановлением о дополнительном лекарственном обеспечении. Эти лекарства позволяют предупредить инфаркт и инсульт, а также не допустить их повторения. По словам медиков, без должной терапии повторные инфаркты или инсульты — всегда лишь вопрос времени.
По словам медиков, без должной терапии повторные инфаркты или инсульты — всегда лишь вопрос времени.
«Новая лекарственная программа поможет обеспечить современными антикоагулянтами пациентов, страдающих мерцательной аритмией. Эти препараты позволяют значительно уменьшить риск образования тромбов и предотвратить развитие инфарктов и инсультов. Использование таких антикоагулянтов в лечении — это золотой стандарт, признанный мировым медицинским сообществом», — подчеркнул Министр Правительства Москвы, руководитель Департамента здравоохранения Москвы Алексей Хрипун.
Антикоагулянты уже можно получить в поликлиниках, а остальные препараты начнут выдавать с января 2020 года. К ним относятся дезагреганты тикагрелор и прасугрел, а также гиполипидемические препараты алирокумаб, эволокумаб и эзетимиб.
Для профилактики и лечения сердечно-сосудистых заболеваний московские врачи проводят серьезную работу. В городе создана сеть сосудистых центров для оказания экстренной и плановой помощи москвичам в случае инфаркта, инсульта, острого коронарного синдрома и других сосудистых катастроф. Для пациентов открыто 69 кабинетов вторичной профилактики инфарктов и инсультов.
Для пациентов открыто 69 кабинетов вторичной профилактики инфарктов и инсультов.
Благодаря комплексу мер за последние пять лет количество умерших от инфаркта миокарда в столице сократилось на 20 процентов. А число летальных исходов в больницах от острого инфаркта миокарда снизилось до шести процентов. В 2010 году оно составляло 14,2 процента. Кроме того, в два раза выросло количество пациентов с острым инфарктом миокарда, которым провели ангиопластику — стентирование сосудов сердца.
Основные показания к применению пероральных антикоагулянтов: как выбрать оптимальный препарат | Явелов
Аннотация
В статье рассматриваются практически важные особенности использования пероральных антикоагулянтов в профилактике и лечении тромботических и тромбоэмболических осложнений у больных с фибрилляцией предсердий, при венозных тромбоэмболических осложнениях и ишемической болезни сердца. Сопоставляются основные фармакологические особенности варфарина и пероральных антикоагулянтов прямого действия, а также результаты сравнения их эффективности и безопасности в рамках проспективных рандомизированных контролируемых исследований.
Введение
До недавнего времени при необходимости длительного использования антикоагулянтов врачам был доступен только один класс пероральных препаратов — антагонисты витамина К. Соответственно, накопился обширный систематизированный опыт их применения в самых разнообразных клинических ситуациях. Появление пероральных антикоагулянтов прямого действия наряду с возможностью индивидуализации лечения поставило практикующих врачей перед достаточно сложной проблемой выбора. В таких условиях важно хорошо представлять особенности доказательной базы (границу известного и неизученного) для каждого из пероральных антикоагулянтов, чтобы этот выбор был в максимальной степени обоснован.

Сопоставление основных фармакологических свойств антагонистов витамина К (на примере варфарина) и пероральных антикоагулянтов прямого действия представлено в табл. 1. Несомненным преимуществом последних является простота применения на практике (приём заранее выбранных фиксированных доз без коагулологического контроля). Кроме того, по сравнению с антагонистами витамина К у пероральных антикоагулянтов нет взаимодействия с составом пищи и намного меньше лекарственных взаимодействий. Все это зачастую становится причиной излишне широкого применения препаратов этой группы, которые начинают назначаться большинству больных, нуждающихся в длительном использовании антикоагулянтов, без учёта существующих ограничений и изученности в тех или клинических ситуациях.
Полный эффект пероральных антикоагулянтов прямого действия проявляется примерно через 2 ч после их приёма внутрь, что открывает возможность их использования в раннем лечении тромбоэмболических осложнений и упрощает переход на препараты этой группы после окончания парентерального введения антикоагулянтов. Период полувыведения у пероральных антикоагулянтов прямого действия составляет около 12 ч (что сопоставимо с низкомолекулярными гепаринами). Это, с одной стороны, упрощает подходы к их периоперационному применению и обеспечивает более быстрое прекращение эффекта при возникновении кровотечений, с другой — предъявляет повышенные требования к приверженности к лечению. Для устранения эффекта пероральных антикоагулянтов используется заместительная терапия; антидоты к препаратам этой группы (витамин К1 для антагонистов витамина К, идаруцизумаб для дабигатрана этексилата) в РФ на сегодняшний день отсутствуют.
Период полувыведения у пероральных антикоагулянтов прямого действия составляет около 12 ч (что сопоставимо с низкомолекулярными гепаринами). Это, с одной стороны, упрощает подходы к их периоперационному применению и обеспечивает более быстрое прекращение эффекта при возникновении кровотечений, с другой — предъявляет повышенные требования к приверженности к лечению. Для устранения эффекта пероральных антикоагулянтов используется заместительная терапия; антидоты к препаратам этой группы (витамин К1 для антагонистов витамина К, идаруцизумаб для дабигатрана этексилата) в РФ на сегодняшний день отсутствуют.

Кроме того, для апиксабана и ривароксабана существует несоответствие между инструкцией и изученностью в рамках клинических исследований по величине клиренса креатинина, ниже которого эти лекарственные средства использовать не следует — на практике их эффективность и безопасность не оценивалась у больных с клиренсом креатинина ниже 25 (апиксабан) или 30 (ривароксабан) мл/мин, в то время как инструкция допускает их назначение вплоть до клиренса креатинина 15 мл/мин. Последняя цифра была получена при фармакологическом моделировании. В такой ситуации представляется разумным не назначать апиксабан и ривароксабан за пределами накопленной клинической доказательной базы. С другой стороны, инструкция позволяет не отменять эти лекарственные средства в случаях, когда у больных с исходно низким клиренсом креатинина он временно станет чуть ниже 25—30 мл/мин.
Основные показания к пероральным антикоагулянтам и уместность их применения с учётом накопленной доказательной базы представлены в табл. 3.
Очевидно, что область применения антагонистов витамина К намного шире, чем у пероральных антикоагулянтов прямого действия, для которых во многих ситуациях доказательная база либо крайне скудна, либо отсутствует.
Официально показания к пероральным антикоагулянтам прямого действия: раннее лечение стабильных больных и длительная вторичная профилактика тромбоза глубоких вен нижних конечностей и/или тромбоэмболии лёгочных артерий, профилактика инсульта при неклапанной фибрилляции предсердий, а также вторичная профилактика сосудистых осложнений после перенесённого инфаркта миокарда (только низкие дозы ривароксабана). Дозы пероральных антикоагулянтов прямого действия, изученных и одобренные для широкого использования по каждому из этих показаний, представлены в табл. 4.
Раннее лечение стабильных больных и длительная вторичная профилактика тромбоза глубоких вен нижних конечностей и/или тромбоэмболии лёгочных артерий.
Подходы к использованию пероральных антикоагулянтов при раннем лечении стабильных больных и длительной вторичной профилактики тромбоза глубоких вен нижних конечностей и/или тромбоэмболии лёгочных артерий представлены на рис. 1. В рамках специально спланированных рандомизированных контролируемых исследований пероральные антикоагулянты прямого действия сопоставлялись со стандартным на то время подходом к лечению венозных тромбоэмболических осложнений — первоначальным парентеральным введением лечебных доз антикоагулянтов с переходом на антагонист витамина К. По совокупный данным пероральные антикоагулянты прямого действия сопоставимы с указанным подходом по эффективности и имеют преимущество по безопасности (табл. 5) [7—11].
При использовании пероральных антикоагулянтов прямого действия важно строго следовать режимам дозирования, изученным в рамках рандомизированных контролируемых клинических исследований (табл. 4). Так, при лечении венозных тромбоэмболических осложнений не предполагается снижения дозы препаратов этой группы у больных со сниженным клиренсом креатинина. Применение дабигатрана этексилата возможно, как минимум через 5 сут парентерального введения лечебных доз антикоагулянтов. У стабильных больных апиксабан и ривароксабан могут использоваться с первого дня лечения и в первые 7 (для апиксабана) или 21 (для ривароксабана) суток должны применяться более высокие дозы препаратов. Если больному уже было начало парентеральное введение антикоагулянтов, в ближайшие 48 ч можно перейти на апиксабан или ривароксабан.
Применение дабигатрана этексилата возможно, как минимум через 5 сут парентерального введения лечебных доз антикоагулянтов. У стабильных больных апиксабан и ривароксабан могут использоваться с первого дня лечения и в первые 7 (для апиксабана) или 21 (для ривароксабана) суток должны применяться более высокие дозы препаратов. Если больному уже было начало парентеральное введение антикоагулянтов, в ближайшие 48 ч можно перейти на апиксабан или ривароксабан.
Данные об изученности пероральных антикоагулянтов прямого действия при тромбозе глубоких вен и/или тромбоэмболии лёгочных артерий представлены в табл. 6. Так, в «регистрационных» клинических испытаниях пероральные антикоагулянты прямого действия не изучались у больных, которым проводилась тромболитическая терапия, эмболэктомия, имплантировался кава-фильтр, а также при известном наличии тяжёлых тромбофилий. Применение пероральных антикоагулянтов прямого действия во многих малоизученных клинических ситуациях активно изучается, но для расширения показаний и определённых клинических рекомендаций фактов пока недостаточно.
У больных со злокачественными новообразованиями и беременных методом выбора в лечении венозных тромбоэмболических осложнений остаётся длительное подкожное введение достаточно высоких доз низкомолекулярного гепарина. Этот подход также применим при невозможности использовать любые пероральные антикоагулянты.
Профилактика инсульта при неклапанной фибрилляции предсердий
Применение пероральных антикоагулянтов прямого действия можно рассматривать только у больных без механических протезов клапанов сердца и умеренного/тяжёлого митрального стеноза [1, 5].
Суждения о возможности использования пероральных антикоагулянтов прямого действия при другой патологии клапанов сердца, биологических протезах клапанов сердца, после клапан-сохраняющих операций на митральном клапане противоречивы. В частности, эксперты Европейского кардиологического общества не исключают такой возможности (за исключением первых 3—6 мес после имплантации биологических протезах клапанов сердца или клапан-сохраняющей операции на митральном клапане, когдаследует использовать антагонисты витамина К) [1].
Тем не менее, накопленный опыт применения пероральных антикоагулянтов прямого действия здесь очень невелик, что, как представляется, не даёт оснований для широкого применения препаратов этой группы у данной категории больных.
При неклапанной фибрилляции предсердий каждый из пероральных антикоагулянтов прямого действия сопоставлялся с варфарином в рамках специально спланированного рандомизированного контролируемого исследования [13—15]. В целом пероральные антикоагулянты прямого действия не уступали по эффективности варфарину и имели отдельные клинические преимуществ (как минимум более низкий риск возникновения внутричерепных кровотечений, включая геморрагический инсульт).
Вместе с тем, прямого сравнения препаратов из группы пероральных антикоагулянтов прямого действия не проводилось. Соответственно, с определённостью судить об их сравнительной эффективности и безопасности нельзя, и всё, что на сегодня известно — какие эффектов можно ожидать, если у той или иной категории больных вместо варфарина будет использован один из пероральных антикоагулянтов прямого действия (табл. 7). За неимением более определённых данных, для выбора перорального антикоагулянта в тех или иных клинических ситуациях обычно используют эти косвенные сведения.
7). За неимением более определённых данных, для выбора перорального антикоагулянта в тех или иных клинических ситуациях обычно используют эти косвенные сведения.
Ишемическая болезнь сердца
Низкая доза ривароксабана (2,5 мг 2 раза/сут) рекомендована для вторичной профилактики сосудистых осложнений как минимум в течение 1 года после перенесённого инфаркта миокарда у больных без инсульта в анамнезе, не имеющих высокого риска кровотечений и показаний к продлённому использованию более высоких доз антикоагулянтов [6, 16]. При этом ривароксабан добавляется к сочетанию ацетилсалициловой кислоты и клопидогрела в первую неделю лечения инфаркта миокарда у стабильных больных после отмены парентерального введения антикоагулянтов. В дальнейшем его применение может быть продолжено после отмены одного из антиагрегантов (вплоть до 2 лет после инфаркта миокарда).
В настоящее время господствует точка зрения, что у больных со стабильными проявлениями ИБС достаточно мототерапии любым пероральным антикоагулянтом [1, 5, 17]. При этом специально спланированных исследований по сравнению эффективности антагонистов витамина К и пероральных антикоагулянтов прямого действия по предотвращению тромботических осложнений коронарного атеросклероза нет, а представления об их сопоставимой эффективности основываются в основном на анализе частоты коронарных осложнений (о основном инфаркта миокарда) у больных с неклапанной фибрилляцией предсердий.
При этом специально спланированных исследований по сравнению эффективности антагонистов витамина К и пероральных антикоагулянтов прямого действия по предотвращению тромботических осложнений коронарного атеросклероза нет, а представления об их сопоставимой эффективности основываются в основном на анализе частоты коронарных осложнений (о основном инфаркта миокарда) у больных с неклапанной фибрилляцией предсердий.
У больных с неклапанной фибрилляцией предсердий современные версии клинических рекомендаций не делают различий между антагонистами витамина К и пероральными антикоагулянтами прямого действия при остром коронарном синдроме и/ или недавно перенёсших коронарное стентирование [1, 5, 6, 17]. Вместе с тем, данные сравнения антагонистов витамина К и пероральных антикоагулянтов прямого действия в дозах, рекомендованных для профилактики инсульта при неклапанной ФП, в составе многокомпонентной антитромботической терапии ограничены. Так, известны результаты применения варфарина и двух доз дабигатрана этексилата в сочетании с ацетилсалициловой кислотой и производным тиенопиридина в подгруппе из 812 больных в исследовании RE-LY [18]. Доза дабигатрана этексилата 110 мг 2 раза/сут выглядела здесь наиболее привлекательно — при сопоставимой с варфарином эффективности она обеспечивала меньшую частоту кровотечений. О возможностях использования более низких доз пероральных антикоагулянтов в составе комбинированной антитромботической терапии пока известно мало. Закончено только одно проспективное рандомизированное контролируемое исследование, включавшее больных, недавно перенёсших коронарное стентирование (в том числе при остром коронарном синдроме), с использованием ривароксабана в дозе 15 мг 1 раз/сут (и 10 мг 1 раз/сут у больных с клиренсом креатинина 30— 50 мг/ мин) в сочетании с блокатором P2Y12 рецептора тромбоцитов (преимущественно клопидогрелом) или дозы 2,5 мг 2 раза/сут в сочетании с ацетилсалициловой кислотой и блокатором P2Y12 рецептора тромбоцитов (преимущественно клопидогрелом) [19]. Эти сочетания оказались безопаснее тройной антитромботической терапии — сочетание варфарина с ацетилсалициловой кислотой и блокатором P2Y12 рецептора тромбоцитов (преимущественно клопидогрелом) — при сопоставимой частоте тромбоэмболических осложнений.
Доза дабигатрана этексилата 110 мг 2 раза/сут выглядела здесь наиболее привлекательно — при сопоставимой с варфарином эффективности она обеспечивала меньшую частоту кровотечений. О возможностях использования более низких доз пероральных антикоагулянтов в составе комбинированной антитромботической терапии пока известно мало. Закончено только одно проспективное рандомизированное контролируемое исследование, включавшее больных, недавно перенёсших коронарное стентирование (в том числе при остром коронарном синдроме), с использованием ривароксабана в дозе 15 мг 1 раз/сут (и 10 мг 1 раз/сут у больных с клиренсом креатинина 30— 50 мг/ мин) в сочетании с блокатором P2Y12 рецептора тромбоцитов (преимущественно клопидогрелом) или дозы 2,5 мг 2 раза/сут в сочетании с ацетилсалициловой кислотой и блокатором P2Y12 рецептора тромбоцитов (преимущественно клопидогрелом) [19]. Эти сочетания оказались безопаснее тройной антитромботической терапии — сочетание варфарина с ацетилсалициловой кислотой и блокатором P2Y12 рецептора тромбоцитов (преимущественно клопидогрелом) — при сопоставимой частоте тромбоэмболических осложнений. Однако из-за небольшого числа изученных больных (исследование было спланировано для сопоставления частоты серьезных кровотечений) с уверенностью судить о равной эффективности изученных подходов в профилактике тромботических осложнений коронарного атеросклероза и кардиоэмболических осложнений нельзя.
Однако из-за небольшого числа изученных больных (исследование было спланировано для сопоставления частоты серьезных кровотечений) с уверенностью судить о равной эффективности изученных подходов в профилактике тромботических осложнений коронарного атеросклероза и кардиоэмболических осложнений нельзя.
Ожидаются исследования с использованием апиксабана и дабигатрана этексилата, однако и они спланированы для сравнения безопасности, а не эффективности различных подходов к комбинированной антитромботической терапии.
Заключение
В настоящее время врачам доступно четыре пероральных антикоагулянта с разными механизмами действия. Каждый из них имеет особенности, связанные с несовпадающими фармакологическими свойствами, подходами к дозированию и изученностью в разных клинических ситуациях. Все это наряду с расширением возможностей индивидуализации лечения предъявляет повышенные требования к знаниям врача, поскольку для обоснованного выбора лекарственного средства необходимо учитывать известные результаты применения каждого из пероральных антикоагулянтов в похожих клинических ситуациях, официальные показания и противопоказания, возможные лекарственные взаимодействия, а также существующие клинические рекомендации по применению препаратов этой группы. В целом изученная область применения пероральных антикоагулянтов прямого действия не столь широка, как у антагонистов витамина К.
В целом изученная область применения пероральных антикоагулянтов прямого действия не столь широка, как у антагонистов витамина К.
Из-за большей простоты применения на практике существует тенденция к применению пероральных антикоагулянтов прямого действия за пределами накопленного систематизированного опыта, однако из-за сохраняющихся неясностей до появления новых фактов к подобной практике стоит относиться с крайней осторожностью.
1. Heidbuchel H., Verhamme P., Alings M., et al. Updated European Heart Rhythm Association Practical Guide on the use of non-vitamin K antagonist anticoagulants in patients with non-valvular atrial fibrillation. Europace. 2015; 17: 1467-1507.
2. Salmonson T., Dogné J.-M., Janssen H., et al. Non-vitamin-K oral anticoagulants and laboratory testing: now and in the future. Views from a workshop at the European Medicines Agency (EMA). EurHYPERLINK «https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5216197/» Heart J Cardiovasc HYPERLINK «https:// www.ncbi.nlm.nih.gov/pmc/articles/PMC5216197/»Pharmacother. 2017; 3: 42-47.
Views from a workshop at the European Medicines Agency (EMA). EurHYPERLINK «https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5216197/» Heart J Cardiovasc HYPERLINK «https:// www.ncbi.nlm.nih.gov/pmc/articles/PMC5216197/»Pharmacother. 2017; 3: 42-47.
3. Konstantinides S., Torbicki A., Agnelli G., et al. 2014 ESC Guidelines on the diagnosis and management of acute pulmonary embolism. The Task Force for the Diagnosis and Management of Acute Pulmonary Embolism of the European Society of Cardiology (ESC). Endorsed by the European Respiratory Society (ERS). Eur Heart J. 2014; 35: 3033-3069.
4. Kearon C., Akl E.A., Ornelas J., et al. Antithrombotic Therapy for VTE Disease. Chest Guideline and Expert Panel Report. Chest. 2016; 149: 315-352.
5. Kirchhof P., Benussi S., Kotecha D., et al. 2016 ESC Guidelines for the management of atrial fibrillation developed in collaboration with EACTS. The Task Force for the management of atrial fibrillation of the European Society of Cardiology (ESC). Developed with the special contribution of the European Heart Rhythm Association (EHRA) of the ESC. Endorsed by the European Stroke Organisation (ESO). Eur Heart J. 2016; 50: e1-e88.
Kirchhof P., Benussi S., Kotecha D., et al. 2016 ESC Guidelines for the management of atrial fibrillation developed in collaboration with EACTS. The Task Force for the management of atrial fibrillation of the European Society of Cardiology (ESC). Developed with the special contribution of the European Heart Rhythm Association (EHRA) of the ESC. Endorsed by the European Stroke Organisation (ESO). Eur Heart J. 2016; 50: e1-e88.
6. Roffi M., Patrono C., Collet J.P., et al. 2015 ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation: Task Force for the Management of Acute Coronary Syndromes in Patients Presenting without Persistent ST-Segment Elevation of the European Society of Cardiology (ESC). Eur Heart J. 2016; 37: 267-315.
7. Schulman S., Kearon C. , Kakkar A.K., et al., for the RE-COVER Study Group. Dabigatran versus Warfarin in the Treatment of Acute Venous Thromboembolism. N Engl J Med. 2009; 361: 2342-2352.
, Kakkar A.K., et al., for the RE-COVER Study Group. Dabigatran versus Warfarin in the Treatment of Acute Venous Thromboembolism. N Engl J Med. 2009; 361: 2342-2352.
8. Schulman S., Kakkar A.K., Goldhaber S.Z., et al., for the RE-COVER II trial investigators. Treatment of Acute Venous Thromboembolism with Dabigatran or Warfarin and Pooled Analysis. Circulation. 2014; 129: 764-772.
9. The EINSTEIN Investigators. Oral Rivaroxaban for Symptomatic Venous Thromboembolism. N Engl J Med. 2010; 363: 2499-2510.
10. The EINSTEIN-PE Investigators. Oral Rivaroxaban for the Treatment of Symptomatic Pulmonary Embolism. N Engl J Med. 2012; 366: 1287-1297.
11. Agnelli G., Buller H.R., Cohen A., et al., for the AMPLIFY Investigators. Oral Apixaban for the Treatment of Acute Venous Thromboembolism. N Engl J Med. 2013; 369: 799-808.
Agnelli G., Buller H.R., Cohen A., et al., for the AMPLIFY Investigators. Oral Apixaban for the Treatment of Acute Venous Thromboembolism. N Engl J Med. 2013; 369: 799-808.
12. Werth S., Bauersachs R., Gerlach H., Rabe E., et al. Superficial vein thrombosis treated for 45 days with rivaroxaban versus fondaparinux: rationale and design of the SURPRISE trial. J Thromb Thrombol. 2016; 42: 197-204.
13. Connolly S.J., Ezekowitz M.D., Yusuf S., et al., the RE-LY Steering Committee and Investigators. Dabigatran versus Warfarin in Patients with Atrial Fibrillation. N Engl J Med. 2009; 361: 1139-1151.
14. Granger C.B., Alexander J.H., McMurray J.J., et al., for the ARISTOTLE Committees and Investigators. Apixaban versus warfarin in patients with atrial fibrillation. N Engl J Med. 2011; 365: 981-992.
N Engl J Med. 2011; 365: 981-992.
15. Patel M.R., Mahaffey K.W., Garg J., et al., for the ROCKET-AF Investigators. Rivaroxaban versus warfarin in nonvalvular atrial fibrillation. N Engl J Med. 2011; 365: 883-891.
16. Mega J.L., BraunwaldHYPERLINK «http://www.ncbi.nlm.nih.gov/pubmed/?term=Braunwald%20E%5BAuthor%5D&cauthor=true&cauthor_uid=22077192» E., WiviottHYPERLINK «http://www.ncbi.nlm.nih.gov/pubmed/?term=Wiviott%20SD%5BAuthor%5D&cauthor=true&cauthor_uid=22077192» S.D., et al.; ATLAS ACS 2-TIMI 51 Investigators. Rivaroxaban in patients with a recent acute coronary syndrome. N HYPERLINK «http://www.ncbi.nlm.nih.gov/ pubmed/22077192»EnglHYPERLINK «http://www.ncbi.nlm.nih.gov/pubmed/22077192» J Med. 2012; 366: 9-19.
17. Lip G.Y., Windecker S., Huber K., et al. Management of antithrombotic therapy in atrial fibrillation patients presenting with acute coronary syndrome and/or undergoing percutaneous coronary or valve interventions: a joint consensus document of the European Society of Cardiology Working Group on Thrombosis, European Heart Rhythm Association (EHRA), European Association of Percutaneous Cardiovascular Interventions (EAPCI) and European Association of Acute Cardiac Care (ACCA) endorsed by the Heart Rhythm Society (HRS) and Asia-Pacific Heart Rhythm Society (APHRS). Eur Heart J. 2014; 35: 3155-3179.
Lip G.Y., Windecker S., Huber K., et al. Management of antithrombotic therapy in atrial fibrillation patients presenting with acute coronary syndrome and/or undergoing percutaneous coronary or valve interventions: a joint consensus document of the European Society of Cardiology Working Group on Thrombosis, European Heart Rhythm Association (EHRA), European Association of Percutaneous Cardiovascular Interventions (EAPCI) and European Association of Acute Cardiac Care (ACCA) endorsed by the Heart Rhythm Society (HRS) and Asia-Pacific Heart Rhythm Society (APHRS). Eur Heart J. 2014; 35: 3155-3179.
18. Dans A.L., Connolly S.J., Wallentin L., et al. Concomitant Use of Antiplatelet Therapy with Dabigatran or Warfarin in the Randomized Evaluation of Long-Term Anticoagulation Therapy (RE-LY) Trial. Circulation. 2013; 127: 634-640.
19. Gibson C.M., Mehran R., Bode C., et al. Prevention of Bleeding in Patients with Atrial Fibrillation Undergoing PCI. N Engl J Med. 2016; 375: 2423-2434.
Gibson C.M., Mehran R., Bode C., et al. Prevention of Bleeding in Patients with Atrial Fibrillation Undergoing PCI. N Engl J Med. 2016; 375: 2423-2434.
Что такое антикоагулянты? Показатель МНО
Дата публикации: .
Врач лабораторной диагностики
(заведующий клинико-
диагностической лабораторией)
Лавицкая Т.В.
Антикоагулянтами называют лекарственные препараты, воздействие которых на организм снижает свертываемость крови. Они предотвращают образование кровяных сгустков (тромбов).
Для предотвращения либо лечения тромботических осложнений бывает необходимо снизить свертываемость крови, т.е. заставить кровь сворачиваться несколько медленнее, чем в норме. Именно в таких случаях и применяют антикоагулянты.
Механизм действия антикоагулянтов:
Синтез целого ряда факторов свертывания крови связан с воздействием витамина К. Антикоагулянты нарушают связь витамина К с предшественниками факторов свертывания II,VII,IX и X, нарушая синтез нормальных конечных форм этих веществ в печени.
Антикоагулянты нарушают связь витамина К с предшественниками факторов свертывания II,VII,IX и X, нарушая синтез нормальных конечных форм этих веществ в печени.
Антикоагулянты, используемые в настоящее время.
В настоящее время существует целый ряд антикоагулянтов, выпускаемых в таблетках. Однако все больше специалистов назначают варфарин, малотоксичный и по длительности действия наиболее легко поддается лабораторному мониторингу. Варфарин блокирует в печени синтез витамина К зависимых факторов свертывания крови, а именно, фактора II,VII,IX, X и естественные антикоагулянты крови. Концентрация этих компонентов в крови снижается, процесс свертываемости замедляется. Начало противосвертывающего действия наблюдается через 36-72 часа от начала приема препарата с развитием максимального эффекта на 5-7 день от начала применения. После прекращения приема препарата восстановление активности витамин К-зависимых факторов свертывания крови происходит в течении 4-5 дней. Варфарин выводится из организма в виде неактивных метаболитов с желчью, которые реабсорбируются в ЖКТ и выделяются с мочой.
Варфарин выводится из организма в виде неактивных метаболитов с желчью, которые реабсорбируются в ЖКТ и выделяются с мочой.
Контроль уровня свертываемости при терапии варфарином.
Пациент, получающий терапию антикоагулянтами, постоянно балансирует между недостаточной дозой препарата, когда могут развиться тромботические осложнения, и избыточным снижением свертываемости, когда возрастает риск кровотечений. Безопасное пребывание в пределах приемлемого «коридора» свертываемости требует тщательного и регулярного контроля свертываемости. Контролируемым во всем мире параметром в настоящее время избран показатель МНО (Международное нормализованное отношение, INR). Он отражает время формирования сгустка крови (протромбиновое время) с поправкой на чувствительность реактива (тромбопластина), используемого в конкретной лаборатории. При подборе терапии контроль свертывания проводится несколько раз в неделю. По достижении показателей, приемлемых в данной ситуации, проводят регулярный, в среднем, каждые 2-4 недели, лабораторный контроль.
Уровень свертываемости может колебаться даже при стабильной дозе препарата. Восприимчивость организма к действию антикоагулянтов зависит от многих факторов: особенности питания, физической активности, сопутствующих болезней, функционального состояния печени и почек, сопутствующей терапии.
Контроль свертываемости рекомендуется делать чаще:
1.Когда меняется сопутствующая терапия
2.При простудном или любом другом заболевании
3.При смене климата
4.При смене привычной диеты
5.При смене привычного образа жизни
Показания к терапии варфарином:
|
Показания |
Значение МНО |
|---|---|
|
Профилактика и лечение венозных тромбоэмболий |
2,5 (2,0 – 3,0) |
|
Лечение тромбоэмболии легочной артерии |
|
|
Профилактика системных тромбоэмболий при мерцательной аритмии, пороках сердца |
|
|
Профилактика системных тромбоэмболий при механических протезах клапанов сердца: |
2,5 (2,0 – 3,0) |
|
— двустворчатые клапаны в аортальной позиции; |
|
|
— двустворчатые и одностворчатые клапаны в митральной позиции; |
3,0(2,5 – 3,5) |
|
— и мерцательной аритмии |
3,0(2,5 – 3,5) |
|
— и дополнительных факторах риска |
3,0(2,5 – 3,5) |
|
Профилактика системных тромбоэмболий при биопротезах клапанов сердца, остром переднем Q-инфаркте миокарда |
2,5 (2,0 – 3,0) |
|
Вторичная профилактика инфаркта миокарда |
|
|
Критическая ишемия нижних конечностей, трофические язвы |
|
|
Профилактика тромбозов при антифосфолипидном синдроме |
3,0(2,5 – 3,5) |
|
Профилактика тромбозов на фоне химиотерапии IV стадии рака молочной железы |
1,6 (1,3 – 1,9) |
|
Первичная профилактика инфаркта миокарда у лиц высокого риска ишемической болезни сердца. |
Порядок подбора дозы варфарина
Пациенты, принимающие антикоагулянты, должны вести дневник, в который они вносят дозу приема варфарина, уровень МНО, дату определения МНО. В большинстве случаев начальная доза варфарина составляет 5 мг/сут. В дальнейшем дозу варфарина врач подбирает в зависимости от МНО, которое следует после приема двух или трех начальных доз препарата. В последующем МНО необходимо определять ежедневно до получения стабильных терапевтических значений показателя, затем 2-3 раза в неделю на протяжении 1-2 недель. После достижения стабильных терапевтических значений, МНО следует определять не реже , чем каждые 4 недели (более частая оценка целесообразна у больных со значительными колебаниями показателя).Если требуется коррекция (увеличение или уменьшение) дозы препарата, следует повторить цикл более частого определения МНО, пока снова не будут достигнуты стабильные значения показателя.
КОНТРОЛЬ МНО:
Производится в лаборатории утром натощак. Собирается кровь из вены. Достоверный результат может быть получен в случае, если анализ производится в ближайшее время после забора материала, т.к. с течением времени в образце крови начинает формироваться тромб и истинное количество факторов свертывания снижается.
Важно, чтобы Вы осознали , что выход за пределы «коридора» как в ту, так и в другую сторону очень опасен.
Если свертываемость будет выше определенного Вам предела, растет риск тромбозов. Если свертываемость падает ниже Вашего предела, повышается риск кровотечений. Полная суточная доза варфарина должна приниматься в один прием, в одно и то же время. Препарат принимается внутрь. При необходимости таблетку или её часть можно разжевать и запить водой.
Нет двух одинаковых людей, предписанная именно Вам доза зависит от вашего заболевания и от реакции вашего организма на препарат.
Сообщите всем врачам, стоматологам, фармацевтам и другим медицинским работникам, которые оказывают Вам помощь, о том, что Вы принимаете антикоагулянты. Не принимайте аспирин или препараты, содержащие аспирин, не посоветовавшись с врачом. Употребление лекарств этой группы совместно с антикоагулянтами может вызвать кровотечение. Обсудите с лечащим врачом, какой препарат Вы можете принимать в качестве обезболивающего.
Не принимайте аспирин или препараты, содержащие аспирин, не посоветовавшись с врачом. Употребление лекарств этой группы совместно с антикоагулянтами может вызвать кровотечение. Обсудите с лечащим врачом, какой препарат Вы можете принимать в качестве обезболивающего.
НЕ СЛЕДУЕТ:
- самостоятельно вносить изменения в назначения, сделанные врачом;
- изменять продолжительность лечения без указания врача;
- принимать какие-либо дополнительные лекарства , не посоветовавшись с врачом;
- планировать длительные путешествия без предварительной консультации врача.
Диета: При приеме антикоагулянтов какой-либо специальной диеты обычно не рекомендуется. Однако нужно учитывать, что изменение поступления с пищей витамина К может изменить действие препарата. Не стоит исключать продукты, содержащие витамин К, из рациона, но рекомендуется потреблять их в постоянном количестве. Алкоголь может влиять на показатели свертываемости. Малые дозы, вероятно, не нанесут вреда, но в больших дозах и при резкой смене режима потребления он значительно повышает риск кровотечения. Если Вы беременны, планируете беременность или кормите грудью, обсудите это с вашим лечащим врачом! Прием варфарина может отрицательно сказаться на развитии ребенка, поэтому во время беременности, потребуется переход на другие препраты.
Алкоголь может влиять на показатели свертываемости. Малые дозы, вероятно, не нанесут вреда, но в больших дозах и при резкой смене режима потребления он значительно повышает риск кровотечения. Если Вы беременны, планируете беременность или кормите грудью, обсудите это с вашим лечащим врачом! Прием варфарина может отрицательно сказаться на развитии ребенка, поэтому во время беременности, потребуется переход на другие препраты.
Сопутствующие медицинские процедуры
Перед любой медицинской процедурой обязательно проинформируйте врача о том, что Вы принимаете антикоагулянты, и строго следуйте его рекомендациям. Накануне процедуры обязателен контроль уровня свертываемости крови. При некоторых стоматологических процедурах (пломбировка, чистка канала, снятие зубного камня, установка коронок и мостов) при свертываемости в пределах индивидуального коридора изменение схемы терапии не требуется. Перед удалением зуба может потребоваться некоторое снижение доз принимаемого препарата.
При крупных хирургических вмешательствах может потребоваться временная отмена варфарина, но она возможна только в стационаре, под контролем врача. Перед планируемой хирургической операцией препарат отменяется не менее чем за 3 дня или пациент переводится на уколы гепарина/низкомолекулярных гепаринов.
Возможные осложнения терапии антикоагулянтами.
Основным побочным эффектом терапии оральными антикоагулянтами являются кровотечения, которые могут проявляться в форме длительных кровотечений из ран и порезов, носовых кровотечений, появления синяков на теле, изменения цвета мочи (розовый или красный) и кала (черный цвет, появление примеси крови) и др. Эти осложнения возникают редко, но могут быть очень опасными. Риск развития осложнений значительно повышается, если МНО выходит за рамки индивидуального «коридора». Таким образом, Ваши усилия должны быть направлены на поддержание свертываемости крови в границах Вашего «коридора».
Симптомы о появлении которых нужно немедленно сообщить врачу
- черная окраска стула
- розовый или красный цвет мочи
- рвотные массы, напоминающие «кофейную гущу»
- легко возникающие без видимой причины синяки и припухлости на теле
- кровотечения из носа
- обильные кровотечения из десен(особенно заметно при чистке зубов)
- длительные кровотечения из мелких ран и порезов
А также:
- появление отдышки, сердцебиения, боли в груди
- головокружение, затруднение речи
- нарушение зрения
- онемение или нарушение движений одной или нескольких конечностей
- резкое похолодание, боль в конечности
- боли в животе
- резкое нарастание массы тела
- отеки нижних конечностей
Заключение
Лечение варфарином способно сделать Вашу жизнь длительной и полноценной. Однако успех терапии во многом зависит именно от Вас. Точное следование рекомендациям Вашего лечащего врача и регулярный контроль уровня свертываемости крови обеспечат долговременный эффект лечения и сведут к минимуму вероятность осложнений.
Однако успех терапии во многом зависит именно от Вас. Точное следование рекомендациям Вашего лечащего врача и регулярный контроль уровня свертываемости крови обеспечат долговременный эффект лечения и сведут к минимуму вероятность осложнений.
synlab: Антикоагулянты
Антикоагулянты – это препараты, которые снижают свертываемость крови. Их назначают для профилактики и лечения мерцательной аритмии, тромбозов/тромбоэмболий, при пороках сердца и искусственных клапанах, и других состояниях.
Лабораторный мониторинг
Регулярное лабораторное обследование рекомендовано для контроля за безопасностью лечения. Обследование может включать в себя контроль за такими показателями как коагулограмма, общий и биохимический анализ крови, агрегатограмма и др. Перечень тестов и частоту обследования врач назначает в индивидуальном порядке.
Как избежать развития осложнений?
Наиболее частым побочным действием любого антикоагулянта является кровотечение. Следуйте простым рекомендациям:
Следуйте простым рекомендациям:
-обязательно информируйте врача о том, что Вы принимаете антикоагулянты.
-если у Вас возникли признаки явного кровотечения (боли в животе, жидкий черный стул, черная рвота), либо уровень гемоглобина снизился более чем на 10 г/л от предыдущего значения, срочно свяжитесь с врачом.
-если у Вас бывают носовые кровотечения, стали появляться «спонтанные» синяки, потемнел цвет мочи, появилось незначительное количество крови в кале, то необходимо проинформировать лечащего врача.
-перед проведением любых инвазивных вмешательств (операции, ангиография, урологические процедуры, удаление зубов) информируйте врача о том, что Вы принимаете антикоагулянты.
Избегайте внутримышечных инъекций на фоне действия антикоагулянтов (часто осложняются большими и долго заживающими гематомами). Внутривенное и подкожное введение лекарств (в т.ч. при инсулинотерапии) безопасно.
-не принимайте витамины и биологически активные добавки без консультации с врачом. Некоторые вещества растительного происхождения (зверобой, Гинко Билоба, дягиль, сабельник и др.) могут повышать чувствительность к антикоагулянтам и тем самым спровоцировать развитие кровотечения.
Некоторые вещества растительного происхождения (зверобой, Гинко Билоба, дягиль, сабельник и др.) могут повышать чувствительность к антикоагулянтам и тем самым спровоцировать развитие кровотечения.
-воздержитесь от употребления алкоголя из-за его влияния на безопасность лечения.
-кровоточивость десен, может быть обусловлена явлениями пародонтоза и не связана с истинным побочным действием препарата. Проконсультируйтесь со стоматологом, он поможет Вам выбрать правильную зубную пасту и более мягкую зубную щетку.
-если после бритья на фоне терапии антикоагулянтами у Вас отмечается повышенная кровоточивость, то используйте электробритву.
-остерегайтесь травм и соблюдайте технику безопасности. Если ранение/травма все же произошли, и у Вас развилось кровотечение, то срочно обратитесь к врачу за хирургической помощью.
Рекомендации подготовлены Кабаевой Екатериной Николаевной врачом-гематологом высшей квалификационной категории, доцентом кафедры клинической гематологии и трасфузиологии, кандидатом медицинских наук. Екатерина Николаевна принимает в филиале по адресу г. Минск, ул. Уманская, 54. Предварительная запись: (017) 220-49-23, (017) 220-49-25, (029) 518-63-73, (029) 390-00-28
Екатерина Николаевна принимает в филиале по адресу г. Минск, ул. Уманская, 54. Предварительная запись: (017) 220-49-23, (017) 220-49-25, (029) 518-63-73, (029) 390-00-28
сравнительная характеристика риска кровотечений и стоимости лечения
Первоначальный опыт в применении новых пероральных антикоагулянтов вдохновил целый ряд исследований, посвященных определению соотношения риск/польза, а также размеров денежных затрат на замещение варфарина этими новыми препаратами.
В конце марта в Американском колледже кардиологии на стендовой сессии исследователи представили два раздельных опыта применения дабигатрана в разных центрах США, существенно отличающихся друг от друга по результатам.
В одном докладе сообщалось, что у пациентов, перешедшие с применения варфарина на дабигатран, более высокая частота кровотечений, чем в исследовании RE-LY, но меньшая частота диспепсий. В другом исследовании частота кровотечений и диспепсий оказалась меньше, чем в RE-LY.
В первом исследовании под руководством доктора Valay Parikh (Staten Island University Hospital, NY) было проанализировано 2200 пациентов, принимающих антикоагулянты. Из них 89 пациентов перешли с применения варфарина на дабигатран в дозе 150 мг. Ученые сравнивали данные этих 89 человек, принимающих дабигатран, с результатами, полученными RE-LY , и обнаружили гораздо более высокую частоту кровотечений и более низкую частоту диспепсий, не смотря на то, что в RE-LY пациенты были моложе и имели более низкую сумму баллов по шкале CHADS2.
Доктор Valay Parikh отметил: «Это просто обсервационное исследование, мы не знаем подробностей каждого пациента, может быть, есть факторы, которые могли повлиять на результаты, но я думаю, что нам нужно больше исследований для выявления пациентов с высоким риском кровотечений».
Сравнение применения дабигатрана у пациентов Staten Island University Hospital с исследованием RE-LY.
Результаты | Staten Island University Hospital (%) | RE-LY (%)
| р |
Большие кровотечения | 8.98 | 3.11 | |
Диспепсия | 6.74 | 11.3 | 0.05 |
Во втором исследовании под руководством доктора Archana Rajdev (Danbury Hospital, CT) наблюдалось 188 пациентов, принимающих дабигатран. Из них 79% изначально принимали варфарин. Средний возраст пациентов составил 72 года (немного выше, чем в RE-LY), сумма баллов по шкале CHADS2 у них была выше, чем в исследовании RE-LY, т.е. пациенты имели более высокий риск развития инсульта. Несмотря на эти факторы, частота кровотечений оказалась меньше, чем в исследовании RE-LY.
Из них 79% изначально принимали варфарин. Средний возраст пациентов составил 72 года (немного выше, чем в RE-LY), сумма баллов по шкале CHADS2 у них была выше, чем в исследовании RE-LY, т.е. пациенты имели более высокий риск развития инсульта. Несмотря на эти факторы, частота кровотечений оказалась меньше, чем в исследовании RE-LY.
Сравнение применения дабигатрана у пациентов Danbury Hospital с исследованием RE-LY.
Результаты | Danbury Hospital (%) | RE-LY (%)
|
Большие кровотечения | 1.59 | 3.11 |
Малые кровотечения | 10. | 14.84 |
Внутричерепное кровотечение | 0 | 0.3 |
Инсульт | 0 | 1.11 |
Доктор Rajdev пришла к выводу, что ее результаты были «очень обнадеживающими». Она отметила, что у двух из девяти пациентов на 75 мг дабигатрана было кровотечение, и оба эти больные находились на дронедароне. «Если пациент пожилого возраста принимает дронедарон и имеет высокий уровень креатинина крови, я бы не стала добавлять дабигатран даже в дозе 75 мг»,- сказала Rajdev.
На вопрос, почему существует такая разница с опытом Staten Island, Rajdev предложила, что многое зависит от тактики лечащего врача. «Мы были очень осторожны. Мы наблюдали за уровнем креатинина и анализом крови каждые три месяца. Я думаю, что препарат безопасный при условии его правильного использования».
«Мы были очень осторожны. Мы наблюдали за уровнем креатинина и анализом крови каждые три месяца. Я думаю, что препарат безопасный при условии его правильного использования».
Экономическая выгода Ривароксабана?
В другом докладе оценивалась экономическая выгода лечения ривароксабаном по сравнению с варфарином. Стоимость использование ривароксабана 205$ в месяц по данным исследования ROCKET-AF. Группа во главе с доктором Soyon Lee (University of Connecticut School of Pharmacy, Storrs) оценила общую стоимость жизни 65-летнего пациента с фибрилляцией предсердий в 94 456 $ на лечении ривароксабаном против 88 544$ на лечении варфарином. Они подсчитали, что лечение ривароксабаном было связано с дополнительным 0,22 годами жизни с поправкой на её качество (QALY) по сравнению с варфарином, давая дополнительные соотношение экономической эффективности (ICER) в размере 26 873$. “Коэффициент эффективности дополнительных затрат ниже 50 000$ считается рентабельным”,- отметил Soyon Lee.
Сокращение расходов на медицинское обслуживание.
Второе, связанное с расходами, исследование показало, что использование любого из трех новых антикоагулянтов будет связано с сокращением расходов на медицинское обслуживание с точки зрения клинической картины и риска кровотечений.
Исследователи во главе с доктором Steve Deitelzweig (Ochsner Clinical Foundation, New Orleans, LA) оценили затраты США за один год лечения клинических событий и кровотечений у больных с фибрилляцией предсердий. Они подсчитали медицинские расходы, связанные с каждым из новых лекарственных препаратов и варфарином, исходя из абсолютного риска, определенного для каждого события в трех основных клинических исследованиях новых лекарств. Анализ, однако, не включал в себя стоимость лекарств и мониторинг расходов.
Их результаты показали, что апиксабан экономически наиболее выгодный, дабигатран на втором месте, ривароксабан на третьем.
Результаты | Варфарин | Дабигатран 150 мг | Ривароксабан | Апиксабан |
Ишемический инсульт | 490 | 373 | 461 | 451 |
Геморрагический инсульт | 225 | 59 | 133 | 115 |
Тромбоэмболия | 27 | 17 | 6 | 23 |
Инфаркт миокарда | 292 | 371 | 237 | 257 |
ТЭЛА/тромбозы глубоких вен | 13 | 21 | 11 | 10 |
Большие кровотечения | 998 | 1030 | 1106 | 715 |
Клинически значимые не основные кровотечения | 25 | 23 | 26 | 17 |
Малые кровотечения | 13 | 12 | 15 | 9 |
Стоимость | 2084 | 1905 | 1995 | 1599 |
Экономия по сравнению с варфарином | — | 179 | 89 | 485 |
«пить нельзя навредить»?.
 Открытый Белгород
Открытый БелгородЧто такое антикоагулянты?
Для нормального обмена веществ в организме человека должна сохраняться жидкая составляющая крови, чтобы она не сворачивалась и нормально протекала по всем, даже самым мелким сосудам. Для этого у нас внутри гармонично сосуществуют две физиологические системы, противодействующие друг другу: свёртывающая и противосвёртывающая.
Первая срабатывает при любых кровотечениях, в том числе при травматических, для их прекращения. Противосвёртывающая система помогает удерживать жидкое состояние крови для физиологического обмена веществ в тканях. Когда при определённых патологических процессах в организме имеется замедление скорости кровотока, например, в расширенных венах или полостях сердца, или существует внутреннее повреждение сосудистой стенки, возникает риск образования тромбов.
Антикоагулянты — это химические вещества, которые снижают возможность тромбообразования. Основная их задача — преодолеть преимущество свёртывающей системы и искусственным путём блокировать определённые факторы свёртывания крови. Так достигается необходимый баланс в организме для его полноценного функционирования.
Основная их задача — преодолеть преимущество свёртывающей системы и искусственным путём блокировать определённые факторы свёртывания крови. Так достигается необходимый баланс в организме для его полноценного функционирования.
«В обычной нашей жизни они используются при заболеваниях венозной системы, артериальной системы, при клапанных пороках сердца, при воспалительных изменениях в органах, при массивном нестабильном атеросклерозе: в крупных артериях, в том числе и сосудах сердца, которые предполагают возможное образование тромбов», — поясняет заведующий отделением неотложной кардиологии Белгородской областной клинической больницы Святителя Иоасафа Белгородского Сергей Константинов.
Однако врач сразу предостерегает: здоровому человеку принимать эти препараты бессмысленно, потому что повышается риск возможных кровотечений.
Фото: пресс-служба Белгородской областной клинической больницы Святителя Иоасафа«Это любые кровотечения: подкожные, желудочно-кишечные, почечные при мочекаменной болезни, вплоть до кровоизлияния в мозг, которые могут быть и фатальными», — уточняет Константинов.

Что такое антикоагулянты? | Лечение и побочные эффекты
Антикоагулянты — это лекарства, которые предотвращают свертывание крови так же быстро и эффективно, как обычно. Некоторые называют антикоагулянты антикоагулянтами. Однако кровь на самом деле не становится тоньше — просто она не так легко свертывается, пока вы принимаете антикоагулянт.
Антикоагулянты используются для лечения и предотвращения образования тромбов в кровеносных сосудах. Сгустки крови могут блокировать кровеносные сосуды (артерию или вену).При закупорке артерии кровь и кислород не попадают в какую-либо часть вашего тела (например, в часть сердца, головного мозга или легких). Ткань, поступающая из закупоренной артерии, повреждается или умирает, что приводит к серьезным проблемам, таким как инсульт или сердечный приступ. Сгусток крови в большой вене, такой как сгусток в вене ноги — тромбоз глубоких вен (ТГВ), может привести к серьезным проблемам. Например, это может привести к образованию сгустка, который перемещается из вены ноги в легкие (тромбоэмболия легочной артерии). Антикоагулянты также используются для предотвращения образования тромбов — наиболее частым заболеванием при этом является фибрилляция предсердий (ФП).
Ткань, поступающая из закупоренной артерии, повреждается или умирает, что приводит к серьезным проблемам, таким как инсульт или сердечный приступ. Сгусток крови в большой вене, такой как сгусток в вене ноги — тромбоз глубоких вен (ТГВ), может привести к серьезным проблемам. Например, это может привести к образованию сгустка, который перемещается из вены ноги в легкие (тромбоэмболия легочной артерии). Антикоагулянты также используются для предотвращения образования тромбов — наиболее частым заболеванием при этом является фибрилляция предсердий (ФП).
Любой человек, получивший травму головы во время приема любого антикоагулянта, должен немедленно отправиться в больницу для компьютерной томографии, которая должна быть выполнена в течение восьми часов после травмы, даже если нет других проблем.
Как и почему свертывается кровь?
В течение нескольких секунд после разрезания кровеносного сосуда поврежденная ткань приводит к тому, что крошечные клетки крови (тромбоциты) становятся липкими и слипаются вокруг разреза. Эти активированные тромбоциты и поврежденные ткани выделяют химические вещества, которые вступают в реакцию с другими химическими веществами и белками в крови, называемые факторами свертывания крови.Существует 13 известных факторов свертывания крови, которые называются римскими числами — от фактора I до фактора XIII. Рядом с порезом быстро происходит сложный каскад химических реакций с участием этих факторов свертывания.
Эти активированные тромбоциты и поврежденные ткани выделяют химические вещества, которые вступают в реакцию с другими химическими веществами и белками в крови, называемые факторами свертывания крови.Существует 13 известных факторов свертывания крови, которые называются римскими числами — от фактора I до фактора XIII. Рядом с порезом быстро происходит сложный каскад химических реакций с участием этих факторов свертывания.
Заключительный этап этого каскада химических реакций — преобразование фактора I (также называемого фибриногеном — растворимым белком) в тонкие нити твердого белка, называемого фибрином. Нити фибрина образуют сеть и улавливают клетки крови и тромбоциты, которые образуют твердый сгусток.
Если в кровеносном сосуде образуется сгусток крови, это может вызвать серьезные проблемы.Итак, в крови также есть химические вещества, предотвращающие образование сгустков, и химические вещества, растворяющие сгустки. Существует баланс между образованием и предотвращением образования тромбов. Обычно, если кровеносный сосуд не поврежден или не разрезан, баланс склоняется в пользу предотвращения образования сгустков внутри кровеносных сосудов. Однако иногда внутри кровеносного сосуда образуется сгусток, который не был поврежден или разрезан.
Обычно, если кровеносный сосуд не поврежден или не разрезан, баланс склоняется в пользу предотвращения образования сгустков внутри кровеносных сосудов. Однако иногда внутри кровеносного сосуда образуется сгусток, который не был поврежден или разрезан.
Как действуют антикоагулянты?
Антикоагулянты влияют на химические вещества, необходимые для образования сгустков или факторов свертывания.
Варфарин, аценокумарол и фениндион блокируют действие витамина К, который необходим для выработки некоторых факторов свертывания, описанных ранее. Блокирование витамина К предотвращает легкое образование тромбов, увеличивая время, необходимое для образования фибрина. Обычно эти лекарства полностью подействуют через два-три дня.
Дабигатран, апиксабан, эдоксабан и ривароксабан препятствуют действию химического вещества крови, называемого тромбином, что, в свою очередь, предотвращает образование фибрина из фибриногена.Дабигатран связывается с тромбином. Апиксабан и ривароксабан останавливают образование тромбина. Все четыре лекарства действуют быстро — в течение двух-четырех часов.
Все четыре лекарства действуют быстро — в течение двух-четырех часов.
Когда используются антикоагулянты?
Антикоагулянты назначаются, если у вас уже есть сгусток крови, наиболее частой причиной которого является тромбоз глубоких вен (ТГВ) и / или сгусток в легком, называемый тромбоэмболом легочной артерии (ТЭЛА). в этих случаях они предотвращают увеличение сгустка. Другая причина, по которой их используют, — это риск образования тромба (профилактика).Примеры людей, которые подвержены риску образования тромба, включают любого, у кого есть:
Каковы возможные побочные эффекты?
При приеме антикоагулянтов существует ряд возможных побочных эффектов, и перечислить их все здесь невозможно. Однако основным побочным эффектом всех антикоагулянтов является кровотечение. Людям, принимающим варфарин, аценокумарол и фениндион, необходимо регулярно сдавать анализы крови, чтобы определить, насколько быстро кровь сворачивается. Полный список возможных побочных эффектов и предостережений см. В листовке, прилагаемой к вашей конкретной торговой марке.
В листовке, прилагаемой к вашей конкретной торговой марке.
Эти лекарства иногда вступают в реакцию с другими лекарствами, которые вы можете принимать. Поэтому убедитесь, что ваш врач знает о любых других лекарствах, которые вы принимаете, в том числе о тех, которые вы купили, а не прописали.
Что, если у меня начнется кровотечение во время приема антикоагулянта?
Одним из признаков того, что вы принимаете слишком много антикоагулянта, является то, что у вас может появиться кровотечение или синяк. Кроме того, в случае кровотечения оно может не прекратиться так быстро, как обычно. Если во время приема антикоагулянта возникает какой-либо из следующих серьезных побочных эффектов кровотечения, вам следует срочно обратиться к врачу и сделать анализ крови:
- Прохождение крови в моче или стуле (фекалии). Примечание : кровь в фекалиях может быть ярко-красной. Но если у вас кровотечение из желудка или тонкой кишки, ваши фекалии могут стать черными или сливовыми.
 Это называется мелаена. Если у вас мелаена, вам следует немедленно обратиться за медицинской помощью.
Это называется мелаена. Если у вас мелаена, вам следует немедленно обратиться за медицинской помощью. - Сильное менструальное кровотечение или другое обильное вагинальное кровотечение (у женщин).
- Сильный синяк.
- Продолжительные носовые кровотечения (продолжительностью более 10 минут).
- Кровь в твоей больной (рвоте).
- Кашель с кровью.
- Если вы порезались или у вас возникло другое кровотечение, вам следует как можно скорее обратиться за медицинской помощью, если кровотечение не остановится так быстро, как вы ожидали.
Что еще мне следует знать при приеме антикоагулянта?
Любой человек, получивший травму головы во время приема любого антикоагулянта, должен немедленно отправиться в больницу для компьютерной томографии, которая должна быть выполнена в течение восьми часов после травмы, даже если нет других проблем.
Еще несколько важных моментов, которые следует учитывать:
- Если вы проходите какое-либо лечение, вы всегда должны сообщать лечащему врачу, что вы принимаете антикоагулянт.
 Важно, чтобы они знали, что вам может потребоваться больше времени, чтобы остановить кровотечение.
Важно, чтобы они знали, что вам может потребоваться больше времени, чтобы остановить кровотечение. - Если вы принимаете варфарин, вы всегда должны иметь при себе желтую брошюру о лечении антикоагулянтами, которую вам выдадут. Это в случае неотложной ситуации, когда врачу нужно знать, что вы принимаете варфарин и в какой дозе.
- Если вам предстоит операция или инвазивный тест, вам может потребоваться временно прекратить прием антикоагулянта.
- Сообщите стоматологу, что вы принимаете антикоагулянт. Большинство стоматологических операций не связано с риском неконтролируемого кровотечения.Однако для удаления зубов и хирургического вмешательства вам может потребоваться временно прекратить прием антикоагулянта.
- Вам следует ограничить количество алкоголя, которое вы пьете, максимум одной или двумя дозами в любой день и никогда не злоупотреблять алкоголем.
- В идеале старайтесь избегать занятий, которые могут вызвать ссадины, синяки или порезы (например, контактные виды спорта).
 Даже работа в саду, шитье и т. Д. Может подвергнуть вас риску порезов. Соблюдайте осторожность и используйте защитные средства, например, подходящие садовые перчатки при работе в саду.
Даже работа в саду, шитье и т. Д. Может подвергнуть вас риску порезов. Соблюдайте осторожность и используйте защитные средства, например, подходящие садовые перчатки при работе в саду. - Будьте особенно осторожны при чистке зубов или бритье, чтобы избежать порезов и кровоточивости десен.Рассмотрите возможность использования мягкой зубной щетки и электрической бритвы.
- Старайтесь избегать укусов насекомых. Используйте репеллент при контакте с насекомыми.
Кто не может принимать антикоагулянт?
Вы не можете принимать антикоагулянт, если:
- Беременны.
- У меня язва желудка.
- Кровоизлияние в мозг (геморрагический инсульт).
- Примите определенные лекарства, которые могут влиять на действие вашего антикоагулянта.
- У вас сильное кровотечение, которое не лечится.
- Собираетесь на операцию, где у вас может быть сильное кровотечение.
- У вас очень высокое кровяное давление.
- У вас сильно снижена функция почек — это только для дабигатрана.

Полный список людей, которые не могут принимать антикоагулянты, см. В листовке, прилагаемой к лекарству.
Как пользоваться схемой желтых карточек
Если вы считаете, что у вас есть побочный эффект от приема одного из ваших лекарств, вы можете сообщить об этом в схеме желтых карточек.Вы можете сделать это онлайн по адресу www.mhra.gov.uk/yellowcard.
Схема желтой карточки используется для информирования фармацевтов, врачей и медсестер о любых новых побочных эффектах, которые могут вызвать лекарства или любые другие медицинские продукты. Если вы хотите сообщить о побочном эффекте, вам необходимо предоставить основную информацию о:
- Побочном эффекте.
- Название лекарства, которое, по вашему мнению, вызвало его.
- Человек, у которого был побочный эффект.
- Ваши контактные данные как докладчика о побочном эффекте.
Будет полезно иметь при себе лекарство и / или прилагаемую к нему листовку, пока вы заполняете отчет.
Какие типы антикоагулянтов?
Антикоагулянты — это лекарства, которые помогают предотвратить сгущение или свертывание крови. Ваше тело должно иметь возможность свертываться, чтобы заживлять раны внутри и снаружи вашего тела. Но ненужные сгустки могут вызвать проблемы, которые могут быть опасными для жизни. Те, что попадают в мозг, могут вызвать инсульт; к сердцу, остановка сердца; а в легкие — тромбоэмболия легочной артерии.
Антикоагулянты, хотя их иногда называют «разжижителями крови», на самом деле не разжижают кровь. Они просто прерывают естественный процесс свертывания крови в организме. Различные лекарства действуют на разные части этого процесса свертывания крови.
Существует три основных типа антикоагулянтов:
- Антагонисты витамина К
- Прямые пероральные антикоагулянты (DOAC)
- Низкомолекулярные гепарины (НМГ)
Каждый тип работает по-своему, чтобы предотвратить ненужные тромбы.
Антагонисты витамина К Антикоагулянты
Витамин К способствует свертыванию крови. Вы получаете его из зеленых листовых овощей, таких как брокколи и шпинат, а также из-за действия бактерий в кишечнике. «Антагонисты» витамина К, такие как варфарин, не позволяют печени перерабатывать витамин К в «факторы», которые обычно помогают свертывать кровь. Это сдерживает свертывание крови.
Вы получаете его из зеленых листовых овощей, таких как брокколи и шпинат, а также из-за действия бактерий в кишечнике. «Антагонисты» витамина К, такие как варфарин, не позволяют печени перерабатывать витамин К в «факторы», которые обычно помогают свертывать кровь. Это сдерживает свертывание крови.
Продолжение
Если вы принимаете этот тип лекарств, важно, чтобы количество витамина К в вашем рационе было достаточно постоянным, чтобы врач мог рассчитывать правильную дозу варфарина изо дня в день и из недели в неделю.Вы сдадите анализы крови, чтобы врач мог отследить влияние вашей дозы и диеты. Ваш врач, скорее всего, будет использовать международный тест на соотношение, или INR, чтобы проверить, насколько хорошо ваша кровь может свертываться.
Одним из потенциальных преимуществ этого типа антикоагулянта является то, что его легче, чем другие, отменить в случае внезапного кровотечения в результате травмы или неотложной операции.
Прямые пероральные антикоагулянты (DOAC)
DOAC действуют быстрее, чем антагонисты витамина К, которые существуют дольше. DOAC также могут быть более предсказуемыми. Таким образом, вам может не потребоваться сдавать анализы крови и внимательно следить за тем, сколько витамина К вы едите и пьете. С другой стороны, эти препараты, как правило, действуют в течение более коротких периодов времени, поэтому вам может потребоваться принимать их два раза в день, по сравнению с одним разом в день для других антикоагулянтов.
DOAC также могут быть более предсказуемыми. Таким образом, вам может не потребоваться сдавать анализы крови и внимательно следить за тем, сколько витамина К вы едите и пьете. С другой стороны, эти препараты, как правило, действуют в течение более коротких периодов времени, поэтому вам может потребоваться принимать их два раза в день, по сравнению с одним разом в день для других антикоагулянтов.
Продолжение
DOAC включают:
Прямые ингибиторы тромбина: Эти препараты препятствуют использованию вашим организмом тромбина, ключевого фермента, который помогает свертывать кровь. Хотя обычно его вводят под кожу, вы можете принимать его в форме таблеток как дабигатран (прадакса).
Прямые ингибиторы фактора Ха: Этот тип антикоагулянта останавливает действие фактора Ха в процессе свертывания крови должным образом. Эти лекарства, которые выпускаются в форме таблеток, включают апиксабан (Eliquis), бетриксабан (Bevyxxa), эдоксабан (Lixiana, Savaysa) и ривароксабан (Xarelto).
Антикоагулянты с низким молекулярным весом гепарина (НМГ)
Эти препараты могут быть известны как далтепарин (фрагмин) или эноксапарин (ловенокс).
По сравнению с обычным нефракционированным гепарином (UFH), который обычно используется в больницах, LMWH более предсказуем и действует дольше, что означает, что вашему врачу не нужно отслеживать его эффекты так же внимательно, как с другими антикоагулянтами, такими как варфарин и UFH.
Врачи назначают фиксированную дозу в зависимости от массы тела. Вы вводите это лекарство под кожу.
НМГ часто используются как переход к долгосрочному использованию пероральных антикоагулянтов, таких как варфарин. Некоторое время вы можете принимать и то, и другое, поскольку ваш врач внимательно следит за тем, как вы делаете эти лекарства. Затем, как только уровень варфарина в крови станет достаточно высоким, вы прекращаете введение НМГ.
Сообщите своему врачу о любых нестероидных противовоспалительных средствах (НПВП), которые вы принимаете, поскольку они могут повысить риск кровотечения, если вы также принимаете гепарин.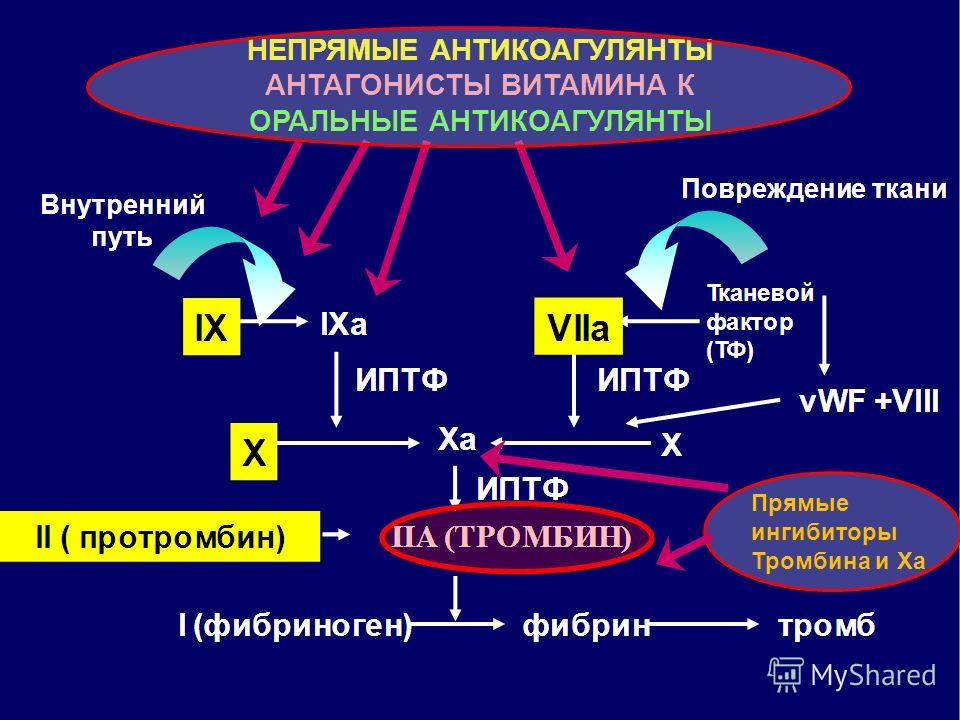 НПВП являются болеутоляющими, включая аспирин, ибупрофен и напроксен.
НПВП являются болеутоляющими, включая аспирин, ибупрофен и напроксен.
Антикоагулянты
US Pharm. 2015; 40 (2): 17-18.
Лекарства, предотвращающие образование тромбовАнтикоагулянтные препараты используются для предотвращения образования тромбов в артериях или венах или предотвращения роста существующих тромбов. Хотя антикоагулянты иногда называют разжижителями крови , на самом деле они не разжижают кровь.Задача антикоагулянтов — способствовать плавному току крови и предотвращать свертывание кровеносных сосудов. Эти препараты используются для предотвращения сердечных приступов, инсультов и образования тромбов в венах ног (тромбоз глубоких вен) или легких (эмболия легочной артерии) у людей с высоким риском развития этих закупорок. Сгустки могут блокировать приток крови к сердечной мышце (приводя к сердечному приступу) или к мозгу (приводя к инсульту).
Выписан пациентам с высоким риском образования тромбов Есть несколько видов антикоагулянтов. Основные типы — варфарин, гепарины, ингибиторы фактора Ха и ингибиторы тромбина. Эти агенты действуют по-разному, препятствуя свертыванию крови. Они не разрушают уже образовавшиеся тромбы, но предотвращают образование или рост новых тромбов.
Основные типы — варфарин, гепарины, ингибиторы фактора Ха и ингибиторы тромбина. Эти агенты действуют по-разному, препятствуя свертыванию крови. Они не разрушают уже образовавшиеся тромбы, но предотвращают образование или рост новых тромбов.
Пациенты, которым прописаны антикоагулянты, включают пациентов с сердечными заболеваниями, проблемами со свертыванием крови, инсультами в анамнезе, недавними операциями, закупоркой кровеносных сосудов или воспалением, которые нельзя вылечить с помощью других методов лечения.
Введение антикоагулянтов Антикоагулянты вводятся перорально или в виде инъекций. Большинство инъекционных форм вводятся в больнице. Тип назначаемого антикоагулянта зависит от предотвращаемого состояния. Пероральные антикоагулянты используются для предотвращения образования тромбов у пациентов с заменой сердечного клапана, фибрилляцией предсердий или другими сердечными заболеваниями, а также у пациентов с флебитом (воспалением вены). Инъекционные антикоагулянты часто используются для предотвращения образования тромбов до или после серьезной операции, такой как замена колена или бедра.
Инъекционные антикоагулянты часто используются для предотвращения образования тромбов до или после серьезной операции, такой как замена колена или бедра.
Антикоагулянты являются сильнодействующими лекарствами, и за их дозировкой необходимо внимательно следить. Если дозировка слишком высока, может возникнуть кровотечение, но если дозировка слишком низкая, могут образоваться тромбы. Пациентам, длительно принимающим антикоагулянты, необходимо регулярно сдавать анализ крови на протромбиновое время (ПВ). Тест PT измеряет значение времени свертывания, которое указывает, следует ли корректировать дозировку антикоагулянта. Однако для некоторых новых типов антикоагулянтов частые анализы крови не требуются.
Побочные эффекты Общие побочные эффекты антикоагулянтов включают расстройство желудка, потерю аппетита, вздутие живота и диарею. Если доза слишком высока, может появиться кровь в моче, стуле или вокруг десен, или могут возникнуть частые носовые кровотечения. Об этих побочных эффектах, а также о появлении синяков, темного стула, зуда или крапивницы, рвоты с кровью или боли в спине следует немедленно сообщать врачу.
Об этих побочных эффектах, а также о появлении синяков, темного стула, зуда или крапивницы, рвоты с кровью или боли в спине следует немедленно сообщать врачу.
Многие продукты и лекарства могут усиливать или уменьшать действие антикоагулянтов, особенно варфарина.Пациентам следует знать о продуктах, которые могут влиять на действие антикоагулянтов, и избегать их частого или большого количества. Однако более новые агенты имеют меньше диетических ограничений. Пациенты должны сообщить своему фармацевту и врачам, что они принимают антикоагулянт. Перед некоторыми медицинскими и стоматологическими процедурами у пациентов, принимающих антикоагулянты, необходимо соблюдать меры предосторожности. Многие широко используемые рецептурные и безрецептурные лекарства, такие как антибиотики и обезболивающие, могут влиять на действие антикоагулянтов.Витамин К, витамин Е, рыбий жир, растительные продукты, курение и алкоголь также могут влиять на антикоагулянтную активность.
Правильное использование Антикоагулянты — сильнодействующие лекарства, и их следует принимать точно в соответствии с указаниями. Каждый раз при заполнении рецепта на антикоагулянт фармацевт должен проверять правильность дозировки таблеток. Антикоагулянты следует принимать каждый день в одно и то же время, и пациенты должны понимать, что делать, если они пропустили прием.Фирменные и генерические формы пероральных антикоагулянтов не всегда идентичны по своему действию, особенно в разных странах. По этой причине чрезвычайно важно иметь при себе запас антикоагулянтов при поездке за границу.
Каждый раз при заполнении рецепта на антикоагулянт фармацевт должен проверять правильность дозировки таблеток. Антикоагулянты следует принимать каждый день в одно и то же время, и пациенты должны понимать, что делать, если они пропустили прием.Фирменные и генерические формы пероральных антикоагулянтов не всегда идентичны по своему действию, особенно в разных странах. По этой причине чрезвычайно важно иметь при себе запас антикоагулянтов при поездке за границу.
Антикоагулянтов | Техасский институт сердца
Почему мне нужно принимать антикоагулянт?
- Эти лекарства снижают риск сердечного приступа, инсульта и закупорки артерий и вен, предотвращая образование или рост сгустков крови (тромбов).Однако антикоагулянты не могут разрушить уже образовавшиеся тромбы.
- Ваш врач может назначить антикоагулянт, если вам заменили сердечный клапан, или если у вас фибрилляция предсердий, флебит, застойная сердечная недостаточность или, в некоторых случаях, если вы страдаете ожирением.

Как действуют антикоагулянты?
- Хотя антикоагулянты называют разжижителями крови, эти лекарства на самом деле не разжижают вашу кровь. Вместо этого они уменьшают способность крови к свертыванию.Снижение свертываемости предотвращает образование и закупорку кровеносных сосудов меньшим количеством вредных сгустков крови.
- Пероральные антикоагулянты выпускаются в форме таблеток, которые вы проглатываете. Примечание: Другие более мощные антикоагулянты, такие как гепарин , необходимо вводить иглой в кровоток. Эти виды антикоагулянтов дадут вам в больнице, где за вами будут внимательно следить на предмет осложнений. Вам может быть прописана форма гепарина (называемая низкомолекулярным гепарином), которую вы должны принимать дома под наблюдением врача.
Сколько мне взять?
Существуют разные виды антикоагулянтов. Количество лекарства, которое вам нужно принять, может варьироваться. Поговорите со своим врачом или фармацевтом для получения дополнительной информации о том, как и когда принимать это лекарство.
Поговорите со своим врачом или фармацевтом для получения дополнительной информации о том, как и когда принимать это лекарство.
Что делать, если я принимаю другие лекарства?
Другие лекарства, которые вы можете принимать, могут усиливать или уменьшать действие антикоагулянтов. Эти эффекты называются взаимодействием . Обязательно рассказывайте своему врачу обо всех принимаемых вами лекарствах, витаминах или травяных добавках, чтобы он или она могли рассказать вам о любых взаимодействиях.
Ниже перечислены категории лекарств, которые могут усиливать или уменьшать действие антикоагулянтов. Поскольку в каждой категории существует так много видов лекарств, не все лекарства перечислены по названию. Расскажите своему врачу обо всех лекарствах, которые вы принимаете, даже если их нет в списке ниже.
- Аспирин
- Ацетаминофен (например, Тайленол, Экседрин)
- Ибупрофен (например, мотрин, адвил, нуприн)
- Кетопрофен (например, Орудис, Орудис КТ)
- Напроксен (e.
 г., Алеве)
г., Алеве) - Лекарства для лечения нерегулярного сердцебиения (антиаритмические)
- Антациды
- Кортикостероиды или другие препараты, подобные кортизону
- Антидепрессанты
- Антигистаминные препараты
- Добавки кальция и витамина К
- Снотворное
- Некоторые антибиотики
- Некоторые лекарства, применяемые для лечения судорог
- Лекарства, применяемые для лечения сверхактивной щитовидной железы
- Некоторые противогрибковые препараты
При приеме антикоагулянтов также следует избегать курения и употребления алкоголя.Также следите за своим питанием. Большие дозы витамина К (содержащийся в рыбе, печени и шпинате, капусте, цветной капусте, брюссельской капусте и других зеленых листовых овощах) могут уменьшить действие лекарства. Это не означает, что вам следует прекратить есть эти продукты, просто будьте осторожны, чтобы не есть их слишком много.
Вам следует регулярно сдавать кровь на анализ, чтобы врачи могли контролировать свертываемость крови.
Что еще я должен сказать своему врачу?
Поговорите со своим врачом о своей истории болезни, прежде чем начинать прием антикоагулянта.Риски приема лекарства необходимо сопоставить с его пользой. Вот несколько вещей, которые следует учитывать, если вы и ваш врач решаете, следует ли вам принимать это лекарство.
- У вас аллергия на пищевые продукты или красители.
- Вы думаете о беременности, беременны или кормите ребенка грудью.
- Вам больше 60 лет. У молодых людей, как правило, меньше проблем при приеме антикоагулянтов.
- У вас аневризма.
- Вы недавно перенесли операцию, или вам предстоит операция в ближайшие 2 месяца (включая стоматологическую операцию).
- У вас был инсульт или транзиторная ишемическая атака (ТИА или «мини-инсульт»), или у вас в анамнезе было кровотечение в головной мозг.
- У вас язва желудка или другие проблемы с желудком.
- У вас высокое кровяное давление.

- У вас заболевание почек или печени.
- У вас заболевание щитовидной железы.
- У вас рак.
- У вас диабет.
- У вас высокий уровень холестерина.
- У вас гемофилия или другие проблемы с кровотечением.
- Вы недавно упали или ударились головой.
- У вас порезы или открытые раны.
- Ваши менструальные периоды обильные или длятся долго.
- Вы занимаетесь спортом или занимаетесь другими делами, которые могут привести к кровотечению или синякам.
Каковы побочные эффекты?
Иногда лекарство вызывает нежелательные эффекты. Они называются побочными эффектами . Здесь перечислены не все побочные эффекты антикоагулянтов. Если вы чувствуете эти или любые другие эффекты, вам следует проконсультироваться с врачом.
Общие побочные эффекты:
- Вздутие живота и газы
- Диарея
- Расстройство желудка или рвота
- Чувствую себя менее голодным
Менее частые побочные эффекты:
- Кашель или рвота с кровью
- Темные табуреты
- Кожная сыпь, крапивница или зуд
- Боль в горле
- Выпадение волос
- Синяки чаще
- Боль в спине
- Лихорадка, озноб или слабость
- Пожелтение кожи или глаз (желтуха)
Редкие побочные эффекты:
- Головная боль
- Головокружение
- Одышка
- Язвы во рту или кровоточивость десен
- Пурпурная окраска пальцев рук и ног
Опять же, немедленно сообщите своему врачу, если у вас есть какие-либо из этих побочных эффектов. Не прекращайте принимать лекарство, пока врач не скажет вам об этом. Если вы прекратите принимать лекарство, не посоветовавшись с врачом, ваше состояние может ухудшиться.
Не прекращайте принимать лекарство, пока врач не скажет вам об этом. Если вы прекратите принимать лекарство, не посоветовавшись с врачом, ваше состояние может ухудшиться.
Safemedication.com
Потребительский сайт Американского общества фармацевтов систем здравоохранения, который предоставляет информацию обо всех типах лекарств, а также советы по их правильному использованию. Функция поиска на сайте позволяет пользователям искать лекарства по марке или универсальному названию.
Информация в этом разделе Лекарства от сердечно-сосудистых заболеваний была взята из ряда источников.Он предназначен для предоставления вам информации об определенных лекарствах, но не охватывает всех возможных применений, предупреждений, побочных эффектов или взаимодействий с другими лекарствами и витаминами или травяными добавками. Эта информация не должна использоваться как медицинский совет для решения индивидуальных проблем. Пожалуйста, проконсультируйтесь со своим врачом и / или фармацевтом для получения инструкций по рецепту.
Антикоагулянты (разбавители крови) и врожденные пороки сердца
Многим людям с врожденными пороками сердца необходимо принимать антикоагулянты (* антикоагулянты).Общие причины для этого типа лечения включают замену сердечного клапана, нарушения сердечного ритма или предшествующие сложные операции, такие как операция Фонтана. Разжижающие кровь лекарства замедляют свертывание крови, предотвращая такие осложнения, как образование тромбов на искусственных клапанах, закупорка клапана и сгустки крови, попадающие в мозг и вызывающие инсульт.
Антикоагулянты обычно принимают внутрь. В некоторых случаях они вводятся в вену (внутривенно) или путем инъекции непосредственно под кожу (подкожно).
Кровотечение может быть осложнением приема этих лекарств. Сообщите своему врачу, если у вас легко начнутся синяки или вы заметите необычное кровотечение в любом месте, включая десны или носовое кровотечение.
Пероральные препараты
В основном это аспирин или клопидогрель (плавикс) и варфарин (кумадин). Эти лекарства уменьшают тенденцию к свертыванию, нарушая работу тромбоцитов или блокируя выработку организмом веществ свертывания. Ваш кардиолог решит, какой из них вам подходит.
Аспирин, как правило, вызывает меньше кровотечений, чем клопидогрель или варфарин, но он может недостаточно блокировать свертывание крови. Это также может вызвать расстройство желудка.
Клопидогрель не требует регулярного контроля анализа крови, но влияет на функцию тромбоцитов и время кровотечения на срок до 7–10 дней. Возможно, вам придется избегать плановых стоматологических операций и плановых операций во время приема аспирина или клопидогреля из-за риска кровотечения.
Варфарин увеличивает риск серьезных кровотечений, даже если доза находится на рекомендуемом уровне.При приеме варфарина требуется тщательный и регулярный контроль уровня разжижения крови путем тестирования.
Если вы принимаете варфарин, вам может потребоваться ограничить некоторые физические нагрузки, чтобы снизить вероятность получения травмы, особенно травмы головы.
Использование варфарина во время беременности также может вызвать пороки развития у будущего ребенка, поэтому обсудите риски, связанные с разжижителями крови, со своим врачом , прежде чем вы забеременеете.
Внутривенные лекарства
Внутривенный гепарин быстро разжижает кровь.Когда его останавливают, эффект также быстро проходит. Пероральные антикоагулянты обладают более длительным действием, поэтому, если вам требуется плановая операция (включая стоматологическую операцию), возможно, придется прекратить прием этих лекарств и начать внутривенное или подкожное введение гепарина короткого действия в больнице до операции, часто называемой «мостиковой». Ваш врач примет решение о необходимости наложения мостовидного протеза в зависимости от состояния вашего сердца.
Лекарства для подкожного введения
Есть два разжижающих кровь препарата: гепарин и низкомолекулярный гепарин (Ловенокс).Оба препарата можно вводить непосредственно под кожу (подкожно). Иногда это делается, если это требуется в течение более длительного периода времени (например, во время беременности) и устраняет необходимость в долгосрочной внутривенной линии. Ваш кардиолог определит, какой тип разжижающих кровь препаратов вам лучше всего подходит.
Мониторинг лекарств
Если вы принимаете варфарин, ваш врач будет регулярно контролировать уровень свертывания крови, чтобы убедиться в правильности дозировки. Значение, называемое INR (международное нормализованное отношение), определяет, насколько быстро ваша кровь свертывается.Ваша дозировка варфарина будет тщательно скорректирована для поддержания уровня МНО, соответствующего состоянию вашего сердца. Вы должны принимать лекарство точно в соответствии с предписаниями. Вы также должны регулярно сдавать анализ крови в соответствии с предписаниями врача. Если вам нужен гепарин или низкомолекулярный гепарин, также необходимы анализы крови, чтобы проверить правильность дозы.
Лекарства и диетические взаимодействия с варфарином
Многие лекарства, отпускаемые без рецепта или по рецепту, могут взаимодействовать с варфарином и изменять ваш INR, что может быть опасным.Эти лекарства включают большинство антибиотиков, несколько обезболивающих (например, нестероидные противовоспалительные препараты) и лекарства от кислотного рефлюкса, такие как циметидин (тагамет).
Если вы принимаете варфарин и начинаете принимать новые лекарства по рецепту или без рецепта, посоветуйтесь со своим врачом. Важно определить, может ли это повлиять на МНО и нужно ли вам чаще анализировать кровь.
В общем, избегайте аспирина, когда вас лечат варфарином. Если у вас механический сердечный клапан, к варфарину можно добавить аспирин в низких дозах, чтобы предотвратить образование тромбов.Обсудите это со своим кардиологом.
Некоторые продукты также влияют на то, как ваш организм перерабатывает варфарин. Ваш кардиолог обсудит продукты, которых следует избегать или регулярно есть во время приема варфарина. Если вы принимаете варфарин, всегда спрашивайте своего врача о своей диете и перед приемом любых других лекарств, включая витамины и растительные препараты. Узнайте больше о варфарине.
Антикоагулянты при беременности
Женщины, которым требуется антикоагулянтная терапия и которые забеременели, должны соблюдать особые меры предосторожности.Варфарин представляет значительный риск для плода, особенно в первом триместре. Многие женщины, принимающие варфарин, переходят на гепарин в течение первых недель беременности. Некоторые из них могут продолжать принимать гепарин на протяжении всей беременности и родов. Другим можно снова начать прием варфарина в середине беременности, а затем снова переключить на гепарин для родов.
Очень важно обсудить лечение антикоагулянтами во время беременности с кардиологом и акушером. Уход должен быть индивидуальным для каждой женщины.
Какие лекарства из класса антикоагулянтов используются при лечении легочной эмболии (ПЭ)?
Amesquita M, Cocchi MN, Donnino MW. Легочная эмболия, проявляющаяся как боль в боку: серия случаев. J Emerg Med . 2009 26 марта. [Medline].
Carrascosa MF, Batán AM, Novo MF. Делирий и тромбоэмболия легочной артерии у пожилых людей. Mayo Clin Proc . 2009. 84 (1): 91-2. [Медлайн]. [Полный текст].
Tapson VF.Острая тромбоэмболия легочной артерии. N Engl J Med . 2008 6 марта. 358 (10): 1037-52. [Медлайн].
[Руководство] Казим А., Сноу В., Барри П., Хорнбейк Э. Р., Родник Дж. Э., Тоболик Т. и др. Текущий диагноз венозной тромбоэмболии в первичной медико-санитарной помощи: руководство по клинической практике Американской академии семейных врачей и Американского колледжа врачей. Энн Фам Мед . 2007 янв-фев. 5 (1): 57-62. [Медлайн]. [Полный текст].
[Рекомендации] Guyatt GH, Akl EA, Crowther M, Gutterman DD, Schuünemann HJ, Группа американских врачей-терапевтов по антитромботической терапии и профилактике тромбозов.Краткое содержание: Антитромботическая терапия и профилактика тромбозов, 9-е изд: Руководства по клинической практике Американского колледжа грудных врачей. Сундук . 2012 Февраль 141 (2 доп.): 7С-47С. [Медлайн].
Озсу С., Озтуна Ф, Бюльбюль Й и др. Роль факторов риска в поздней диагностике тромбоэмболии легочной артерии. Am J Emerg Med . 2011 29 января (1): 26-32. [Медлайн].
Kline JA, Runyon MS. Легочная эмболия и тромбоз глубоких вен.В: Marx JA, Hockenberger RS, Walls RM, eds. Концепции и клиническая практика неотложной медицины Розена . 6-е изд. 1368–1382. Том 2:
Бойден EA. Сегментарная анатомия легких: изучение структур сегментарных бронхов и связанных с ними легочных сосудов . Нью-Йорк, штат Нью-Йорк: Макгроу-Хилл; 1955 г .:. 23-32.
Митчелл Р.Н., Кумар В. Нарушения гемодинамики, тромбоз и шок. В: Kumar V, Cotran RS, Robbins SL, eds. Основная патология . 6-е изд. Филадельфия, Пенсильвания: У. Б. Сондерс; 1997 г .:. 60-80.
Wharton LR, Пирсон JW. JAMA. Незначительные формы тромбоэмболии легочной артерии после абдоминальных операций .
Малек Дж., Роджерс Р., Куфера Дж., Хиршон Дж. М.. Венозная тромбоэмболия у ВИЧ-инфицированного пациента. Am J Emerg Med . 2011 29 марта (3): 278-82. [Медлайн].
Geerts WH, Code KI, Jay RM, Chen E, Szalai JP.Проспективное исследование венозной тромбоэмболии после обширной травмы. N Engl J Med . 1994 15 декабря. 331 (24): 1601-6. [Медлайн].
van den Heuvel-Eibrink MM, Lankhorst B, Egeler RM, Corel LJ, Kollen WJ. Внезапная смерть из-за тромбоэмболии легочной артерии как симптом опухоли почек. Рак крови у детей . 2008 май. 50 (5): 1062-4. [Медлайн].
Arzt M, Luigart R, Schum C, Lüthje L, Stein A, Koper I, et al. Нарушение дыхания во сне при тромбозе глубоких вен и острой тромбоэмболии легочной артерии. Eur Respir J . 2012 Октябрь 40 (4): 919-24. [Медлайн].
Stein PD, Beemath A, Matta F, Weg JG, Yusen RD, Hales CA и др. Клиническая характеристика пациентов с острой тромбоэмболией легочной артерии: данные PIOPED II. Am J Med . 2007 Октябрь 120 (10): 871-9. [Медлайн]. [Полный текст].
Дэвид М., Эндрю М. Венозные тромбоэмболические осложнения у детей. J Педиатр . 1993 сентябрь 123 (3): 337-46. [Медлайн].
Biss TT, Brandão LR, Kahr WH, Chan AK, Williams S.Клинические особенности и исходы тромбоэмболии легочной артерии у детей. Br J Haematol . 2008 Сентябрь 142 (5): 808-18. [Медлайн].
Nuss R, Hays T, Chudgar U, Manco-Johnson M. Антифосфолипидные антитела и аномалии регуляторных белков свертывания крови у детей с тромбоэмболией легочной артерии. J Педиатр Hematol Oncol . 1997 май-июнь. 19 (3): 202-7. [Медлайн].
Dollery CM. Легочная эмболия при парентеральном питании. Арка Дис Детский .1996 Февраль 74 (2): 95-8. [Медлайн]. [Полный текст].
Хорландер К.Т., Маннино Д.М., Липер К.В. Смертность от легочной эмболии в Соединенных Штатах, 1979–1998 годы: анализ с использованием данных о смертности от нескольких причин. Arch Intern Med . 28 июля 2003 г. 163 (14): 1711-7. [Медлайн].
Burge AJ, Freeman KD, Klapper PJ, Haramati LB. Повышенная диагностика тромбоэмболии легочной артерии без соответствующего снижения смертности в эпоху КТ. Клин Радиол .2008 апр. 63 (4): 381-6. [Медлайн].
DeMonaco NA, Dang Q, Kapoor WN, Ragni MV. Заболеваемость тромбоэмболией легочной артерии увеличивается с использованием спиральной компьютерной томографии. Am J Med . 2008 июль 121 (7): 611-7. [Медлайн]. [Полный текст].
Сильверштейн, доктор медицины, Хейт Дж. А., Мор Д. Н., Петтерсон Т. М., О’Фаллон В. М., Мелтон Л. Дж. 3-й. Тенденции частоты тромбоза глубоких вен и тромбоэмболии легочной артерии: 25-летнее популяционное исследование. Arch Intern Med .1998 23 марта. 158 (6): 585-93. [Медлайн].
Heit JA. Эпидемиология венозной тромбоэмболии в обществе. Артериосклерный тромб Vasc Biol . 2008 марта, 28 (3): 370-2. [Медлайн]. [Полный текст].
Сандлер Д.А., Мартин Дж. Ф. Тромбоэмболия легочной артерии у пациентов больниц, подтвержденная аутопсией: достаточно ли мы выявляем тромбоз глубоких вен? J R Soc Med . 1989 апр. 82 (4): 203-5. [Медлайн]. [Полный текст].
Коцакис А., Кук Д., Гриффит Л., Антон Н., Массикотт П., МакФарланд К. и др.Клинически значимая венозная тромбоэмболия в педиатрической реанимации: канадское исследование. J Crit Care . 2005 Декабрь 20 (4): 373-80. [Медлайн].
Ван Оммен Ч., Петерс М. Острая тромбоэмболия легочной артерии в детстве. Тромб Рес . 2006. 118 (1): 13-25. [Медлайн].
Kabrhel C, Varraso R, Goldhaber SZ, Rimm E, Camargo CA Jr. Отсутствие физической активности и идиопатическая легочная эмболия у женщин: проспективное исследование. BMJ .2011 г. 4 июля. 343: d3867. [Медлайн].
Schneider D, Lilienfeld DE, Im W. Эпидемиология тромбоэмболии легочной артерии: расовые различия в заболеваемости и летальности в стационаре. J Natl Med Assoc . 2006 декабрь 98 (12): 1967-72. [Медлайн]. [Полный текст].
Meyer G, Planquette B, Sanchez O. Отдаленный исход легочной эмболии. Curr Opin Hematol . 2008 15 сентября (5): 499-503. [Медлайн].
Бернштейн Д, Купи С, Шенберг СК.Тромбоэмболия легочной артерии у подростков. Ам Дж. Дис Детский . 1986 июл.140 (7): 667-71. [Медлайн].
Эванс Д.А., Уилмотт Р.В. Легочная эмболия у детей. Педиатрическая клиника North Am . 1994 июн 41 (3): 569-84. [Медлайн].
Rajpurkar M, Warrier I, Chitlur M, Sabo C, Frey MJ, Hollon W. и др. Тромбоэмболия легочной артерии — опыт единой детской больницы. Тромб Рес . 2007. 119 (6): 699-703. [Медлайн].
Куклина Е.В., Мейкл С.Ф., Джеймисон Д.Д., Уайтман М.К., Барфилд В.Д., Хиллис С.Д. и др.Тяжелая акушерская заболеваемость в США: 1998-2005 гг. Акушерский гинекол . 2009 февраль 113 (2, часть 1): 293-9. [Медлайн]. [Полный текст].
Уорсли Д.Ф., Алави А. Всесторонний анализ результатов исследования PIOPED. Проспективное исследование диагностического исследования легочной эмболии. Дж. Nucl Med . 1995 Декабрь 36 (12): 2380-7. [Медлайн].
Cavallazzi R, Nair A, Vasu T, Marik PE. Натрийуретические пептиды при острой тромбоэмболии легочной артерии: систематический обзор. Intensive Care Med . 2008 декабрь 34 (12): 2147-56. [Медлайн].
Alonso-Martínez JL, Urbieta-Echezarreta M, Anniccherico-Sánchez FJ, Abínzano-Guillén ML, Garcia-Sanchotena JL. N-концевой натрийуретический пептид про-B-типа предсказывает бремя тромбоэмболии легочной артерии. Am J Med Sci . 2009 Февраль 337 (2): 88-92. [Медлайн].
Ванни С., Вивиани Дж., Байони М., Пепе Дж., Назериан П., Соччи Ф. и др. Прогностическое значение уровней лактата в плазме у пациентов с острой тромбоэмболией легочной артерии: исследование исходов лактата тромбоэмболии. Энн Эмерг Мед . 2013 Март 61 (3): 330-8. [Медлайн].
Goldhaber SZ, Visani L, De Rosa M. Острая тромбоэмболия легочной артерии: клинические результаты в Международном совместном реестре легочной эмболии (ICOPER). Ланцет . 1999 24 апреля. 353 (9162): 1386-9. [Медлайн].
Дерево KE. Большая легочная эмболия: обзор патофизиологического подхода к золотому часу гемодинамически значимой легочной эмболии. Сундук .2002 г., 121 (3): 877-905. [Медлайн].
Kucher N, Rossi E, De Rosa M, Goldhaber SZ. Массивная тромбоэмболия легочной артерии. Тираж . 2006 31 января, 113 (4): 577-82. [Медлайн].
[Рекомендации] Konstantinides SV, Torbicki A, Agnelli G, et al. Руководство ESC 2014 г. по диагностике и лечению острой тромбоэмболии легочной артерии. Eur Heart J . 2014 14 ноября. 35 (43): 3033-69, 3069a-3069k. [Медлайн].
Ведовати М.К., Бекаттини С., Аньелли Г., Камфуйзен П.В., Масотти Л., Прущик П. и др.МУЛЬТИДЕТЕКТОРНАЯ КОМПЬЮТЕРНАЯ ТОМОГРАФИЯ ОСТРОЙ ЭМБОЛИЗМЫ ЛЕГКИ: ЭМБОЛИЧЕСКОЕ БРЕМЯ И КЛИНИЧЕСКИЙ ИСХОД. Сундук . 2012 г. 24 мая. [Medline].
Restrepo CS, Artunduaga M, Carrillo JA, Rivera AL, Ojeda P, Martinez-Jimenez S, et al. Силиконовая тромбоэмболия легочной артерии: отчет о 10 случаях и обзор литературы. J Comput Assist Tomogr . 2009 март-апрель. 33 (2): 233-7. [Медлайн].
Вичинский Е.П., Ноймайр Л.Д., Эрлз А.Н., Уильямс Р., Леннетт Е.Т., Дин Д. и др.Причины и исходы острого грудного синдрома при серповидно-клеточной анемии. Национальная группа по изучению острого синдрома грудной клетки. N Engl J Med . 2000, 22 июня. 342 (25): 1855-65. [Медлайн].
Douma RA, Mos IC, Erkens PM, Nizet TA, Durian MF, Hovens MM, et al. Выполнение 4 правил принятия клинических решений в диагностическом управлении острой тромбоэмболией легочной артерии: проспективное когортное исследование. Энн Интерн Мед. . 7 июня 2011 г. 154 (11): 709-18. [Медлайн].
Stein PD, Hull RD, Patel KC, Olson RE, Ghali WA, Brant R и др.D-димер для исключения острого венозного тромбоза и тромбоэмболии легочной артерии: систематический обзор. Энн Интерн Мед. . 2004, 20 апреля. 140 (8): 589-602. [Медлайн].
Кеарон С., Гинзберг Дж. С., Дукетис Дж., Турпи АГ, Бейтс С. М., Ли А. Ю. и др. Оценка D-димера в диагностике легочной эмболии: рандомизированное исследование. Энн Интерн Мед. . 6 июня 2006 г. 144 (11): 812-21. [Медлайн].
Geersing GJ, Erkens PM, Lucassen WA, Büller HR, Cate HT, Hoes AW и др.Безопасное исключение тромбоэмболии легочной артерии с использованием правила Уэллса и качественного тестирования D-димера в первичной медико-санитарной помощи: проспективное когортное исследование. BMJ . 4 октября 2012 г. 345: e6564. [Медлайн]. [Полный текст].
Константинидес С. Клиническая практика. Острая тромбоэмболия легочной артерии. N Engl J Med . 2008 25 декабря. 359 (26): 2804-13. [Медлайн].
Kline JA, Hogg MM, Courtney DM, Miller CD, Jones AE, Smithline HA, et al. D-димер и выдыхаемый CO2 / O2 для выявления сегментарной тромбоэмболии легочной артерии у пациентов с умеренным риском. Am J Respir Crit Care Med . 2010 сен 1. 182 (5): 669-75. [Медлайн]. [Полный текст].
Turedi S, Gunduz A, Mentese A, Topbas M, Karahan SC, Yeniocak S, et al. Значение альбумина, модифицированного ишемией, по сравнению с d-димером в диагностике тромбоэмболии легочной артерии. Respir Res . 30 мая 2008 г. 9:49. [Медлайн]. [Полный текст].
Tick LW, Nijkeuter M, Kramer MH, Hovens MM, Büller HR, Leebeek FW и др. Высокий уровень D-димера увеличивает вероятность тромбоэмболии легочной артерии. Дж. Медицинский работник . 2008 Август 264 (2): 195-200. [Медлайн].
Мейер Т, Биндер Л, Хруска Н, Люте Х, Бухвальд AB. Повышение сердечного тропонина I при острой тромбоэмболии легочной артерии связано с дисфункцией правого желудочка. Дж. Ам Кол Кардиол . 2000, 1. 36 (5): 1632-6. [Медлайн].
Хименес Д., Уресанди Ф., Отеро Р., Лобо Дж. Л., Монреаль М., Марти Д. и др. Стратификация риска пациентов с острой немассивной тромбоэмболией легочной артерии на основе тропонина: систематический обзор и метаанализ. Сундук . 2009 Октябрь, 136 (4): 974-82. [Медлайн].
Бекаттини С., Ведовати М.К., Аньелли Г. Диагностика и прогноз острой тромбоэмболии легочной артерии: основное внимание уделяется тропонинам сыворотки. Эксперт Рев Мол диагност . 2008 май. 8 (3): 339-49. [Медлайн].
Kline JA, Zeitouni R, Marchick MR, Hernandez-Nino J, Rose GA. Сравнение 8 биомаркеров для прогнозирования гипокинеза правого желудочка через 6 месяцев после субмассивной тромбоэмболии легочной артерии. Am Heart J .2008 Август 156 (2): 308-14. [Медлайн].
Аксай Э., Янтурали С., Киян С. Может ли повышенный уровень тропонина I предсказать осложненное клиническое течение и внутрибольничную смертность у пациентов с острой тромбоэмболией легочной артерии ?. Am J Emerg Med . 2007 25 февраля (2): 138-43. [Медлайн].
Dellas C, Lankeit M, Reiner C, Schäfer K, Hasenfuß G, Konstantinides S. Независимая от ИМТ обратная связь уровней лептина в плазме с исходом у пациентов с острой тромбоэмболией легочной артерии. Инт Дж. Обес (Лондон) . 2012 20 марта. [Medline].
Söhne M, Ten Wolde M, Boomsma F, Reitsma JB, Douketis JD, Büller HR. Натрийуретический пептид мозга при гемодинамически стабильной острой тромбоэмболии легочной артерии. J Тромб Haemost . 2006 марта, 4 (3): 552-6. [Медлайн].
Kucher N, Printzen G, Goldhaber SZ. Прогностическая роль натрийуретического пептида мозга при острой тромбоэмболии легочной артерии. Тираж . 2003 27 мая. 107 (20): 2545-7.[Медлайн].
Klok FA, Mos IC, Huisman MV. Уровни натрийуретического пептида головного мозга в прогнозировании неблагоприятного исхода у пациентов с тромбоэмболией легочной артерии: систематический обзор и метаанализ. Am J Respir Crit Care Med . 2008 15 августа. 178 (4): 425-30. [Медлайн].
Scherz N, Labarère J, Méan M, Ibrahim SA, Fine MJ, Aujesky D. Прогностическое значение гипонатриемии у пациентов с острой тромбоэмболией легочной артерии. Am J Respir Crit Care Med .2010, 1. 182 (9): 1178-83. [Медлайн]. [Полный текст].
Готов T. Легочная эмбола с гипердиагностикой при КТ-ангиографии. Medscape [сериал онлайн]. Доступно на http://www.medscape.com/viewarticle/807439. Доступ: 15 июля 2013 г.
Винер Р.С., Шварц Л.М., Волошин С. Когда тест слишком хорош: как КТ-ангиограмма легких обнаруживает легочную эмболию, которую не нужно обнаруживать. BMJ . 2013 г. 2 июля. 347: f3368. [Медлайн].
[Рекомендации] Реми-Жардин М., Пистолези М., Гудман Л. Р., Гефтер В. Б., Готтшалк А., Майо Д. Р. и др.Ведение пациентов с подозрением на острую тромбоэмболию легочной артерии в эпоху КТ-ангиографии: заявление Общества Флейшнера. Радиология . 2007 ноябрь 245 (2): 315-29. [Медлайн].
Пател С., Казеруни Э.А. Спиральная КТ для оценки острой тромбоэмболии легочной артерии. AJR Am J Roentgenol . 2005 июл.185 (1): 135-49. [Медлайн].
Stein PD, Woodard PK, Weg JG, Wakefield TW, Tapson VF, Sostman HD и др. Пути диагностики острой тромбоэмболии легочной артерии: рекомендации исследователей PIOPED II. Радиология . 2007 января 242 (1): 15-21. [Медлайн].
[Рекомендации] Беттманн М.А., Багински С.Г., Уайт Р.Д., Вудард П.К., Аббара С., Аталай М.К. и др. Критерии соответствия ACR® острая боль в груди — подозрение на легочную эмболию. Дж. Визуализация грудной клетки . 2012 марта, 27 (2): W28-31. [Медлайн].
Ward MJ, Sodickson A, Diercks DB, Raja AS. Экономическая эффективность компрессионного УЗИ нижних конечностей у пациентов отделения неотложной помощи с высоким риском гемодинамически стабильной тромбоэмболии легочной артерии. Acad Emerg Med . 2011 18 января (1): 22-31. [Медлайн].
Drescher FS, Chandrika S, Weir ID, et al. Эффективность и приемлемость компьютеризированной системы поддержки принятия решений с использованием модифицированных критериев Уэллса для оценки подозрения на легочную эмболию. Энн Эмерг Мед . 2011 июн. 57 (6): 613-21. [Медлайн].
Реми-Жардин М., Реми Дж., Дешильдре Ф., Арто Д., Береги Дж. П., Хоссейн-Фуше С. и др. Диагностика тромбоэмболии легочной артерии с помощью спиральной КТ: сравнение с легочной ангиографией и сцинтиграфией. Радиология . 1996 Сентябрь 200 (3): 699-706. [Медлайн].
Бекаттини С., Аньелли Г., Ведовати М.С. и др. Многодетекторная компьютерная томография острой тромбоэмболии легочной артерии: диагностика и стратификация риска в одном тесте. Eur Heart J . 2011 Июль 32 (13): 1657-63. [Медлайн].
Henzler T, Roeger S, Meyer M, Schoepf UJ, Nance JW Jr, Haghi D, et al. Легочная эмболия: признаки КТ и сердечные биомаркеры для прогнозирования дисфункции правого желудочка. Eur Respir J . 2012 апр. 39 (4): 919-26. [Медлайн].
Gottschalk A, Stein PD, Sostman HD, Matta F, Beemath A. Интерпретация с очень низкой вероятностью V / Q-сканирования легких в сочетании с объективной клинической оценкой с низкой вероятностью надежно исключает легочную эмболию: данные PIOPED II. Дж. Nucl Med . 2007 Сентябрь 48 (9): 1411-5. [Медлайн].
Гупта А., Фрейзер К.К., Фергюсон Дж. М., Кумар А. Б., Дэвис С. Дж., Фэллон М. Дж. И др.Острая тромбоэмболия легочной артерии: диагностика с помощью МР-ангиографии. Радиология . 1999 февраль 210 (2): 353-9. [Медлайн].
Мини JF, Weg JG, Chenevert TL, Stafford-Johnson D, Hamilton BH, Prince MR. Диагностика тромбоэмболии легочной артерии с помощью магнитно-резонансной ангиографии. N Engl J Med . 1997 15 мая. 336 (20): 1422-7. [Медлайн].
Ванни С., Полидори Дж., Вергара Р., Пепе Дж., Назериан П., Морони Ф. и др. Прогностическое значение ЭКГ у пациентов с острой тромбоэмболией легочной артерии и нормальным артериальным давлением. Am J Med . 2009 Март 122 (3): 257-64. [Медлайн].
Boggs W. Прикроватное эхо может облегчить ER диагностику легочной эмболии. Медицинские новости Medscape. Доступно на http://www.medscape.com/viewarticle/812942. Доступ: 28 октября 2013 г.
Дрезден С., Митчелл П., Рахими Л., Лео М., Рубин-Смит Дж., Биби С. и др. Расширение правого желудочка на прикроватной эхокардиографии, выполняемой врачами скорой помощи при диагностике легочной эмболии. Энн Эмерг Мед . 2013 23 сентября [Medline].
Штейн П.Д., Матта Ф. Тромболитическая терапия нестабильных пациентов с острой тромбоэмболией легочной артерии: спасает жизни, но используется недостаточно. Am J Med . 2012 май. 125 (5): 465-70. [Медлайн].
Штейн П.Д., Матта Ф, Киз, округ Колумбия, Виллиерд ГЛ. Влияние фильтров полой вены на уровень летальности в больницах от легочной эмболии. Am J Med . 2012 май. 125 (5): 478-84. [Медлайн].
Чаттерджи С., Чакраборти А., Вайнберг И., Кадакия М., Виленски Р.Л., Сардар П. и др.Тромболизис при тромбоэмболии легочной артерии и риск общей смертности, большого кровотечения и внутричерепного кровоизлияния: метаанализ. ДЖАМА . 2014 18 июня. 311 (23): 2414-21. [Медлайн].
Мейер Г., Викаут Э, Данайс Т., Аньелли Дж., Бекаттини С., Бейер-Вестендорф Дж. И др. Фибринолиз у пациентов с тромбоэмболией легочной артерии промежуточного риска. N Engl J Med . 2014 10 апреля 370 (15): 1402-11. [Медлайн].
Эллиотт К.Г. Фибринолиз легочной эмболии — держитесь ближе к Сцилле. N Engl J Med . 2014 Апрель 10, 370 (15): 1457-8. [Медлайн].
Barclay L. Фибринолиз при легочной эмболии эффективен, но опасен. Medscape [сериал онлайн]. Доступно на http://www.medscape.com/viewarticle/823427. Доступ: 19 апреля 2014 г.
Ауески Д., Рой П.М., Вершурен Ф. и др. Сравнение амбулаторного и стационарного лечения пациентов с острой тромбоэмболией легочной артерии: международное открытое рандомизированное исследование не меньшей эффективности. Ланцет . 2011 г. 2 июля. 378 (9785): 41-8. [Медлайн].
Büller HR, Prins MH, Lensin AW, Decousus H, Jacobson BF, Minar E, et al. Пероральный ривароксабан для лечения симптоматической тромбоэмболии легочной артерии. N Engl J Med . 2012 апр. 5. 366 (14): 1287-97. [Медлайн].
Bauersachs R, Berkowitz SD, Brenner B, Buller HR, Decousus H, Gallus AS и др. Пероральный ривароксабан при симптоматической венозной тромбоэмболии. N Engl J Med .23 декабря 2010 г. 363 (26): 2499-510. [Медлайн]. [Полный текст].
Коэн А.Т., Добромирски М. Использование ривароксабана для краткосрочного и длительного лечения венозной тромбоэмболии. Тромб Гемост . 2012 июн 107 (6): 1035-43. [Медлайн].
Romualdi E, Donadini MP, Ageno W. Пероральный ривароксабан после симптоматической венозной тромбоэмболии: исследование продолжения лечения (EINSTEIN-расширенное исследование). Эксперт Rev Cardiovasc Ther . 2011 июл.9 (7): 841-4. [Медлайн].
Hughes S. Rivaroxaban Соответствует стандартным антикоагулянтам при лечении ВТЭ. Медицинские новости Medscape. 13 декабря 2012 г. [Полный текст].
Buller HR, от имени следователей EINSTEIN. Пероральный ривароксабан для лечения симптоматической венозной тромбоэмболии: объединенный анализ исследований EINSTEIN DVT и EINSTEIN PE [аннотация 20]. Представлено на: 54-м ежегодном собрании и выставке Американского общества гематологов; 8 декабря 2012 г .; Атланта, Джорджия[Полный текст].
Коэн А.Т., Спиро Т.Э., Бюллер Х.Р., Хаскелл Л., Ху Д., Халл Р. и др. Ривароксабан для тромбопрофилактики у пациентов с острыми заболеваниями. N Engl J Med . 2013, 7 февраля, 368 (6): 513-23. [Медлайн]. [Полный текст].
Spyropoulos AC, Ageno W., Albers GW, Elliott CG, Halperin JL, Hiatt WR, et al. Ривароксабан для тромбопрофилактики после госпитализации по медицинскому заболеванию. N Engl J Med . 2018 20 сентября. 379 (12): 1118-1127.[Медлайн]. [Полный текст].
Agnelli G, Buller HR, Cohen A, Curto M, Gallus AS, Johnson M и др. Апиксабан для перорального применения для лечения острой венозной тромбоэмболии. N Engl J Med . 2013 29 августа. 369 (9): 799-808. [Медлайн]. [Полный текст].
Agnelli G, Buller HR, Cohen A, Curto M, Gallus AS, Johnson M и др. Апиксабан для расширенного лечения венозной тромбоэмболии. N Engl J Med . 2013 21 февраля. 368 (8): 699-708. [Медлайн].[Полный текст].
Schulman S, Kearon C, Kakkar AK, Mismetti P, Schellong S, Eriksson H, et al. Дабигатран по сравнению с варфарином в лечении острой венозной тромбоэмболии. N Engl J Med . 2009 декабрь 10. 361 (24): 2342-52. [Медлайн]. [Полный текст].
Schulman S, Kakkar AK, Goldhaber SZ, Schellong S, Eriksson H, Mismetti P, et al. Лечение острой венозной тромбоэмболии дабигатраном или варфарином и объединенный анализ. Тираж .2014 18 февраля. 129 (7): 764-72. [Медлайн].
Büller HR, Décousus H, Grosso MA, Mercuri M, Middeldorp S, Prins MH, et al. Эдоксабан по сравнению с варфарином для лечения симптоматической венозной тромбоэмболии. N Engl J Med . 2013 октябрь 10. 369 (15): 1406-15. [Медлайн]. [Полный текст].
Cohen AT, Harrington RA, Goldhaber SZ, Hull RD, Wiens BL, Gold A и др. Расширенная тромбопрофилактика бетриксабаном у пациентов с острыми заболеваниями. N Engl J Med .2016 11 августа 375 (6): 534-44. [Медлайн]. [Полный текст].
Гибсон СМ, Чи Джи, Халаби Р., Корджиан С., Даабул Й, Джайн П. и др. Бетриксабан с пролонгированным действием снижает риск инсульта по сравнению со стандартной дозой эноксапарина среди госпитализированных пациентов с медицинскими заболеваниями: подисследование APEX (Профилактика острой соматической венозной тромбоэмболии с помощью бетриксабана с увеличенным сроком действия). Тираж . 2017 14 февраля. 135 (7): 648-655. [Медлайн].
Garcia D, Ageno W, Libby E.Обновленная информация о диагностике и лечении легочной эмболии. Br J Haematol . 2005 ноябрь 131 (3): 301-12. [Медлайн].
Campbell IA, Bentley DP, Prescott RJ, Routledge PA, Shetty HG, Williamson IJ. Антикоагулянтная терапия в течение трех месяцев по сравнению с шестью месяцами у пациентов с тромбозом глубоких вен или тромбоэмболией легочной артерии или и тем, и другим: рандомизированное исследование. BMJ . 31 марта 2007 г. 334 (7595): 674. [Медлайн]. [Полный текст].
Pinede L, Ninet J, Duhaut P, Chabaud S, Demolombe-Rague S, Durieu I, et al.Сравнение 3 и 6 месяцев терапии пероральными антикоагулянтами после первого эпизода проксимального тромбоза глубоких вен или тромбоэмболии легочной артерии и сравнение 6 и 12 недель терапии после изолированного тромбоза глубоких вен теленка. Тираж . 2001, 22 мая. 103 (20): 2453-60. [Медлайн].
Jaff MR, McMurtry MS, Archer SL, Cushman M, Goldenberg N, Goldhaber SZ и др. Управление массивной и субмассивной тромбоэмболией легочной артерии, тромбозом илиофеморальных глубоких вен и хронической тромбоэмболической легочной гипертензией: научное заявление Американской кардиологической ассоциации. Тираж . 2011 26 апреля. 123 (16): 1788-1830. [Медлайн]. [Полный текст].
Ballew KA, Philbrick JT, Becker DM. Аппараты с фильтром полой вены. Clin Chest Med . 1995 16 июня (2): 295-305. [Медлайн].
Dempfle CE, Elmas E, Link A, et al. Эндогенная плазма активировала уровни протеина С и влияние эноксапарина и дротрекогина альфа (активированного) на маркеры активации коагуляции и фибринолиза при тромбоэмболии легочной артерии. Crit Care . 2011 17 января 15 (1): R23. [Медлайн].
Boutitie F, Pinede L, Schulman S, Agnelli G, Raskob G, Julian J, et al. Влияние предшествующей продолжительности лечения антикоагулянтами и начальных проявлений венозной тромбоэмболии на риск рецидива после прекращения лечения: анализ данных отдельных участников из семи испытаний. BMJ . 2011 24 мая. 342: d3036. [Медлайн]. [Полный текст].
Hippisley-Cox J, Coupland C.Разработка и проверка алгоритма прогнозирования риска (QThrombosis) для оценки будущего риска венозной тромбоэмболии: проспективное когортное исследование. BMJ . 2011 16 августа. 343: d4656. [Медлайн]. [Полный текст].
[Рекомендации] Raja AS, Greenberg JO, Qaseem A., Denberg TD, Fitterman N, Schuur JD, et al. Оценка пациентов с подозрением на острую тромбоэмболию легочной артерии: рекомендации по передовой практике Комитета по клиническим рекомендациям Американского колледжа врачей. Энн Интерн Мед. .2015 3 ноября. 163 (9): 701-11. [Медлайн].
[Рекомендации] Fesmire FM, Brown MD, Espinosa JA, Shih RD, Silvers SM, Wolf SJ, et al. Важнейшие вопросы оценки и ведения взрослых пациентов, поступающих в отделение неотложной помощи с подозрением на тромбоэмболию легочной артерии. Энн Эмерг Мед . 2011 июн. 57 (6): 628-652.e75. [Медлайн].
[Руководство] Кеарон С., Акл Э.А., Орнелас Дж., Блайвас А., Хименес Д., Боунамо Х. и др. Антитромботическая терапия при ВТЭ: руководство CHEST и отчет экспертной комиссии. Сундук . 2016 Февраль 149 (2): 315-52. [Медлайн].
[Рекомендации] Джеймс А., Комитет по практическим бюллетеням — акушерство. Бюллетень практики № 123: тромбоэмболия при беременности. Акушерский гинекол . 2011 Сентябрь 118 (3): 718-29. [Медлайн].
[Рекомендации] Витт Д.М., Ньивлат Р., Кларк Н.П., Анселл Дж., Холбрук А., Сков Дж. И др. Руководство Американского общества гематологов 2018 по лечению венозной тромбоэмболии: оптимальное лечение антикоагулянтной терапии. Blood Adv . 2018 27 ноября, 2 (22): 3257-3291. [Медлайн].
Антикоагулянт | биохимия | Британника
Антикоагулянт , любое лекарство, которое при добавлении в кровь предотвращает ее свертывание. Эффект антикоагулянтов достигается за счет подавления синтеза или функции различных факторов свертывания, которые обычно присутствуют в крови. Такие препараты часто используются для предотвращения образования тромбов (тромбов) в венах или артериях или увеличения сгустка, циркулирующего в кровотоке.Состояния, обычно лечатся антикоагулянтами, включают тромбоз глубоких вен, при котором сгустки образуются в так называемых глубоких венах, например, на ногах; тромбоэмболия легочной артерии, при которой сгусток закупоривает легочную артерию или одну из ее ветвей; коронарный тромбоз, при котором сгусток закупоривает коронарную артерию в сердце; и диссеминированное внутрисосудистое свертывание крови, системная активация системы свертывания, которая приводит к потреблению факторов свертывания и кровотечению. Антикоагулянты также используются при взятии и хранении крови.
Антикоагулянты обычно бывают двух типов: гепарин, который вводится путем инъекции, и производные кумарина или индандиона, которые вводятся перорально.
Гепарин, используемый в основном у госпитализированных пациентов, представляет собой смесь мукополисахаридов, которые способствуют активности антитромбина III, белка плазмы крови, который инактивирует тромбин (фермент, способствующий свертыванию). Поскольку он плохо всасывается из желудочно-кишечного тракта, гепарин вводят внутривенно для немедленного подавления коагуляции или вводят подкожно.Гепарин не связывается с белками плазмы, не выделяется в грудное молоко и не проникает через плаценту. Действие препарата прекращается за счет метаболизма в печени и выведения почками. Основным побочным эффектом, связанным с гепарином, является кровотечение; также могут возникать тромбоцитопения (снижение количества циркулирующих тромбоцитов) и реакции гиперчувствительности. Когда пероральные антикоагулянты назначаются с гепарином, возникают дополнительные антикоагулянтные эффекты. Гепарин-индуцированное кровотечение можно обратить вспять с помощью антагониста протамина, положительно заряженного белка, который имеет высокое сродство к отрицательно заряженным молекулам гепарина, тем самым нейтрализуя антикоагулянтный эффект препарата.
Пероральные антикоагулянты
По структуре производные кумарина напоминают витамин К, важный элемент в синтезе ряда факторов свертывания крови. Нарушение метаболизма витамина К в печени производными кумарина приводит к возникновению факторов свертывания, которые являются дефектными и неспособными связывать ионы кальция (еще один важный элемент в активации факторов свертывания на нескольких этапах каскада свертывания). Другая группа пероральных антикоагулянтов, синтетические производные индандиона (например,g., анизиндион), как полагают, действуют по аналогичному механизму действия.
Оформите подписку Britannica Premium и получите доступ к эксклюзивному контенту. Подпишись сейчасПри пероральном приеме антикоагулянтов требуется несколько часов для начала антикоагулянтного эффекта, поскольку время требуется как для их всасывания из желудочно-кишечного тракта, так и для выведения биологически активных факторов свертывания из крови. Варфарин, производное кумарина и наиболее часто используемый пероральный антикоагулянт, быстро и почти полностью всасывается.
Пероральные антикоагулянты отличаются от гепарина в первую очередь своей более длительной продолжительностью действия, которая является результатом обширного связывания с белками плазмы, что дает этим агентам относительно длительный период полужизни в плазме. Пероральные антикоагулянты метаболизируются в печени и выводятся с мочой и калом. Они могут проникать через плаценту, вызывая аномалии развития плода или кровотечения у новорожденных; однако их появление в грудном молоке, по-видимому, не оказывает неблагоприятного воздействия на грудных детей.
Кровоизлияние является основным токсическим эффектом при пероральной антикоагулянтной терапии.Витамин К при внутривенном введении для стимулирования синтеза функциональных факторов свертывания крови останавливает кровотечение через несколько часов. Плазма, содержащая нормальные факторы свертывания, используется для остановки серьезного кровотечения. Пероральные антикоагулянты могут отрицательно взаимодействовать с другими лекарствами, которые связываются с белками плазмы или метаболизируются в печени.


 11
11
 Это называется мелаена. Если у вас мелаена, вам следует немедленно обратиться за медицинской помощью.
Это называется мелаена. Если у вас мелаена, вам следует немедленно обратиться за медицинской помощью. Важно, чтобы они знали, что вам может потребоваться больше времени, чтобы остановить кровотечение.
Важно, чтобы они знали, что вам может потребоваться больше времени, чтобы остановить кровотечение. Даже работа в саду, шитье и т. Д. Может подвергнуть вас риску порезов. Соблюдайте осторожность и используйте защитные средства, например, подходящие садовые перчатки при работе в саду.
Даже работа в саду, шитье и т. Д. Может подвергнуть вас риску порезов. Соблюдайте осторожность и используйте защитные средства, например, подходящие садовые перчатки при работе в саду.

 г., Алеве)
г., Алеве)